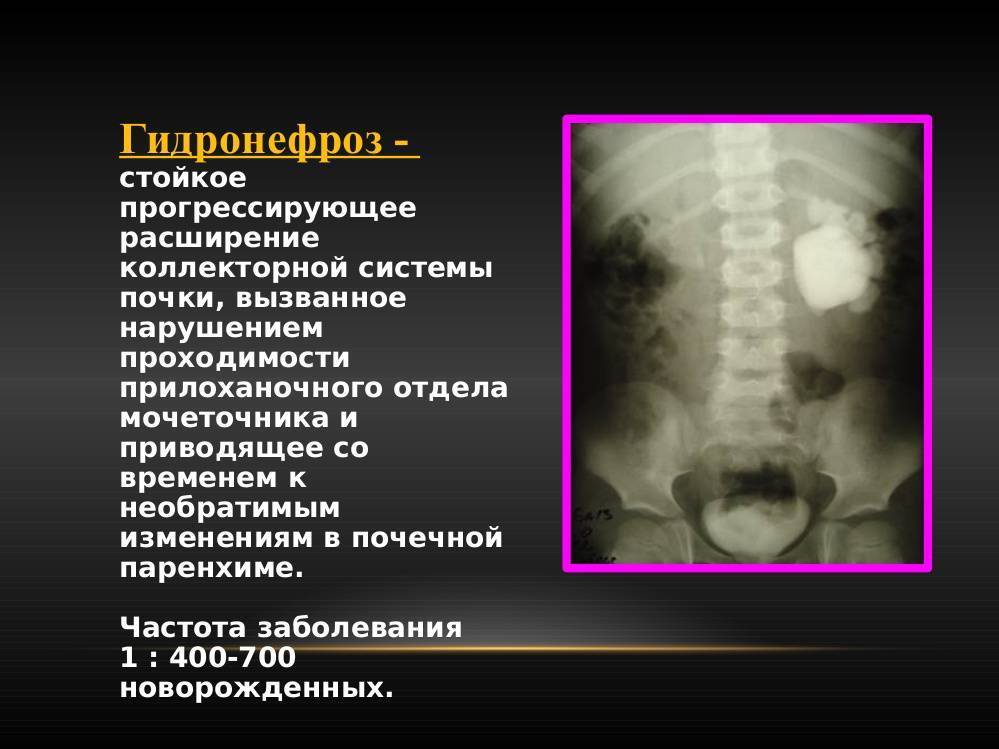
Что провоцирует / Причины Острого пиелонефрита у детей:
К факторам риска развития рассматриваемого детского заболевания относят:
- патологии беременности у матери
- аномалии мочевыводящих путей
- частую заболеваемость ОРВИ
- нарушения обмена веществ
- неудовлетворительные социальные условия
- очаги инфекции в организме ребенка
- гинекологические болезни (у девочек)
Острый пиелонефрит у детей возникает при активности кишечной палочки. В почки инфекция может попасть через мочеточники или вместе с кровью, которая прошла через очаги инфекции где-то в других органах. К очагам инфекции относят:
- пневмонию
- ангину
- отит
- пиодермию
Острый пиелонефрит может быть первичным и вторичным. Вторичный появляется в течение других заболеваний мочевыводящих путей, например, сужений мочеточников или мочекаменной болезни.
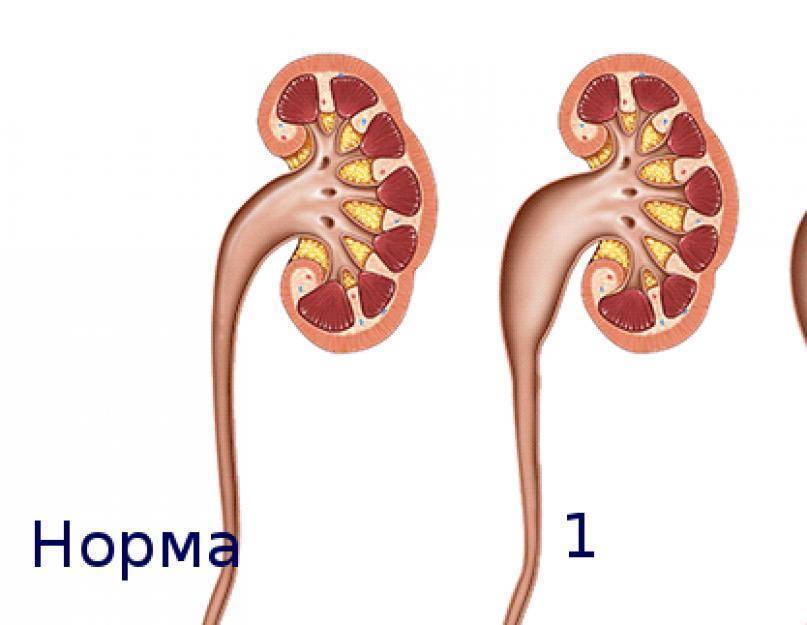
Пиелоэктазия у плода
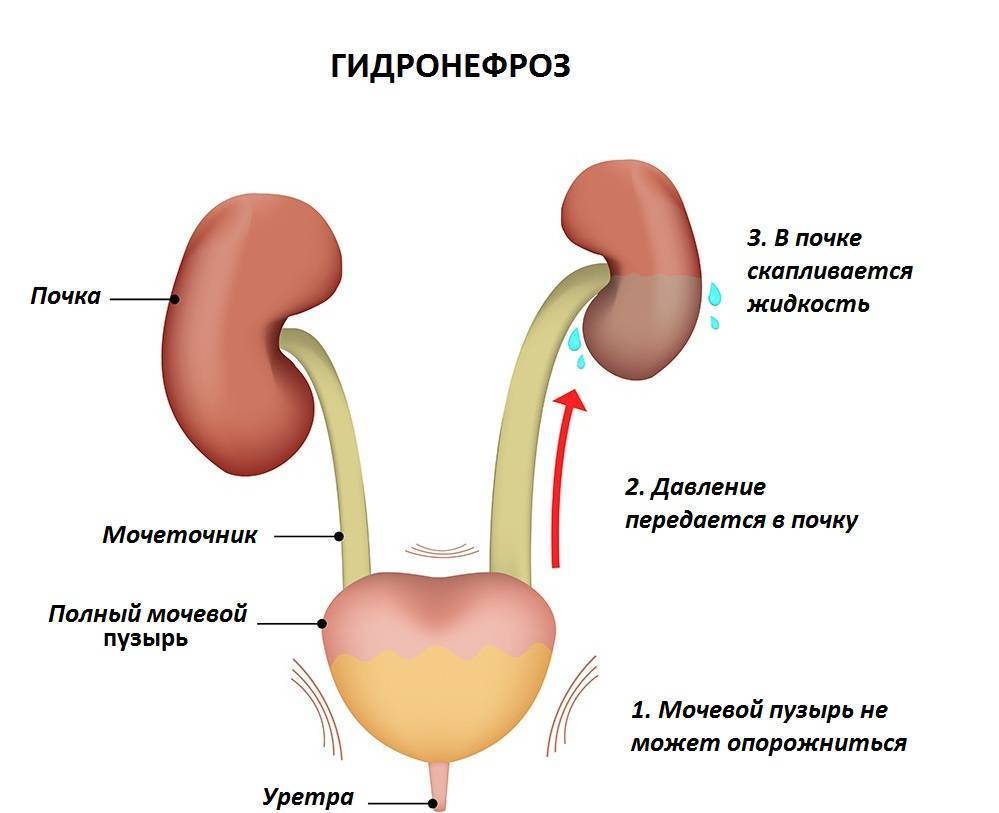
Случается, что на УЗИ у плода обнаруживается пиелоэктазия – расширение почечных лоханок. Такой диагноз могут поставить во второй половине беременности, преимущественно у плодов мужского пола. В норме размер почечных лоханок во втором триместре не должен превышать 5 мм, а в третьем триместре – 7 мм. Расширение лоханки более 10 мм называют гидронефрозом – скоплением жидкости в почках.
Столкнувшись с диагнозом «пиелоэктазия», будущая мама задается множеством вопросов: что это за явление, каковы его причины, чем оно грозит плоду и останется ли у ребенка после рождения? Эта статья поможет во всем разобраться.
Почечные лоханки – это полости, в которых скапливается моча перед тем, как переместиться в мочеточники, а из них – в мочевой пузырь. Иногда мочи в лоханке скапливается больше, чем обычно, вследствие чего повышается давление на ее стенки и она расширяется. Объяснить это можно тем, что отток мочи из почек затруднен, например из-за сужения мочеточников. Это явление может быть однократным и через некоторое время пройдет само по себе, а может быть связано с патологией строения мочевыводящих путей.
Пиелоэктазия в три раза чаще встречается у плодов мужского пола, однако в большинстве случаев она вызвана отличием строения мужских мочевыводящих путей от женских. То есть расширение почечных лоханок у мальчиков чаще носит физиологический характер, нежели патологический. У девочек более высока вероятность сохранения этого изменения при последующих обследованиях. Кроме того, двухсторонняя пиелоэктазия гораздо чаще является физиологической, чем односторонняя
Важно исключить наличие других отклонений в строении выделительной системы – они повышают вероятность какой-либо патологии. Единичное обнаружение у плода расширенных почечных лоханок, даже более 10 мм, не имеет большого значения – важно наблюдать картину в динамике
Если пиелоэктазия сохраняется до родов, нужно продолжить наблюдение за ребенком в неонатальном периоде. У большинства детей слабо выраженная пиелоэктазия исчезает сама без лечения в результате дозревания мочевыводящих путей.
Изолированная пиелоэктазия не считается маркером хромосомных аномалий. хотя встречается при генетических нарушениях вкупе с эхографическими изменениями в других органах.
Таким образом, обнаружение умеренно выраженной изолированной пиелоэктазии не является поводом для тревог — оно лишь требует контроля на следующем ультразвуковом исследовании.
Опасные периоды беременности Очевидно, что на протяжении всей беременности будущая мама должна быть осторожной, но врачи выделяют несколько наиболее опасных периодов беременности, характеризующихся повышенным риском прерывания или других нарушений. Резус-конфликтная беременность При беременности у резус-отрицательной матери может возникнуть такое неприятное и опасное явление, как резус-конфликт
Это случается только в тех случаях, когда плод резус-положителен
Резус-конфликтная беременность При беременности у резус-отрицательной матери может возникнуть такое неприятное и опасное явление, как резус-конфликт. Это случается только в тех случаях, когда плод резус-положителен.
Длина шейки матки Далеко не последнюю роль в сохранении и продолжении беременности играет длина шейки матки. Этот параметр обязательно измеряют на УЗИ на протяжении всей беременности.
Патогенез (что происходит?) во время Дисметаболической нефропатии у детей:
Защитные факторы заключаются в действии веществ, которые удерживают соли растворенными. Часто их называют защитными коллоидами. Такие вещества находятся в плазме крови, фильтруются в первичную и окончательную мочу, секретируются канальциевым эпителием. Если ферменты защиты недостаточны и есть предрасполагающие факторы, описанные выше, соли образую кристаллы.
При обменной нефропатии у детей кристаллы откладываются в собирательных трубочках, канальцах и интерстиции почек. Сначала развивается неспецифический воспалительный процесс, далее может развиться иммунокомплексный воспалительный процесс, который поражает разные отделы нефрона. В зависимости от того, насколько поражен нефрон, заболевание протекает в таких вариантах (которые проявляются разными симптомами):
- тубуло-интерстициальный нефрит
- острая почечная недостаточность
- мочекислый диатез
- бессимптомное течение
- уролитиаз
Дисметаболические нарушения, которые длятся долго, вызывают фиброн интерстиция, снижение канальциевых функций, что, в свою очередь, вызывает нарушение концентрационной функции почек.
Первичная оксалурия – довольно редкий вариант заболевания. У детей чаще встречается вторичная оксалурия. Большинство оксалатов, выводимых с мочой, образуются в процессе обмена веществ из аминокислот. Оксалаты могут локально формироваться в почках по причине разрушения фосфолипидов клеточных мембран. Как результат – образуются предшественники оксалатов, с которыми кальций формирует нерастворимые соли.
Мембраны распадаются по причине воздействия мембранотоксических соединений, бактериальных фосфолипаз при воспалительных процессах в почках. Морфологически выявляется выраженная деструкция щеточных каемок проксимальных и дистальных канальцев.
Патогенез (что происходит?) во время Острой почечной недостаточности у детей:
Патогенез (механизм зарождения и развития болезни и отдельных её проявлений) развития истинной ОПН проходит 4 последовательные фазы (стадии):
- Преданурическая.
- Анурическая.
- Полиурическая.
- Восстановительная.
Преданурическая фаза острой почечной недостаточности у ребенка является стадией первичного воздействия на почку этиологических факторов (причин, движущих сил патологического процесса, определяющих его характер или отдельные черты). Во время анурической стадии, собственно, и происходит процесс утраты почками их гомеостатических функций (способности поддержание постоянства водно-электролитного баланса и осмотического давления плазмы крови). Проявляется это следующим образом. В крови и тканях задерживаются калий, вода, метаболиты (например, так называемые «средние» молекулы: мочевина, аммиак, креатинин), прогрессирует метаболический ацидоз.
Избыточное количество в организме токсичных веществ приводит к аммиачному отравлению. Восстановление диуреза (нормального объема мочи, образуемой за определенный промежуток времени) у больных с ОПН практически всегда сменяется стадией полиурии – чрезмерного выделения мочи. В этой фазе болезни исчезает почечная вазоконстрикция (сужение просвета кровеносных сосудов), приходит в норму проницаемость капилляров клубочков.
Оценивая почечные функции, нужно учитывать, что диурез у детей – это сумма обязательной и дополнительной потери почками жидкости. Обязательный диурез – это количество жидкости, которое необходимо для полного выполнения осмотической нагрузки, а именно, выделения такого объема мочи, который характерен для почек, работающих в максимальном концентрационном режиме. В этом случае предельная осмолярность (осмоль на литр раствора) мочи у взрослого человека примерно равна 1400 мосм/л, тогда как у новорожденного – 600 мосм/л, а у ребенка до 1 года – 700 мосм/л.
Таким образом, чем старше ребенок, тем меньше у него объем обязательного диуреза. Поэтому для выделения 1 мосм/л грудному младенцу необходим диурез, равный 1,4 мл. Тогда как взрослому – 0,7 мл. А это означает, что если нефроны (структурная и функциональная единица почки) не имеют органических повреждений, снижение диуреза не может быть беспредельным. Он ограничен обязательным. Но при повышении осмотической нагрузки повышается, в свою очередь, диурез.
Чтобы определить осморегулирующую и концентрационную функции почек, нужно знать осмолярность мочи или коррелирующий с ней показатель ее относительной плотности. Для сопоставления этих показателей Э. К. Цыбулькиным и H. М. Соколовым предложена формула: ОК = 26 х (ОПМ + 6), где ОК – осмотическая концентрация мочи, ОПМ – относительная плотность мочи.
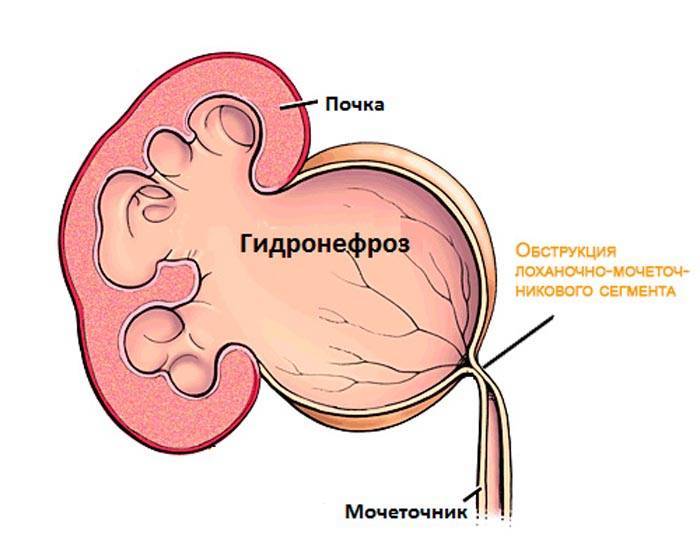
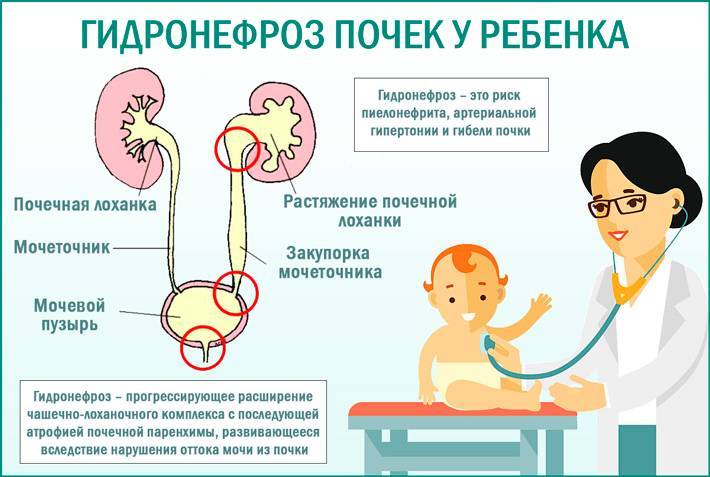
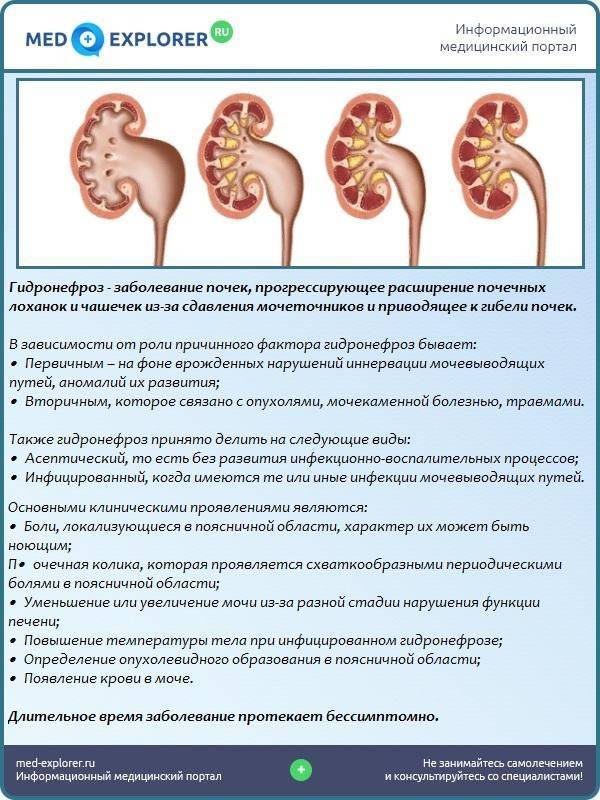
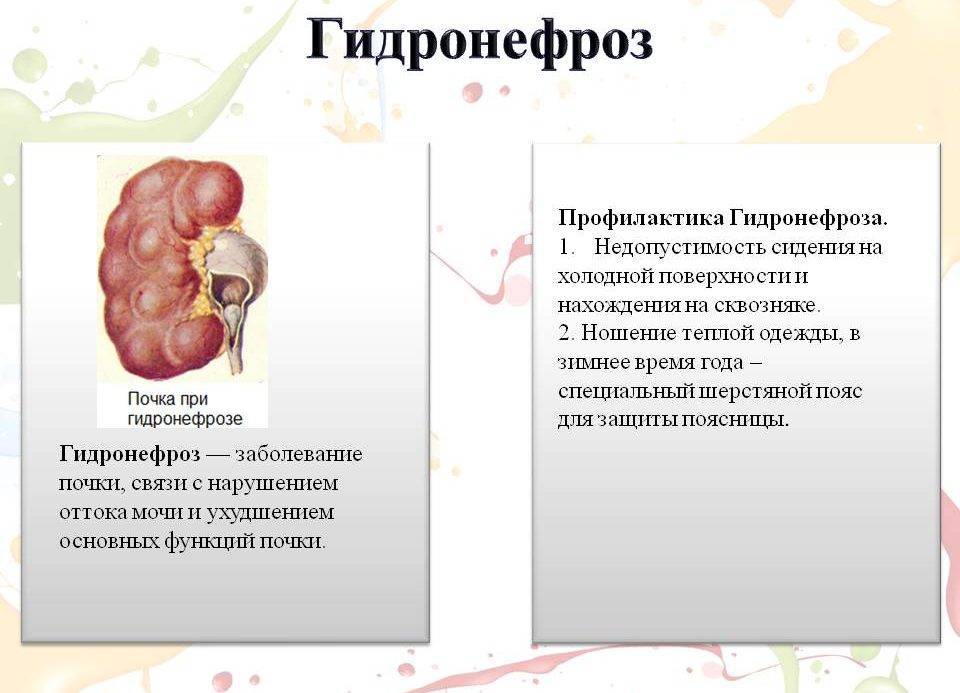
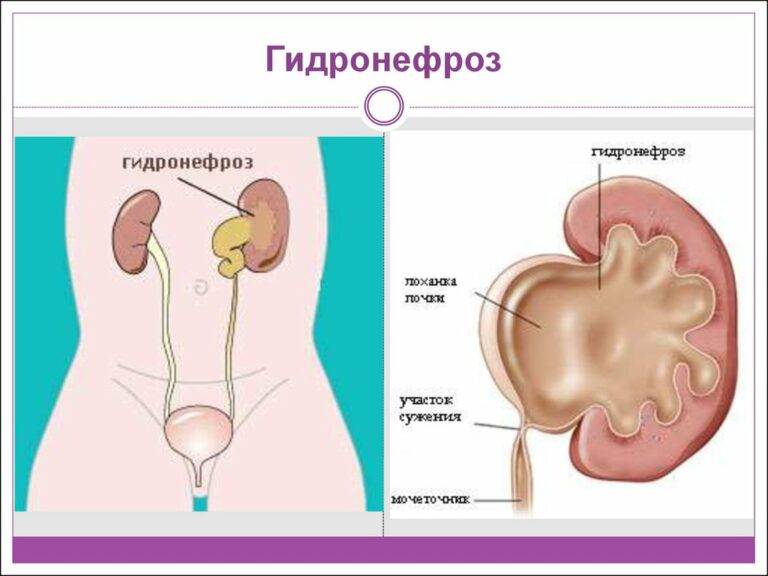
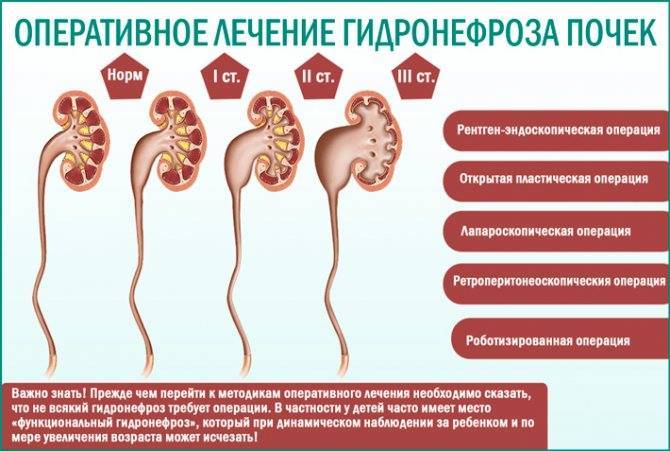
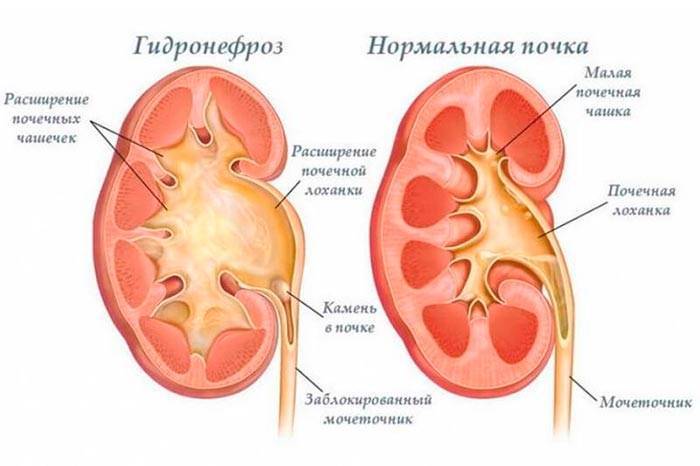
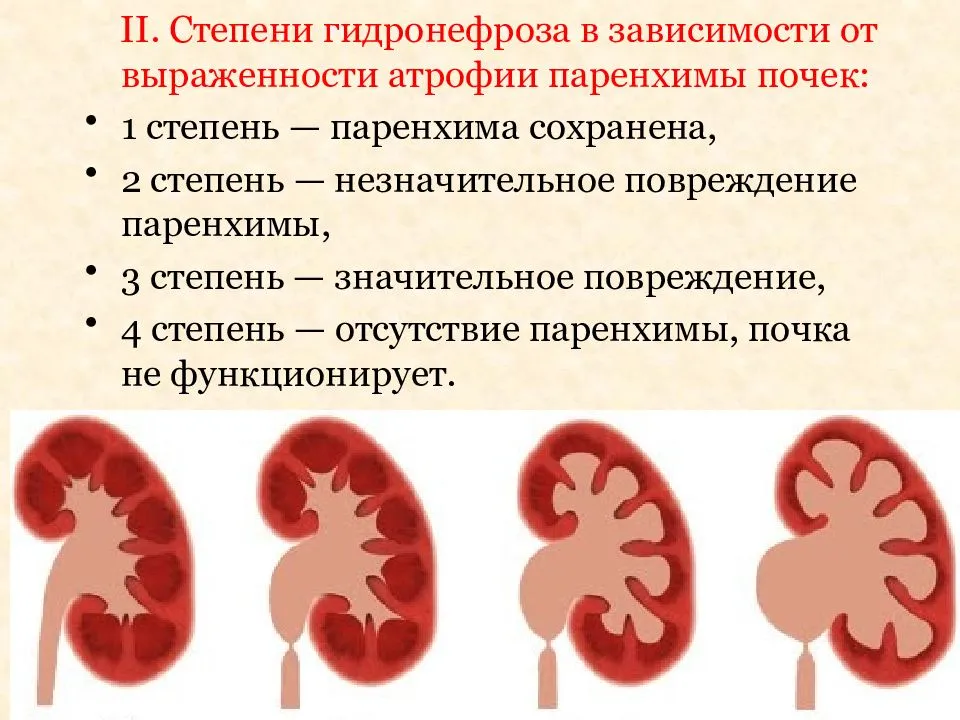
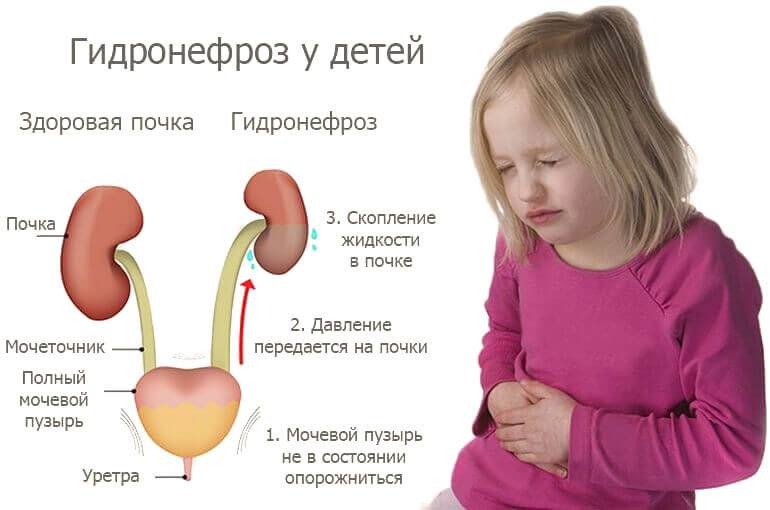
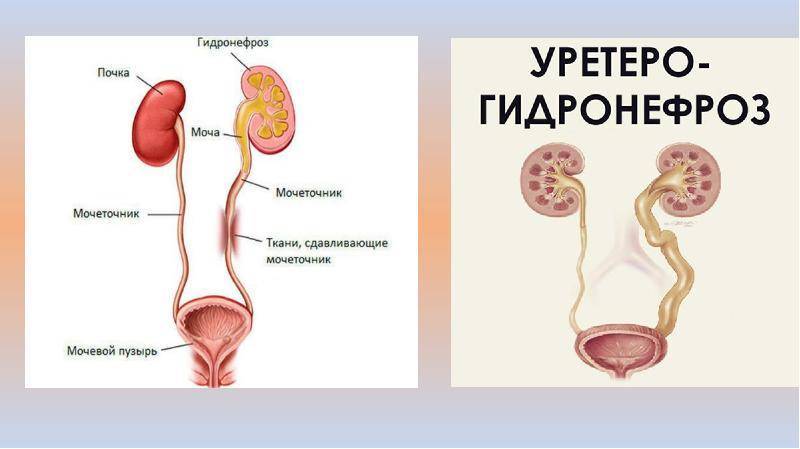
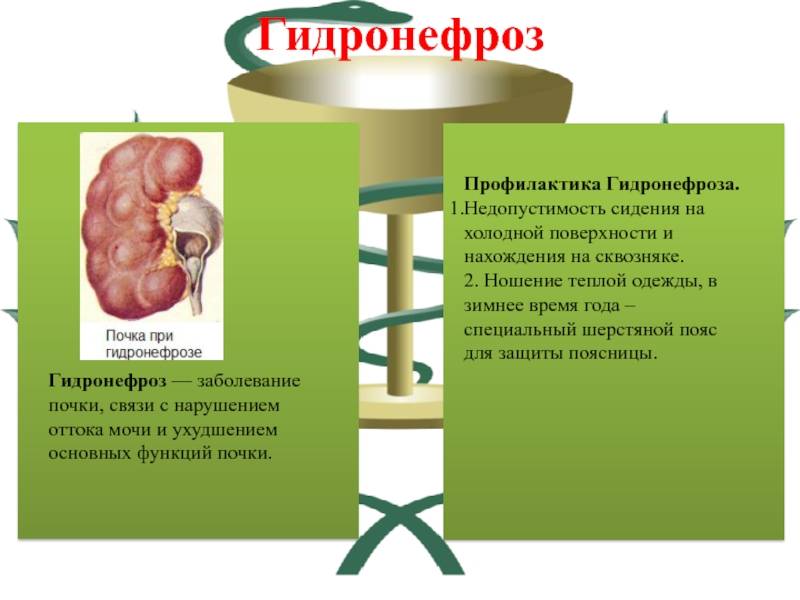
Степени гидронефроза и характерные симптомы
Почки – выделительный орган, но кроме основной функции они стимулируют выработку эритроцитов и регулируют давление крови. Диагностика гидронефроза затрудняется, поскольку симптомы не всегда четко указывают на наличие патологии. Выделяют 3 степени развития гидронефроза.
1 степень
Проходит бессимптомно, так как изменения происходят внутри почек. Орган немного увеличивается, лоханка расширяется. Чаще всего 1 степень диагностируют при присоединении инфекции.
2 степень
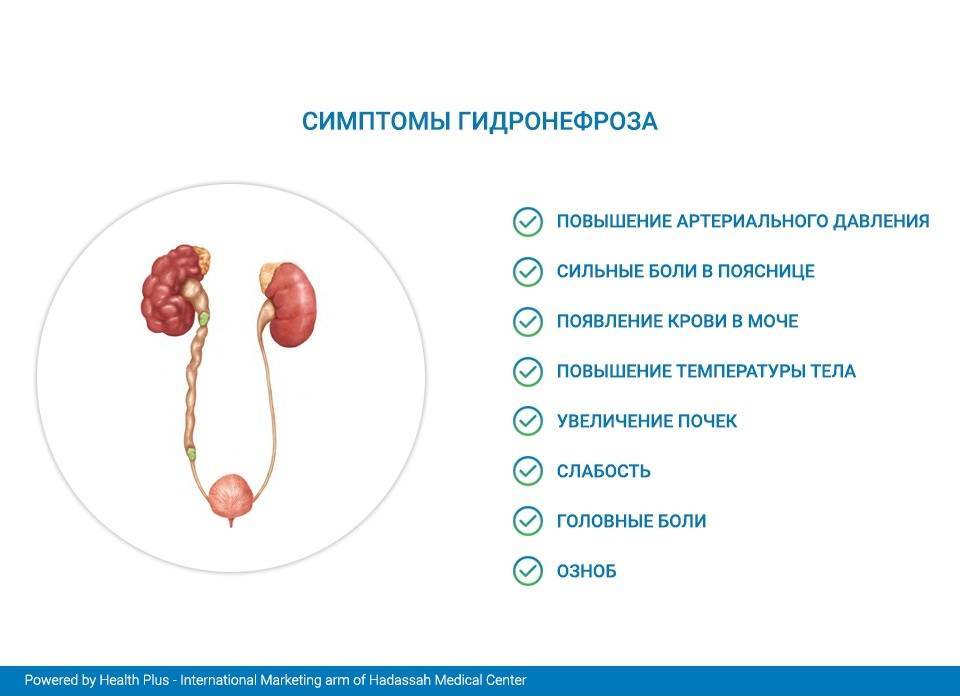
Характеризуется значительным увеличением почки и затруднением ее функционирования. Симптомы 2 степени:
- периодические боли в пояснице;
- колики в почках, возникающие периодически;
- повышение температуры тела при присоединении инфекции;
- увеличение живота;
- повышение давления;
- слабость, головокружение;
- тошнота;
- отек лица;
- кровянистые выделения при мочеиспускании.

3 степень
Является самой опасной стадией, так как функционирование органа снижается на 50 процентов. При 3 степени более выраженно проявляются симптомы 2 степени, к ним добавляется:
- сильное увеличение живота;
- резкие хронические боли в пояснице;
- отек конечностей;
- стойкое высокое давление;
- уменьшение выделения мочи;
- постоянная тошнота, рвота;
- кожный зуд;
- слабость, потеря сознания.
Как устанавливается окончательный диагноз?
Первый шаг на пути диагностики гидронефроза это УЗИ плода. Собирательная система почки видна при ультразвуковом исследовании уже с 15 недели внутриутробного периода. Первый признак при УЗИ это расширение лоханки. Если после рождения ребенка расширение лоханки сохраняется, то детский уролог решает вопрос о необходимости более углубленного урологического обследования. При подозрении на наличие гидронефроза ребенок должен пройти следующие обследования:
- УЗИ почек и мочевого пузыря до и после мочеиспускания. Специалист по УЗИ может увидеть признаки повреждения почечной паренхимы, отличить слабую, среднюю и выраженную степени гидронефроза. При сомнительных результатах может быть выполнено УЗИ с водной нагрузкой и мочегонными средствами, позволяющее более точно оценить степень обструкции лоханочно-мочеточникового сегмента.
- Микционная цистоуретрография – рентгеноконтрастное исследование мочевого пузыря и уретры выполняется при подозрении на пузырно-мочеточниковый рефлюкс или затрудненный отток мочи из мочевого пузыря.
- Экскреторная (внутривенная) урография – после внутривенного введения рентгеноконтрастное вещество выводится почками, и их собирательные системы становятся видны на рентгеновских снимках. Исследование позволяет оценить степень обструкции.
- Нефросцинтиграфия – радиоизотопное исследование почек. Используется для оценки функции почек и степени нарушения оттока мочи.
На основании приведенных исследований специалист должен решить, насколько серьезна обструкция лоханочно-мочеточникового сегмента, представляет ли она угрозу для почки или может разрешиться самостоятельно. У новорожденных диагноз становится очевидным часто лишь спустя 3-4 недели после рождения. В течение первых 3 недель после рождения водный обмен в организме новорожденного и функция почек значительно меняются, и с ними меняются размеры лоханок.
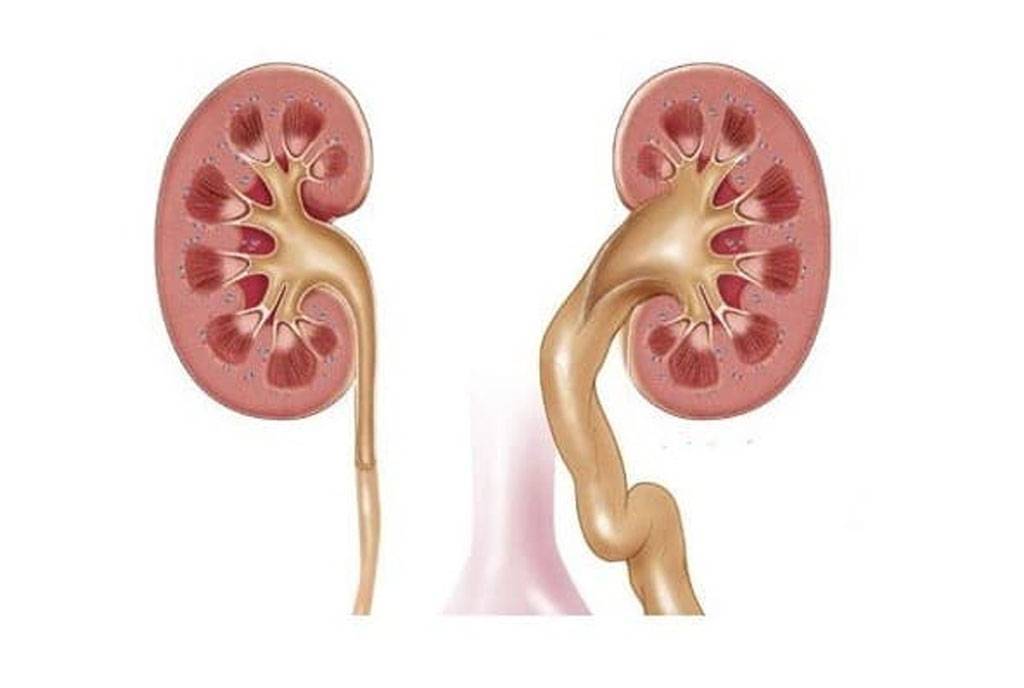
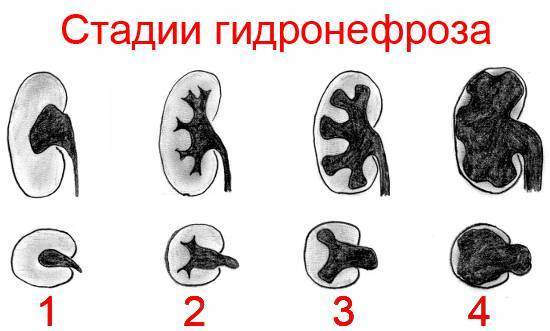
Стадии гидронефроза
I стадия
Почечная лоханка расширена, в ней накапливается моча. На этой стадии функция почки нарушена незначительно, изменения обратимы при условии своевременного лечения. С постепенным расширением стенки лоханки она истончается, наступает II стадия гидронефроза.
II стадия
Характеризуется пиелоэктазией (расширением лоханки почек) и гидрокализом почки (расширением чашечек почек), нарушением эвакуаторной способностью лоханки. Функция почки снижена на 20-40%, ее размеры увеличены на 20-25%. Стенка лоханки истончается еще больше, что крайне негативно влияет на функцию почки.
III стадия
Лоханка и чашечка почки сильно расширены, почка увеличена в размере почти в 2 раза. Стадия характеризуется резкой атрофией ткани почки, сильной гипотрофией (истончением ткани почки), утратой функции почки почти на 70-80%.
Методы лечения заболевания
Важно! Лечение должен проводить только врач, строго контролирующий ход терапии. Запрещено самостоятельно пытаться вылечить ребенка, применять народные средства и ориентироваться на опыт других родителей
После установления диагноза врач назначает ребенку специальную диету. Ребенок обязательно должен соблюдать постельный режим, не подвергаться нагрузкам и стрессам.
Проводится медикаментозная терапия с применением витаминных комплексов, антибиотиков. Она может корректироваться при отсутствии ожидаемого эффекта. Длительность медикаментозного лечения обычно большая – до полутора месяцев.
Иногда (при наличии токсинов в плазме крови) проводят плазмоферез и гемосорбцию (очистку крови).
Любая терапия подразумевает участие специалиста, регулярные анализы для контроля хода лечения. Когда окончен основной курс, нередко детей направляют в санатории, рекомендуют физиотерапию.
Диагностика
Начинается диагностика со сбора анамнеза заболевания и физикального обследования. Биохимический анализ крови с определение мочевины и креатинина, общий, посев мочи и общий анализ мочи необходимо исследовать у данной группы пациентов. Наиболее используемые в мировой практике для диагностики гидронефроза являются следующие методы инструментального обследования:
Ультрасонография с определением кровотока в почечных сосудах. Позволяет определить размеры лоханок и чашечек, выявить истончение паренхимы, наличие конкрементов и возможной сопутствующей патологии. Достаточно часто гидронефроз выявляют случайно при выполнении УЗИ по поводу другой патологии или при абдоминальном болевом синдроме. Допплерография позволяет выявить гемодинамические изменения в почке, а так же определить наличие добавочных нижнеполюсных сосудов.
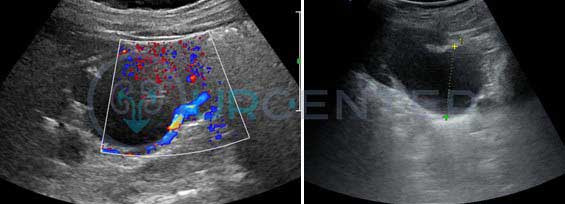
Диуретическое УЗИ почек для дифференциальной диагностики органического или функционального характера обструкции. Диагностическое значение имеет продолжительность сохранения расширения коллекторной системы почек после введения диуретика. Расширение лоханки более чем на 20 % в течение более 20 минут говорит о наличие препятствия оттоку мочи в области лоханочно-мочеточникового сегмента.
Эндолюминальное УЗИ позволяет оценить протяженность и вараженность изменение в области сегмента, а так же наличие добавочного сосуда.
Экскреторная урография необходима для визуализации чашечно-лоханочной системы почки, определения нарушения оттока мочи. При этом после биохимического исследования крови (мочевина, креатинин) внутривенного вводится йодсодержащий контраст в возрастной дозировке и выполняется серия снимков. На снимках определяется коллекторная система почки, мочеточник, мочевой пузырь. По степени расширения лоханки и чашечек, а так же по времени контрастировани полостей и скорости выведения контраста судят о выраженности гидронефроза.
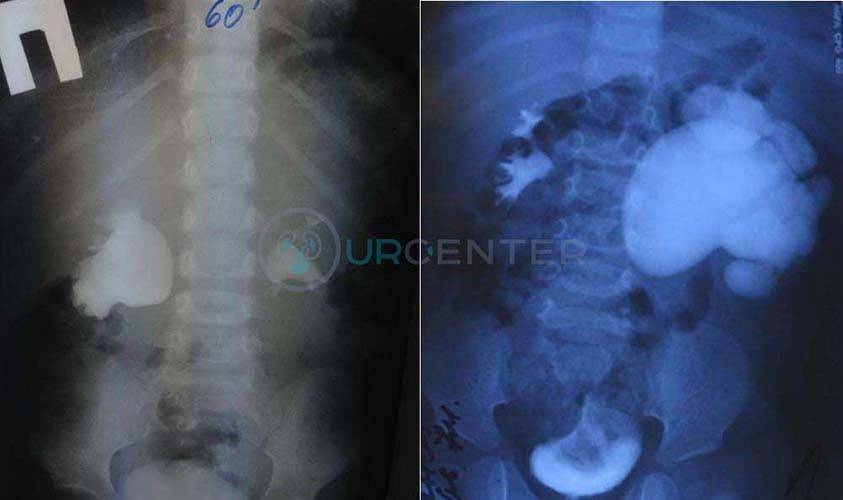
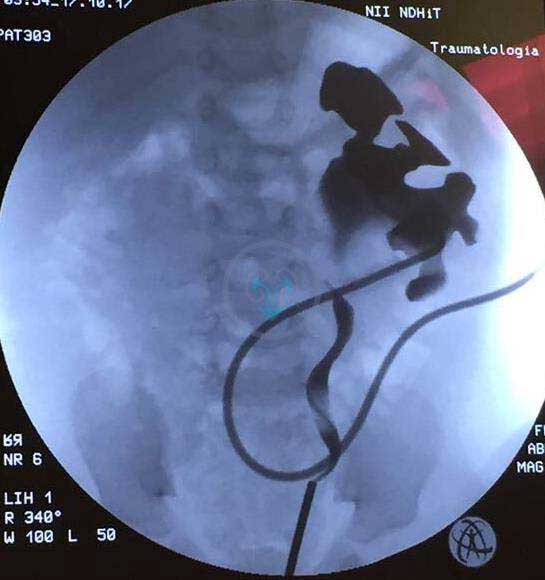
Антеградная или ретроградная пиелография применяется для диагностики, когда невозможно получить визуализацию по КТ, урографии или необходимо определить протяженность суженного участка мочеточника.
Компьютерная томография применяется при диагностике гидронефроза, так же позволяет выявить наличие сопутствующей патологии, определить выраженность изменений почек, но не позволяет оценить функцию мочек. Больший объем информации дает мультиспиральная компьютерная томография.

Последующая 3D реконструкция позволяет оценить протяженность суженного участка и рассмотреть орган с разных сторон.
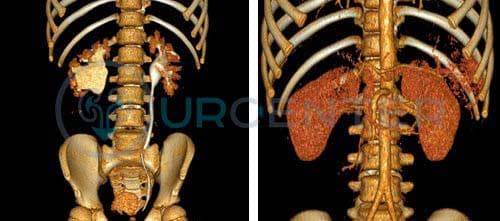
Почечная ангиография применяется для визуализации артериальной и венозной системы почек. Позволяет выявить аномалии развития сосудов, выявить наличие добавочных сосудов и определить особенности кровоснабжения органы при наличии аномалии развития почек (подковообразная почка, дистопия и др.) в сочетании с гидронефрозом.
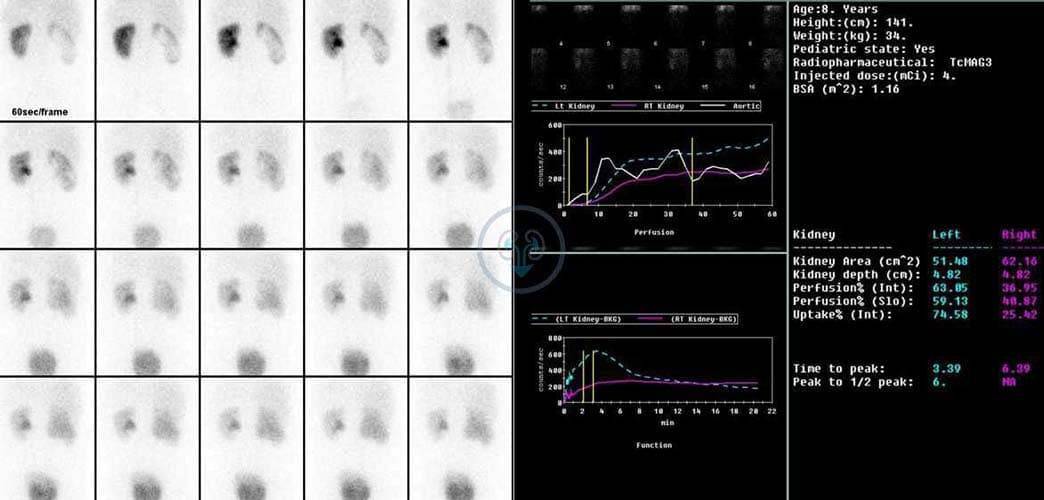
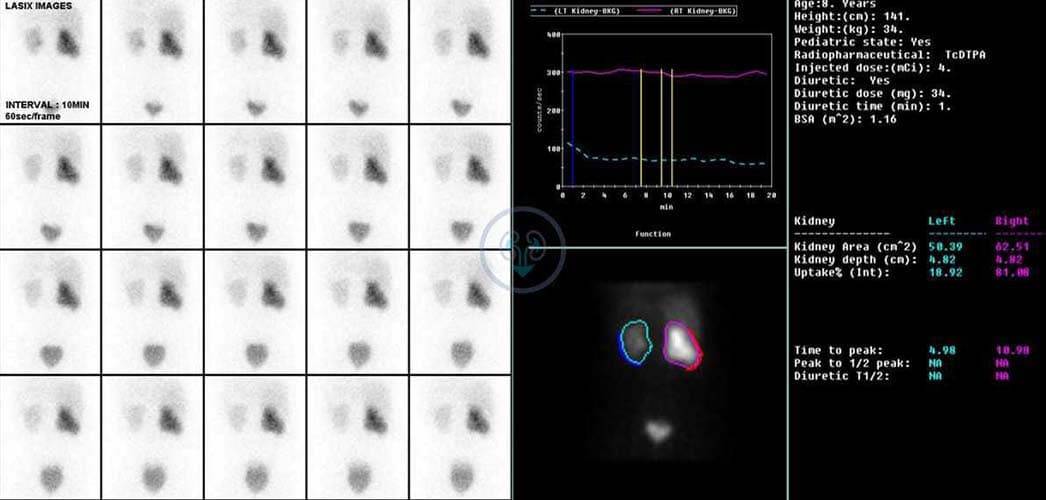
Радиоизотопная реносцинтиграфия дает информацию о функциональном состоянии органа, позволяет оценить тяжесть изменений, вызванных обструкцией. При нарушении функции мочки отмечается замедление выведения изотопа MAG3 (меркаптоацетилглицерин). При необходимости вводят диуретический препарат для определения оттока мочи при повышенной водной нагрузке и дифференциальной диагностики наличия препятствия в зоне ЛМС.
Магнитно-резонансная томография современный метод, позволяющий оценить состояние верхних мочевых путей. При этом исследовании отсутствует лучевая нагрузка. Наличие жидкости в мочевыводящих путях является отличной альтернативой контрасту и позволяет получить отличное изображение. С помощью различных режимов можно так же получить изображение почечных сосудов. МРТ с контрастирование позволяет выявить обструктивную уропатию. При нарушении выделительной функции почек диагностическая ценность МРТ снижается.
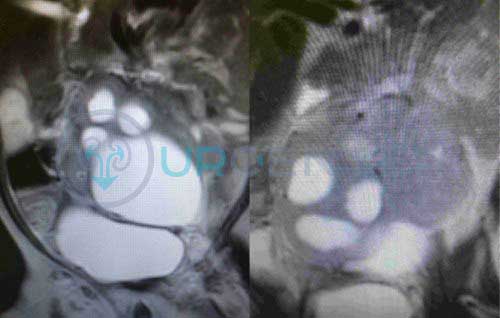
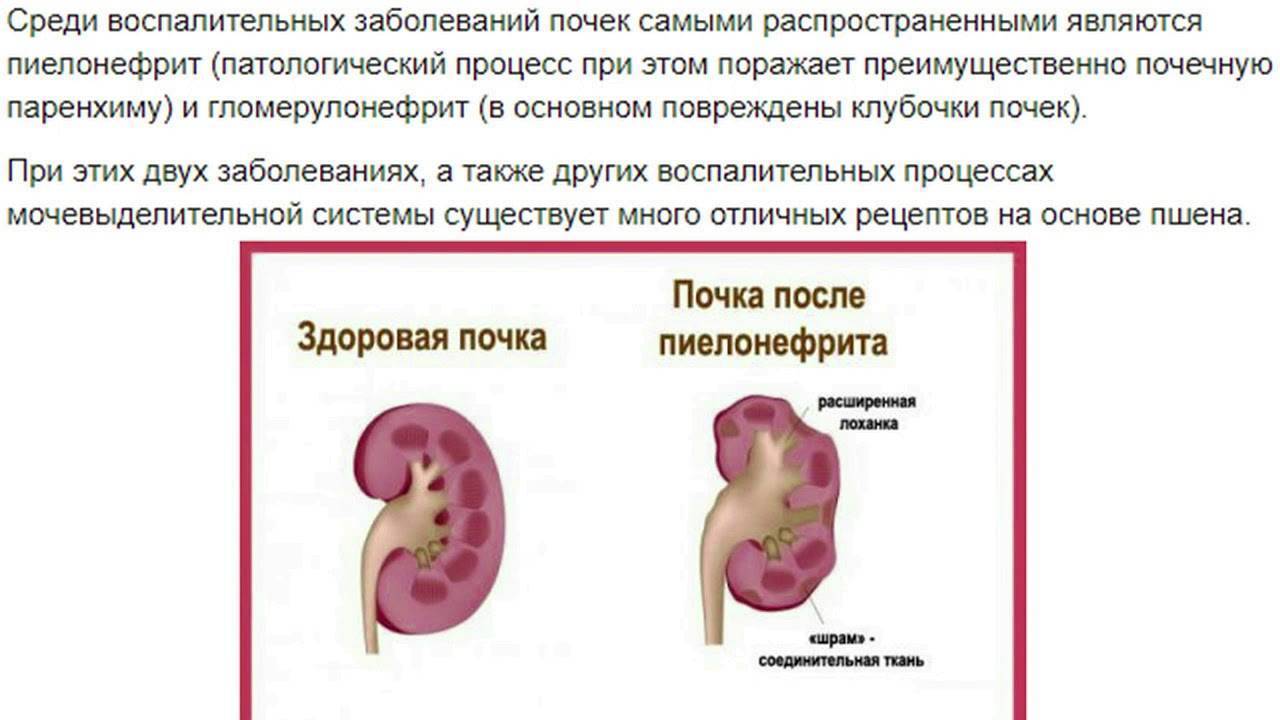
Симптомы Острого пиелонефрита у детей:
Симптомы острого пиелонефрита у детей – это общие признаки, какие бывают при инфекционных болезнях, а также местные почечные симптомы. При вторичном пиелонефрите почечные симптомы выражены достаточно четко по причине задержки мочи. Первичный пиелонефрит у детей отличается доминированием симптомов интоксикации, при этом ярко выраженных признаков поражения почек нет. Чаще всего инфекция поражает только одну почку, и только в 3% случаев у детей диагностируют двухсторонний острый пиелонефрит.
Воспалительные процессы у детей протекают, как правило, более открыто и ярко, чем у пациентов более старшего возраста. Развитие болезни быстрое, повышается температура, появляется озноб. Также типичны такие симптомы:
– тошнота
– рвота
– потение
– понос
– обезвоживание
– напряжение затылочных мышц у грудничков
Ощупывание и легкое постукивание в области пояса с пораженной стороны вызывает у ребенка боль. Постепенно при отсутствии лечения появляются боли в пояснице. При мочеиспускании дети часто проявляют беспокойство – даже если малыши не говорят о боли при походе в туалет, беспокойство дает родителям повод задуматься. Моча становится мутнее, чем обычно.
Диагностика Острого пиелонефрита у детей:
У детей раннего возраста для диагностики острого пиелонефрита нужно выявить лейкоцитурию и бактериурию. У детей от 3 месяцев используют скрининг-тесты. Диагностические признаки рассматриваемой болезни: повышение СОЭ, повышение СРБ, повышение ПКТ в сыворотке, высокая температура.
При подозрении на инфекции мочевыводящей системы у детей от 0 до 3 месяцев проводят микроскопию мочи и отправляют мочу на бактериологическое исследование. По результатам микроскопии мочи проводят антибактериальную терапию. У детей от 3 месяцев до 3 лет ищут типичную картину инфекций мочевыводящих путей: дизурию, повышенную температуру, боль и т.д. Также проводят микроскопию и посев мочи, в это время, пока нет результатов анализов, проводят антибактериальную терапию.
План обследования больного ребенка при подозрении на острый пиелонефрит
- Физикальный осмотр
- Биохимический анализ мочи
- Измерение артериального давления
- Кал на дисбактериоз
- Исследование иммунного статуса
- Посев мочи на флору и чувствительность к антибиотикам
- Общий анализ мочи
- Определение СРБ в сыворотке крови
- Клинический анализ крови
- Биохимический анализ крови
- Анализы мочи на урогенитальную инфекцию и т.д.
По показаниям применяют дополнительные методы. Обязательна консультация уролога и гинеколога, а по показаниям – ряда специалистов, которые будут указаны ниже. Применяют также визуализирующие методы диагностики, к которым относят ультразвуковую диагностику почек и мочевого пузыря, цистоуретерографию.
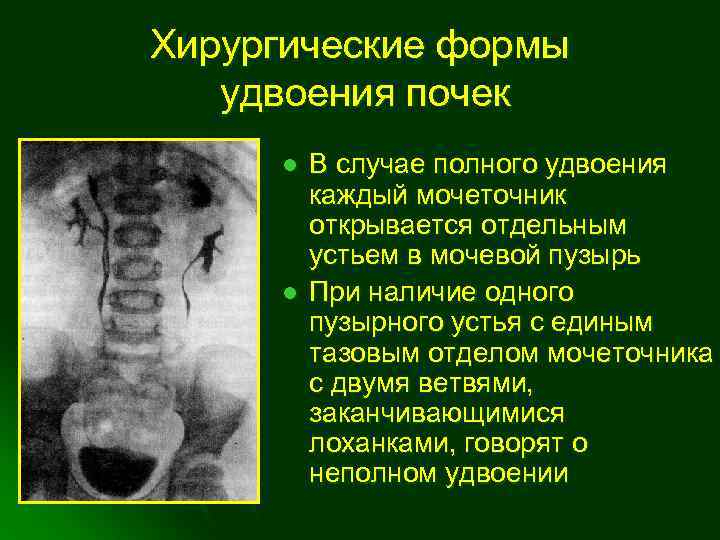
Классификация
Классификация предложенная Лопаткиным Н.А. является наиболее распространенной у взрослых пациентов. При этом гидронефроз подразделяется на три стадии:
- Начальная;
- Ранняя;
- Терминальная А и В
Так же гидронефроз подразделяют на открытый, закрытый и интермиттирующий. При присоединении инфекции становится инфицированным
Стоит отметить, что у детей используется другая классификация, которая была предложена A. Onen в 2007 году (Society of Fetal Urology), основанная на ультразвуковой оценке состояние паренхимы и коллекторной системы почки.
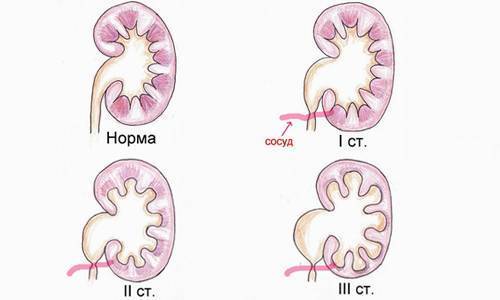
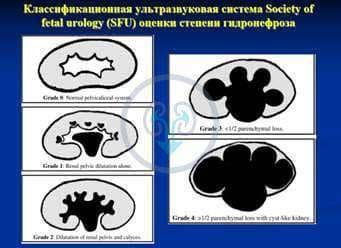
Система оценки выраженности гидронефроза была разработана, чтобы определить степень расширения коллекторной системы почки. Наиболее распространенная классификация используется (SFU Общество фетального УЗИ, Society of Fetal Ultrasound), которая изначально была разработана для оценки гидронефроза у новорожденных и грудных детей.
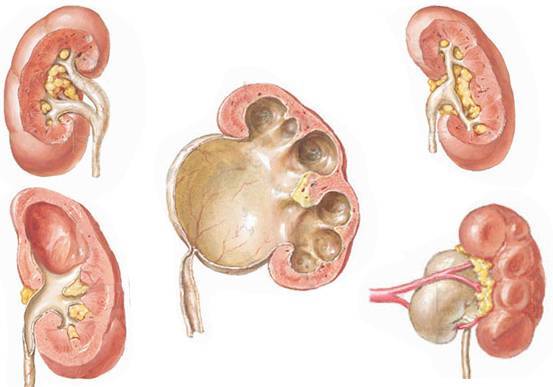
0 степень – нет дилятации, чашечки не сливаются друг с другом. Пиелоэктазия (гидронефроз 0) характеризуется расширение лоханки до 10 мм.
1 степень (легкая) – расширение лоханки без расширения чашечек (пиелоэктазия) (может так же встречаться при внепочечных лоханках), нет атрофии паренхимы. Увеличение размеров лоханки > 10 мм.
2 степень (легкая) – расширение лоханки почки и чашечек без атрофии паренхимы. Расширение лоханки и чашечек < 10 мм.
3 степень (умеренная) – умеренное расширение лоханки и чашечек, сглаженность форниксов и уплощение сосочков с незначительным истончением паренхимы. Нарастание расширения лоханки и чашечек, уменьшение паренхимы < 50%.
4 степень (тяжелая) – выраженное расширение лоханки и чашечек, которые выглядят шарообразно расширенными, потеря границ между лоханкой и чашками, атрофия почки с резким истончением паренхимы. Выраженное расширение ЧЛС, истончение паренхимы >50%.
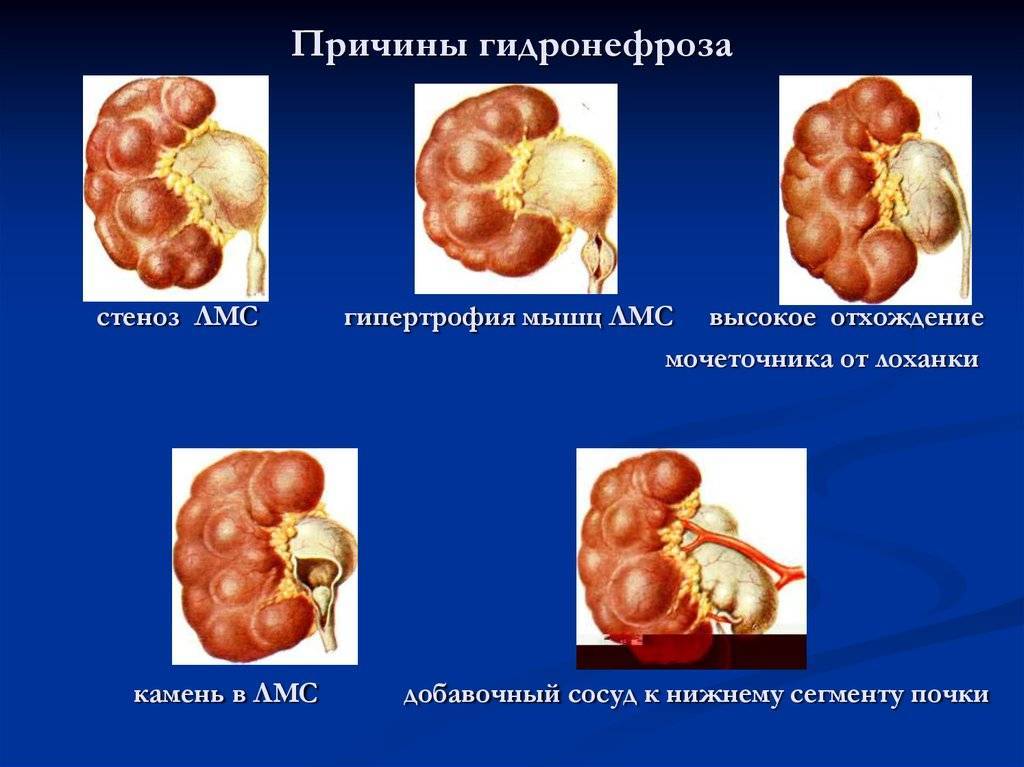
Причины патологии
К основным причинам развития гидронефроза при беременности относятся следующие:
- Патологические отклонения в работе мочевого пузыря или уретры, так как формирование препятствий в этих отделах провоцирует возникновение гидронефроза.
- Изменение в мочеточниках — их перекручивание, сдавливание, перегибы и другие деформации. Изменения в мочеточнике провоцируют развитие гидронефроза на пораженной стороне, что часто проявляется при беременности.
- Воспалительный процесс в тазовой или забрюшинной клетчатке.
- Образование камней в почечной лоханке или в мочеточнике. Они мешают правильному отхождению мочи, а гидронефроз считается ранним признаком развития мочекаменной болезни.
- Сужение просвета в мочеточнике посредством соединительной ткани.
- Расстройства работы мочевыводящих каналов — гипотония в мочеточниках или лоханках почек и т.п. Такие процессы вызывают замедление перистальтики мочеточников, вызывая гидронефроз у беременных.
Независимо от причины развития болезни расширение лоханки почки при беременности дополняется постепенным нарушением отхождения мочи, застоем мочи и как следствие увеличением размеров лоханки почки. Одновременно в почке происходит увеличение давления, нарушается кровоток, проявляется фильтрация попочки и атрофия паренхимой ткани.
С течением времени стенки лоханки почки сильно растягиваются под влиянием гидростатического давления, и происходит их истончение. Такой процесс способствует нарушению выделительной функции данного органа.