Причины желтухи у новорожденных
Физиологическая желтуха новорожденных связана с:
- Выключением плаценты после родов, которая до этого выполняла гомеостатическую функцию — поддерживала низкие и нетоксичные концентрации билирубина.
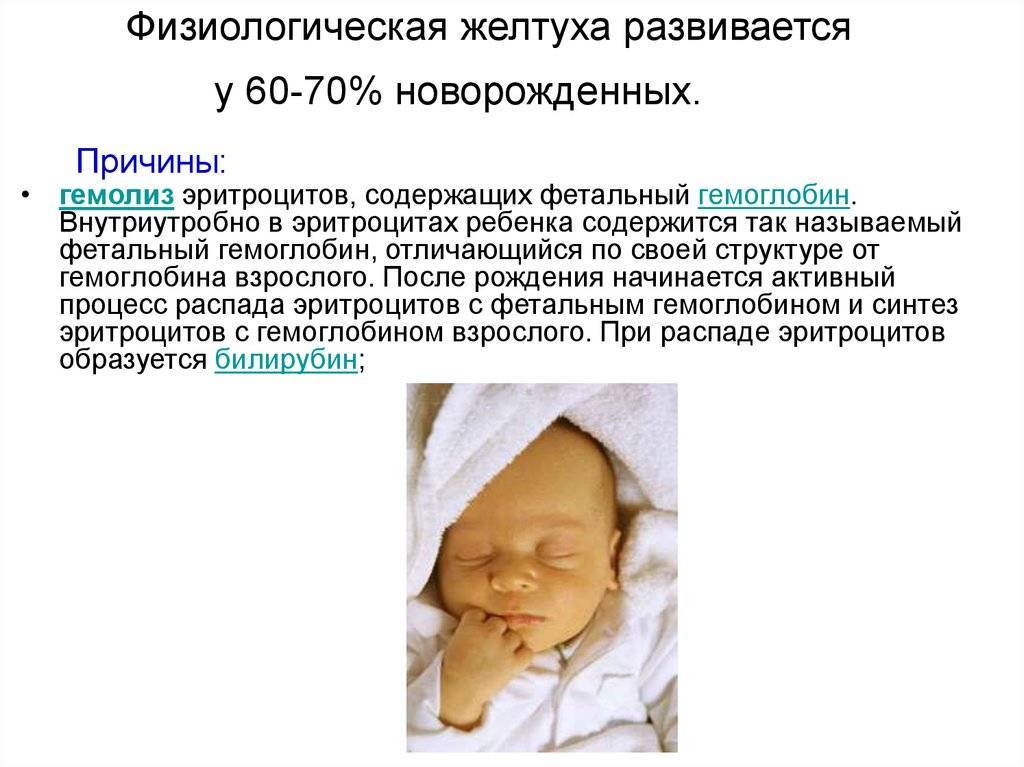
- Усилением распада фетальных эритроцитов (количеством эритроцитов больше, чем у взрослого, а продолжительность их жизни более короткая).
- Низкой активностью протеина, который транспортирует билирубин в гепатоцитах.
- Снижением связывания билирубина из-за незрелости процесса конъюгации.
- Усилением кишечно-печеночной циркуляции билирубина. Отсутствие бактерий в кишечнике ребенка в первую неделю жизни снижает превращение связанного билирубина в стеркобилин. В кишечнике под действием определенного фермента связанный билирубин превращается в несвязанный, всасывается и попадает в кровь.
- Потеря жидкости ребенком после рождения, отсутствие водного режима и маленький объем молозива.
Стоит отметить также факторы, которые стимулируют появление желтухи:
- Задержка мекония у новорожденного.
- Переохлаждение.
- Голодание или недостаточное питание.
Многих интересует вопрос: заразна ли желтуха новорожденных и передается ли она. Данная желтуха не является инфекционной, поэтому не опасна и не передается от человека к человеку.
Сколько длится и когда должна пройти желтуха у новорожденных? В среднем желтуха длится 1-3 недели. К концу третьей недели она должна полностью пройти, а показатели билирубина нормализоваться. У недоношенных (рожденные до 37 недели) повышен риск желтухи. Кроме того, у маловесных малышей желтушное окрашивание появляется при низких уровнях билирубина, поскольку у них незначительный слой подкожного жира. Почему у недоношенных детей желтуха развивается чаще и держится дольше? Это связано с выраженной функциональной недостаточностью печени.
«Затянувшейся» желтуха считается в том случае, если повышение несвязанного билирубина у доношенных сохраняется больше месяца. Затянувшееся желтушное окрашивание кожи чаще бывает у новорожденных, которые перенесли внутриутробно инфекцию, гипоксию и асфиксию. Малыши с «затянувшейся» желтухой имеют склонность к появлению патологических состояний со стороны печени, у них нарастает желтуха и может появиться неврологическая симптоматика.
Причины, которые вызывают патологическую желтуху:
- конфликт по группе крови мать-малыш;
- распад гемоглобина в виду резус-конфликта;
- инфекции (как матери, так и новорожденного);
- родовые травмы;
- гипотиреоз;
- повышенное количество эритроцитов (полицитемия);
- врожденный гепатит;
- пилоростеноз (патология желудка врожденного генеза);
- преждевременные роды;
- стимуляция родов окситоцином;
- внутренние кровоизлияния у новорожденного;
- врожденные заболевания печени и желчных путей;
- сахарный диабет матери.
Для патологической желтухи характерно:
- уровень билирубина больше 220 мкмоль/л;
- прирост его в сутки более 85 мкмоль/л;
- появление желтушного окрашивания в первые сутки;
- длительность более 14 дней (доношенные дети) и более 22 дней у недоношенных.
Новорожденные с такими симптомами нуждаются в дополнительных обследованиях. У них нужно исключить гепатит, наследственное заболевание или метаболические нарушения. При наличии дополнительных симптомов (увеличение печени, снижение уровня сахара, задержка развития, ацидоз, рвота, катаракта) нужно проконсультироваться у генетика.
Лечение желтухи новорожденных
Принцип лечения желтухи новорожденных сводится к снижению содержания билирубина до показателей, не опасных для работы нейронов мозга. Применяют следующие методики:
– фототерапия. В процессе лечения, «непрямой» билирубин превращается в неопасный «прямой» и легко выводится с калом. Малыша переворачивают со спинки на животик и с бока на бок, чтобы равномерно осветить все участки кожи. Продолжают лечение до достижения нормального процента билирубина в крови. Наблюдают не только за цветом кожи, но и делают анализ крови, так как цвет может стать нормальным, а уровень пигмента в крови останется высоким. Назначает фототерапию только врач, так как исследования показали, что световое излучение может оказать влияние на структуру ДНК;
– переливание крови. Такой метод применяется при неэффективности фототерапии. У новорожденных это сопряжено с возможными осложнениями, но при серьёзной ситуации разрешается неоднократное переливание;
– инфузионная терапия. Применяется при потере ребёнком большого количества жидкости во время фототерапии. «Непрямой» билирубин не выведется при введении растворов в кровь;
– разжижающие медикаменты применят при сгущении желчи.
Результативный способ лечения — частое питьё и кормление. При этом выведение избыточного билирубина происходит во время опорожнения кишечника.
Профилактика желтухи проводится ещё во время беременности. Для этого будущая мама проходит обследование для исключения у нее факторов риска. Результативным оказывается раннее прикладывание младенца к груди.
Педиатр или неонатолог исследует даже неопасную «желтушку», делает вывод о безопасности малыша после исключения патологий и при контроле содержания билирубина в крови.
Симптомы и виды патологической желтухи
Признаки желтухи проявляются в следующих случаях:
- Образование билирубина в избыточных количествах.
- Нарушение процессов переработки фермента.
- Затруднение выведения из организма.
Эти три случая определяют виды патологической желтухи у детей:
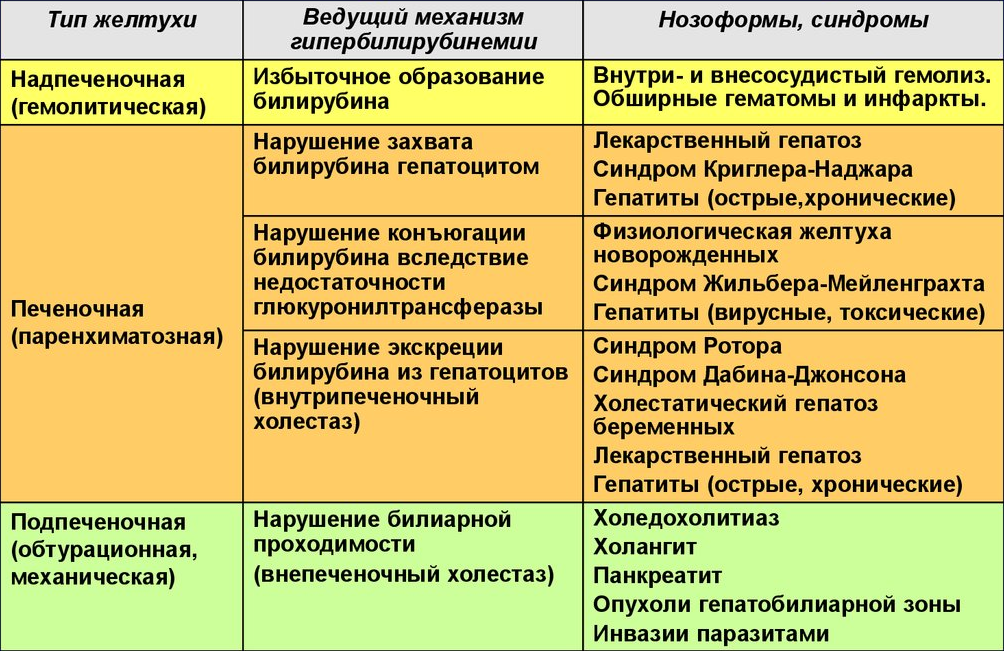
– надпечёночная. При ускоренном расщеплении эритроцитов начинается накопление билирубина, а печень не способна быстро его переработать. Такая желтуха появляется в результате наличия паразитов в крови, сепсиса, брюшного тифа, эндокардита, больших гематом, злокачественных патологий кроветворных тканей;
– подпечёночная. Обусловлена перекрытием желчных протоков камнями или паразитами, что прекращает нормальный отток желчи. Иногда это происходит при сдавливании протоков новообразованиями;
– печёночная. Эта патология вызвана разрушением клеток печени, вследствие чего орган не может поглощать билирубин; процент содержания билирубина в крови возрастает. Печёночная желтуха вызывается чаще всего циррозом печени и гепатитами разных форм.
Изредка встречается ложная желтуха. Этот вид наблюдается у детей от 1 года до 2,5 лет, если они много кушают продуктов с высоким содержанием кератина.
К чему приводит желтуха
Физиологическая желтуха обычно проходит быстро и бесследно. Но если накопление билирубина в крови происходит быстрее, чем его вывод из организма, то возникают осложнения в работе и развитии центральной нервной системы малыша.
Опасна своими последствиями патологическая желтуха. При накоплении билирубина в организме происходит интоксикация, которая, в свою очередь, скажется на нормальном функционировании органов и систем. Чем выше процент пигмента, тем сильнее влияние на здоровье малыша. В первую очередь страдает мозг малютки, что ведёт за собой нарушение двигательных функций, речи. Часто у ребёнка наступает глухота.
Необходимо ликвидировать причины, вызвавшие желтуху. В противном случае возможны тяжёлые последствия.
Риски нелеченной желтухи у новорожденных
Физиологическая желтуха встречается чаще, чем у каждого второго новорожденного. Подсчитано, что до 80 процентов у новорожденных детей желтуха диагностируется вскоре после рождения.
Нужно ли лечить желтуху
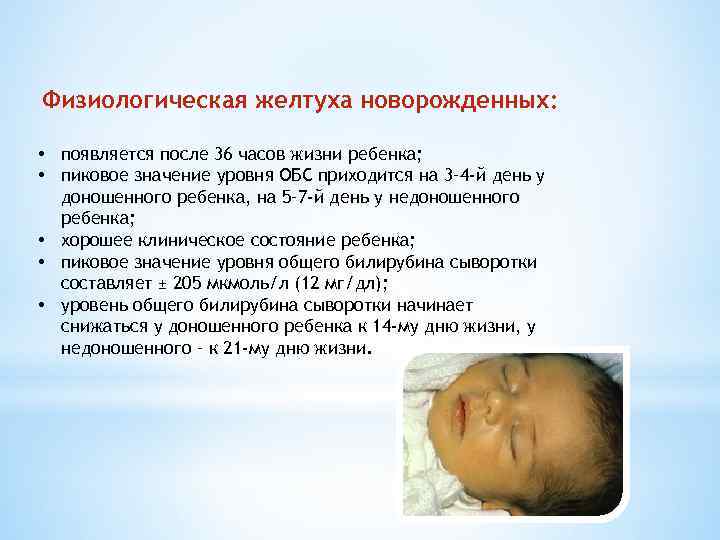
Это не болезнь! Желтуха у новорожденных не является заболеванием, поэтому молодым родителям не стоит паниковать, если кожа их новорожденного ребенка после рождения слегка пожелтела. Это означает, что у новорожденного развилась физиологическая желтуха, которая встречается у 60-80 процентов доношенных новорожденных и до 90 процентов у недоношенных детей. Чаще всего это происходит примерно через 24 часа после рождения ребенка.
Причиной желтухи в данном случае является тот факт, что в утробе матери ребенок созревает в условиях низкой концентрации кислорода в матке, а это означает, что плод должен вырабатывать много красных кровяных телец, и поэтому после рождения у новорожденного обязательно будет много эритроцитов, больше, чем у детей старшего возраста и взрослых.

Высокий уровень билирубина у новорожденных, является лучшим индикатором развития физиологической желтухи у новорожденных, это связано с тем, что печень новорожденного еще не подготовлена к улавливанию такого большого количества билирубина и превращению его в форму, которая легко выводится с мочой и фекалиями.
Сколько должен быть билирубин у новорожденного? Норма билирубина в крови у новорожденного не должна быть выше чем 60 мкмоль/л. Если этот уровень превышен, то необходимо начать лечение малыша. В то же время медсестра будет брать кровь ребенка не реже двух раз в день, чтобы проверить тенденцию изменения билирубина у него.
Физиологическая желтуха у новорожденных – симптомы
Обычно нет необходимости проверять уровень билирубина у новорожденного, чтобы увидеть физиологическую желтуху. Самый быстрый способ увидеть это невооруженным глазом – это осмотр глазных яблок ребенка. Склера, белая часть глаза, желтеет при желтухе. В зависимости от тяжести желтухи ребенка и повышения уровня билирубина желтизна глаз и тела в целом будет усиливаться. Максимальная выраженность симптомов желтушности у большинства детей достигается на 4-5 день, а у недоношенных детей желтуха появляется позже, может появиться даже через 2 недели после рождения.
Нужно ли лечить физиологическую желтуху
При обнаружении у ребенка первых признаков физиологической желтухи и исследовании уровня билирубина врач чаще всего принимает решение о проведении фототерапии новорожденного. Благодаря обработке ультрафиолетом билирубин претерпевает структурные изменения в водорастворимые формы и затем может легко выводиться из организма ребенка. Облучение следует проводить как можно дольше в течение дня, вынимая ребенка из-под ламп только на время кормления. Во время фототерапии необходимо восполнять жидкость и контролировать температуру новорожденного.
Если такое действие не приносит ожидаемых результатов, назначается поддерживающее лечение, например медикаментозная терапия или внутривенная регидратация. При лечении тяжелой желтухи может потребоваться переливание обменной крови для удаления избытка билирубина.
Как долго длится физиологическая желтуха у новорожденных
Физиологическая желтуха может сохраняться 10-14 дней после рождения ребенка. У недоношенных детей обычно длится немного дольше. Обычно она проходит без лечения.
Последствия нелеченой желтухи новорожденных
При невылеченной физиологической желтухе уровень билирубина в организме новорожденного очень высок. Билирубин растворяется в жирах нервных клеток. Если его слишком много, он может необратимо повредить нервную систему и организм в целом.
Как не пропустить симптомы гемолитической болезни
Пока мама беременна, признаки несовместимости крови никак себя не проявляют ни у матери, ни у плода. А уже после рождения ГБН клинически проявляется по-разному, в зависимости от того, какую форму примет: анемическую, желтушную и отёчную. Бывают также случаи сочетания этих форм. Давайте рассмотрим их отдельно.
1. Анемическая форма. Считается наиболее лёгкой. Ее проявления — бледность кожных покровов, неврологические нарушения, например, слишком продолжительный сон, вялость, апатичность, плохой аппетит, вялый сосательный рефлекс. Кроме того, присутствуют признаки увеличения селезёнки и печени, наблюдающиеся в динамике.
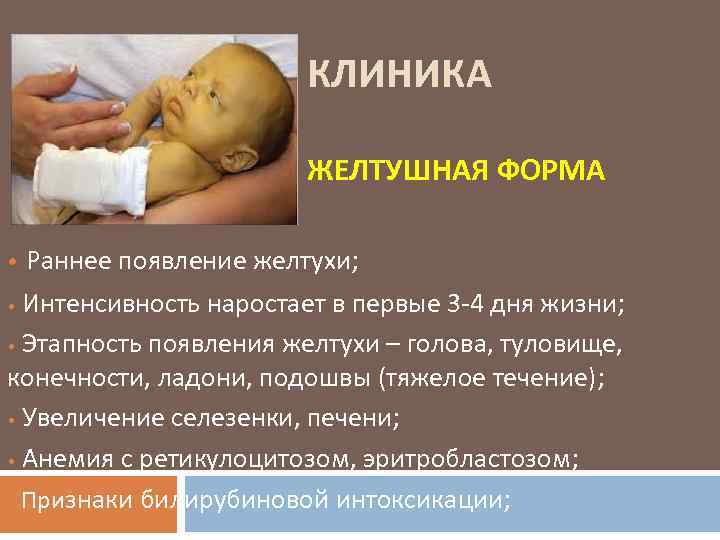
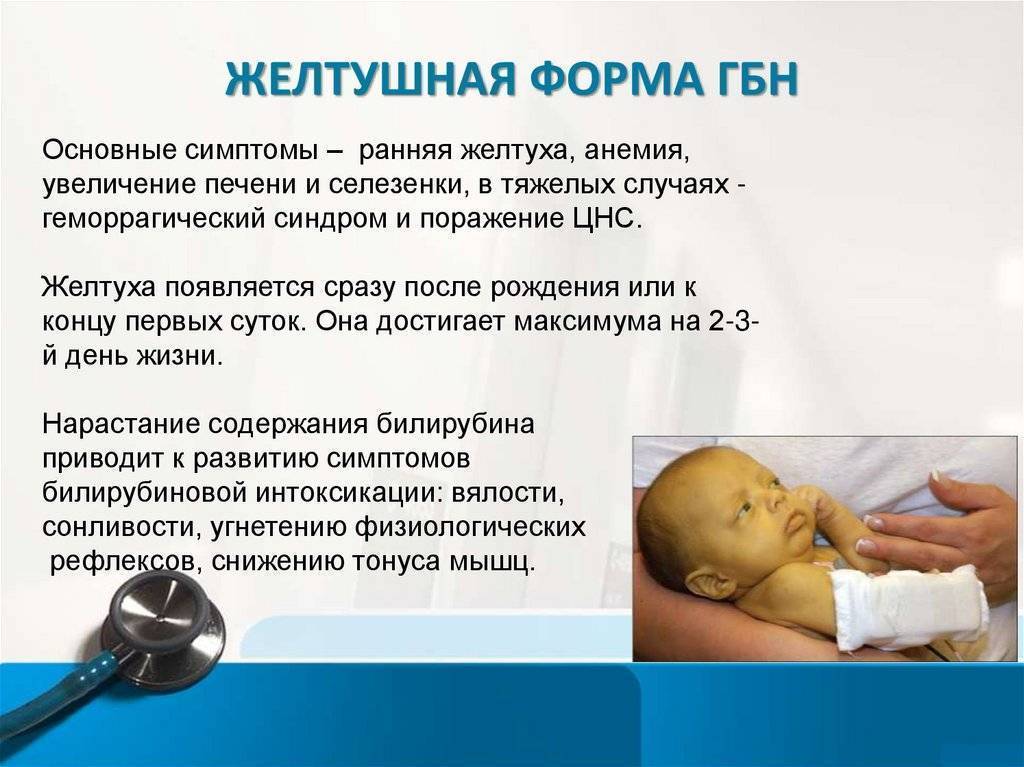
2. Желтушная форма. Наиболее часто встречающаяся форма. Она диагностируется почти в 90 % случаев. При этой форме желтуха самый главный симптом. Желтый оттенок буквально в первые часы жизни приобретает кожа, слизистые оболочки, возможны увеличения печени и селезёнки. От распространенности по телу и интенсивности желтухи определяют степень тяжести желтушной формы. Это определяется визуально по шкале Крамера. Всего степеней пять, при первой поражены лицо и шея, при пятой — уже все тело. Зависит интенсивность желтухи от уровня билирубина, который придает коже жёлтый. Критический уровень этого фермента способен поразить нейроны головного мозга, его структуры, и вызвать серьезного грозного осложнения, биллирубиновой энцефалопатии.
3. Отёчная форма («водянка плода»). Это наиболее тяжёлая форма, чаще всего диагностируемая ещё внутриутробно. Желтушная окраска плодных оболочек, околоплодных вод, пуповины не остался врачами незамеченными. У ребенка с момента рождения отеки по всему телу — подкожные, брюшной полости, грудной клетки. Состояние новорожденного тяжелое. Детям, у которых диагностируется именно эта форма заболевания, требуется интенсивное лечение, в том числе переливание крови.
Сразу после рождения детям, особенно из группы риска, важно определить группу крови. Дети, у которых не совпали группы крови или резус-принадлежности с мамой, первые сутки жизни должны быть осмотрены врачом несколько раз
Мама может и сама заметить желтушность, также как и чрезмерную бледность слизистых и кожи. В этом случае необходимо незамедлительно сообщить врачу.
ГБН нельзя путать с другими заболеваниями новорождённых:
- наследственные гемолитические или постгеморрагические анемии;
- неиммунная водянка плода;
- различные инфекции и др.
Точную диагностику может провести только врач, не пытайтесь сами поставить диагноз или преуменьшить его важность
Физиологическая желтуха у новорожденных
Желтуха у детей бывает двух типов — патологическая и физиологическая; причём последняя случается только у новорожденных.
Физиологическая желтуха вызвана тем, что печень малыша перестраивается на работу вне материнской утробы. Она длится около недели и проходит самостоятельно, без лечения. Такая желтуха вызвана недостаточной конъюгацией билирубина в печени малютки.
Первые симптомы «желтушки новорожденных» замечают на вторые-третьи сутки после появления младенца на свет. Максимум симптомов становятся видны на 3-4 сутки. Однако диагноз «физиологическая желтуха» ставят лишь после исключения других заболеваний (скрытые кровоизлияния, сифилис, краснуха, токсоплазмоз). Если физиологическая желтуха длится более 21 дня, малыша показывают врачу; далее в процессе лечения необходимо следовать его рекомендациям.
Желтуха, проявившаяся через неделю после рождения малыша, иногда может быть вызвана гипотиреозом, инфекциями, муковисцидозом, гепатитом, закупоркой желчных протоков. Причиной симптомов, не проходящих в течение месяца, могут быть наследственные болезни или инфекции.
Иногда «желтушка» случается у младенцев с началом грудного вскармливания. В крови возрастает содержание билирубина, но состояние ребёнка нормальное. При отмене грудного молока на пару дней, такая желтуха проходит без последствий. При возобновлении кормления грудью, гибербилирубинемия не возвращается.
Физиологическая желтушка у новорожденных
Неонатальная желтушка – не болезнь, а состояние младенца на этапе формирования ферментных систем и замены фетального гемоглобина на гемоглобин А в первые несколько дней после рождения.
По некоторым данным желтуха встречается у 25-50% доношенных и у 70-90% недоношенных новорожденных
Когда проявляется: с третьего дня жизни и может сохраняться около одной-трех недель с постепенным уменьшением симптомов, пока ферментные системы не начнут работать нормально. У недоношенного ребенка – до месяца и дольше. Однако полное становление систем печени происходит лишь через 1,5-3,5 месяца после рождения (даже если ребенок доношенный).
Как лечить желтуху у младенцев: физиологическая желтушка не является заразной, не имеет негативного влияния на организм и не требует медицинского вмешательства. Общее состояние малыша остается стабильным. Иногда возможен плохой аппетит и сонливость.
Станьте частью Nestle Baby&Me
Каждый этап развития малыша – неповторим, и связан с новыми вопросами родителей. Получите советы от экспертов, персонализированную рассылку и возможность бесплатно тестировать продукцию с нами!
Нужно ли лечить физиологическую желтуху
При обнаружении у ребенка первых признаков физиологической желтухи и исследовании уровня билирубина врач чаще всего принимает решение о проведении фототерапии новорожденного. Благодаря обработке ультрафиолетом билирубин претерпевает структурные изменения в водорастворимые формы и затем может легко выводиться из организма ребенка. Облучение следует проводить как можно дольше в течение дня, вынимая ребенка из-под ламп только на время кормления. Во время фототерапии необходимо восполнять жидкость и контролировать температуру новорожденного.
Если такое действие не приносит ожидаемых результатов, назначается поддерживающее лечение, например медикаментозная терапия или внутривенная регидратация. При лечении тяжелой желтухи может потребоваться переливание обменной крови для удаления избытка билирубина.
Анализы и диагностика
Для исследования динамики билирубина при физиологической желтухе в родильном доме применяется чрезкожный билитест, показывающий общее значение желчного пигмента
Если подозревается патологический вариант желтухи, важно определить не только общее значение, но и его фракции (прямой, непрямой), щелочную фосфатазу, трансаминазы, общий белок, гаммаглютамилтранспептидазу.
Желтушное окрашивание, связанное с незрелостью печени, характеризуется повышением общего билирубина и непрямой фракции.
У новорожденных со стабильным повышением билирубина, которое продолжается 3-4 недели, необходимо провести тест на галактоземию.
При подозрении на гемолиз определяют количество эритроцитов, микроциты, гемоглобин, гематокрит, ретикулоциты. Также определяется группа крови и резус-фактор мать-дитя, что позволяет установить гемолитическую болезнь у новорожденного.
При наличии в семье желтухи, обусловленных дефицитом фермента глюкозо-6-фосфатдегидрогеназы, определяют уровень данного фермента.
Обследование на наличие сепсиса (бактериологическое исследование крови).
При подозрении на гипотиреоз нужно исследовать тиреоидные гормоны.
Выполняется УЗИ желчевыводящих путей и печени.
Лекарственный гемолиз — повышение общего количества и непрямой фракции, также снижается уровень гемоглобина.
Желтушность от материнского молока — молоке матери обнаруживают повышенное содержание прегнан-3- альфа и жирных кислот.
Все эти обследования необходимы, поскольку проводится дифференциальная диагностика желтух. Например, атрезия желчевыводящих путей проявляется механической желтухой и при этом повышается прямой билирубин. Дифдиагностика помогает заподозрить этот вид желтухи, а подтверждает диагноз УЗИ. Характерный признак механической желтухи, которая появляется на 2-3-й неделе — увеличение печени, желтовато-зеленоватый оттенок кожи, обесцвечивание кала.
Патологическая желтуха
Такая желтуха вызвана сбоями в работе печени и желчного пузыря, а также неправильной работой кровеносной системы. Заболевания имеют инкубационный период, длящийся от 10 до 48 дней.
Причиной патологической желтухи становится накопление билирубина в крови, который появляется в результате расщепления гемоглобина. Если ребёнок здоров, то билирубин удаляется из организма естественным путем — при акте дефекации. При печёночной недостаточности или перекрытии желчных протоков, пигмент скапливается в крови, становясь причиной окрашивания кожи, склер глаз и других слизистых оболочек в жёлтый цвет.
Прогноз
Физиологическая форма желтухи имеет доброкачественное течение: к концу первой недели повышается активность ферментов печени и при правильном уходе (грудное вскармливание, выпаивание, создание комфортной температуры среды) уровень желчного пигмента постепенно снижается, доходя до нормы к концу второй недели. При отягчающих обстоятельствах (перенесенная гипоксия, недоношенность, наследственная недостаточность ферментных систем, применение витамина К, сульфаниламидов, НПВС, цефалоспоринов, левомицетина) уровень билирубина повышается до опасных цифр. В этом случае возможны осложнения и сам процесс лечения затягивается на несколько месяцев.
Лечение Гемолитической болезни плода и новорожденного:
Лечение гемолитической болезни новорожденного – достаточно длительная и сложная задача. В тяжелых случаях на первом месте стоят борьба с асфиксией и коррекция ацидоза. Одним из методов лечения тяжелых форм гемолитической болезни новорожденных до сих пор является обменное переливание крови.
Впервые трансфузию эритроцитов при гемолитической болезни новорожденных применили в 1927 г. В тот период переливали кровь, совместимую лишь по системе АВ0, и часто использовали кровь отца. Смертность при данной манипуляции составляла 40%. После открытия резус-фактора и выяснения причин гемолитической болезни новорожденного детям начали переливать резус-отрицательную кровь, что снизило летальность до 30%. В дальнейшем женщин стали родоразрешать на 2-3 недели раньше положенного срока и переливать резус-отрицательную кровь; смертность снизилась до 20%, а после введения в практику обменных переливаний крови смертность составляет около 10%.
Следует отметить, что заменные переливания нередко дают серьезные осложнения, в первую очередь при нарушении техники переливаний. Необходимо использовать только свежую кровь, хранившуюся ни в коем случае не более 4 дней (лучше не более 2 дней). Вводить кровь следует не очень быстро, не быстрее 10 мл/мин. Иногда причиной смерти становится воздушная эмболия. Введение холодной крови может привести к остановке сердца, приступу удушья. Одним из осложнений заменных переливаний может быть синдром диссеминированного внутрисосудистого свертывания, как при массивных переливаниях крови. На первом этапе этого синдрома возможны тромботические осложнения, в том числе тромбозы портальных вен, затем может развиться выраженная кровоточивость с падением уровня тромбоцитов. Недостаточная асептика может вызвать септические осложнения. Как и все переливания, заменные переливания чреваты опасностью сывороточного гепатита. Заменные переливания, спасающие много новорожденных, можно использовать лишь при серьезных показаниях. Для их определения следят за уровнем непрямого билирубина, исследуют его прирост. У доношенных детей прирост, превышающий 5,2 мкмоль/л, а у недоношенных – 1,7 мкмоль/л, требует заменного переливания крови. Следует иметь в виду, что максимальный уровень билирубина при этой форме наблюдается на 3–4-й день болезни. Заменные переливания рекомендуются лишь при повышении уровня билирубина до 250-300 мкмоль/л. Используется кровь группы 0, совпадающая с резус-принадлежностью ребенка.
У доношенных новорожденных гемолитическая анемия, связанная с резус-несовместимостью, часто тяжелее, чем у детей, рожденных за 2-3 недели до срока. Это связано с меньшим количеством резус-антигена на поверхности эритроцитов у недоношенного ребенка. В отличие от резус-конфликта при болезни АВ0 никогда не прибегают к досрочному родоразрешению.
При нетяжелых формах гемолитической болезни новорожденного, связанной как с резус-несовместимостью, так и с несовместимостью по системе АВ0, можно использовать фенобарбитал, активирующий фермент глюкокуронилтрансферазу, необходимый для глюкуронирования билирубина. Иногда фенобарбитал назначают женщине в течение 2 недель до родов, но чаще лечение фенобарбиталом проводят новорожденному с нерезкой гипербилирубинемией в дозе 4 мг/(кг/сут.). В нетяжелых случаях гемолитической болезни новорожденного используется светотерапия. Электромагнитные волны видимой части спектра (420-460 ммк) переводят непрямой билирубин в безвредные, растворимые в воде соединения (дипиролы), которые легко выделяются из организма. Эффективность такой терапии невелика.
Что такое патологическая желтуха новорожденных
Патологическая желтуха обычно возникает в первые часы жизни ребенка (физиологическая – как минимум на вторые сутки, часто – позже) и имеет еще несколько характерных признаков. Это может быть обесцвечивание каловых масс, потемнение мочи, увеличение печени и селезенки, а также возникновение на коже кровоизлияний точечного типа.
Желтушный окрас кожных покровов ребенка как при физиологической, так и при патологической желтухе, имеет одну причину – повышенное содержание в крови не обезвреженного печенью билирубина. Но при физиологической желтушке это явление временное и не требующее лечения, при патологической необходимо врачебное вмешательство
Существует несколько основных типов патологической желтухи. Это:
Конъюгационная желтуха новорожденных – возникает из-за обусловленной серьезными, требующими диагностических методов исследования, проблемами работы печени – в ее неспособности связывать и преобразовывать билирубин.
Гемолитическая желтуха – следствие слишком интенсивного распада эритроцитов. Этот тип желтухи возникает из-за патологических изменений в структуре эритроцитов или их ферментативных систем. Изменение структур гемоглобина, несовместимость групп крови матери и малыша также могут стать причиной возникновения этого вида патологической желтухи.
Обтурационная (подпеченочная) желтуха возникает на фоне непроходимости желчных путей, наличия опухолей органов брюшной полости. У малютки тогда отмечается зеленовато-желтый цвет кожи, белесый кал и темная моча.
Паренхиматозная желтуха у новорожденных возникает при поражении печени вирусом или токсинами (гепатиты В и С, сепсис, цитомегаловирус).
Как лечить патологические желтухи
Полезным мероприятием в борьбе с желтухой остаётся вакцинация. Желтуха, или гепатит А, отступает перед следующими медикаментами:
– «Хаврикс»;
– «Аваксим»;
– «Вакта»;
– «ГЕП-А-ин-ВАК».
Ребёнка можно прививать от гепатита А после достижения им годовалого возраста. Эти прививки необязательны, но медики настоятельно рекомендуют их проводить во избежание серьёзных патологий. Одного укола недостаточно для приобретения стойкого иммунитета, поэтому через год или полгода назначают следующую инъекцию.
Лечат желтуху после определения причин, вызвавших её симптомы. Надпочечную желтуху излечивают путём остановки массового распада эритроцитов. При разрушении печени назначают препараты, восстанавливающие клетки органа. Когда диагностирован вирусный гепатит, пациент принимает противовирусные медикаменты. Подпечёночную желтуху вылечить терапевтическим методом невозможно. В этом случае вопрос решается хирургическим путём.
Лечение желтухи у детей сопровождается назначением диеты, направленной на снижение нагрузки на печень и освобождение желчных протоков. Для этого из рациона исключают:
– бульоны и супы;
– продукты, в которых содержится какао;
– соленья, маринады и консервы;
– копченые и другие мясные деликатесы;
– грибы;
– приправы и специи;
– мороженое и холодные соки, лимонады;
– свежий хлеб, сдоба;
– яйца;
– блюда с бобовыми;
– шпинат, редис, редька;
– кофе и крепкий чай;
– жареные и жирные блюда;
– фрукты с наличием кислинки.
Глядя на этот список, задумываешься, а что же тогда можно.
Разрешены такие продукты:
– каши и макароны;
– овощные;
– любое вареное мясо;
– молочные продукты;
– сливочное и подсолнечное масло;
– хлеб суточной давности;
– сладкие фрукты.
Заметив у малыша признаки желтухи, не начинайте его лечить самостоятельно, обратитесь к врачу. Только педиатр определит степень опасности и причину заболевания. Он проведёт исследования и назначит лечение. Осложнения возникают лишь при нарушении рекомендаций специалиста.