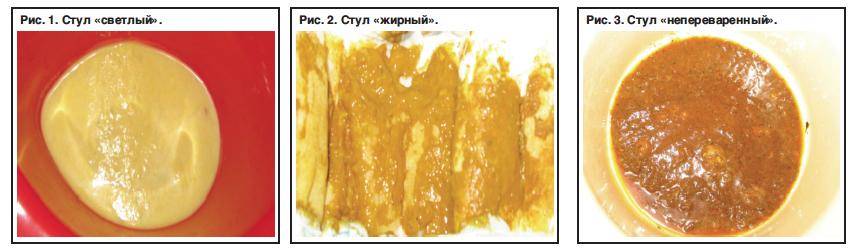
Опасность кишечного коронавируса
Это состояние опасно не только тем, что развивается воспалительная реакция, но и тем, что при рвоте и диареи организм человека теряет большое количество жидкости, в результате чего может возникнуть обезвоживание (дегидратация). Особой опасности подвергаются люди преклонного возраста, имеющие дополнительные хронические заболевания. Для них такое состояние несет угрозу не только здоровью, но и жизни.
Диагностика
По аналогии с респираторной формой коронавируса, диагностика кишечной формы заболевания проводиться с помощью лабораторного ПЦР исследования
Во внимание берется характер жалоб пациента
Лечение
Как и при респираторной форме данного заболевания, чаще назначается симптоматическое комплексное лечение. При выраженных клинических проявлениях назначается курсовой прием интерферонов, которые являются одним из главных звеньев иммунитета. Ключевое значение имеет восстановление водно- солевого баланса. С этой целью назначается обильный питьевой режим, а также препараты, содержащие необходимый набор электролитов. Наиболее популярен препарат Регидрон в форме порошка для приготовления раствора. Препарат используется в качестве регидратационной терапии при диареи, независимо от причины ее развития. Доказательной эффективностью при лечении всех форм Covid-19 обладает селен, который помогает усилить общую сопротивляемость организма.
Обязательным пунктом комплексного лечения является диета. Пациентам назначают щадящий режим, который предусматривает полное исключение из рациона жаренной и жирной пищи, алкоголя, приправ и специй, соусов. С заботой о здоровье кишечника, предпочтение отдается слизистым супам, кашам на воде, отварной рыбе, молочным киселям и другим продуктам, способствующим обволакиванию стенок ЖКТ.
При любой степени выраженности проявлений кишечного коронавируса, важно не откладывать визит к врачу. Независимо от того, имеет заболевание первичную или вторичную природу, это патологическое состояние нарушает баланс кишечной и желудочной микрофлоры, что провоцирует или усугубляет диарею
Восстановлению микрофлоры кишечника способствует прием метапребиотика Стимбифид Плюс. В состав Стимбифид плюс входят 3 активных компонента, эффективно восстанавливающих баланс собственной микрофлоры кишечника человека.
Нормальная микрофлора помогает ускорить процесс выздоровления при кишечной форме коронавирусной инфекции, укрепить защитные силы организма и предупредить развитие обезвоживания организма. Эффективность средства доказана как при лечении кишечной формы коронавируса, так и для профилактики заболевания. Метапребиотик одинаково безопасно использовать в любом возрасте. Полный курс приема метапребиотика Стимбифид Плюс поможет снизить до минимума риск развития осложнений респираторной и кишечной форм коронавирусной инфекции.
09.03.2021
143566
64
/ Доктор Стимбифид
Запор
Запоры – это проблема, с которой очень часто сталкиваются малыши, питающиеся смесью. Его признаки:
- стул реже, чем раз в сутки
- твердые испражнения, от которых исходит запах тухлых яиц
- болезненность дефекации
Решить проблему можно с помощью кисломолочной смеси или выписанных врачом слабительных средств
Кроме того, важно не перекармливать кроху. На грудном вскармливании запоры случаются редко
В первые месяцы жизни младенец может опорожнять кишечник один раз в 3-5 дней. Но если при этом наблюдается мягкий стул, и у грудничка не болит животик, то переживать не нужно: просто молоко усваивается без остатка.
Если же присутствуют характерные признаки запора, то маме стоит обратить внимание на свое меню. Белковые продукты и рафинированная пища способствуют «закреплению» кишечника, в то время как свежий кефир, абрикосы, чернослив и свекла «послабляют» его
В каких ситуациях необходимо обращаться к врачу
Имеет значение не только консистенция, но и запах
Ряд признаков, сопровождающих жидкий стул, должны насторожить маму. При обнаружении таковых требуется незамедлительное обращение к педиатру.
- Температура тела повышается до 38
- Обильный и частый понос
- Рвота от 3-х раз в сутки подряд
- Сухость губ и рта
- Малыш плачет без слез
- Состояние сонливое и вялое
- Присутствие в кале пены, слизи, кровяных включений
- Появление сыпи или шелушения кожи.
До приезда специалиста необходимо обеспечить малышу обильное питье
С поносом он теряет много жидкости, важно ее восполнять, чтобы не допустить обезвоживания. Ни в коем случае не давать никаких лекарств
Не прекращать грудное вскармливание. Постоянно следить за температурой тела крохи. Кормящей матери придерживаться определенной диеты.
После испражнения необходимо присыпать кожу детской пудрой, иногда обрабатывать кремом. Таким образом удастся избежать опрелостей, способных усугубить ситуацию.
Сам по себе жидкий стул — не повод нервничать
Если у ребенка дефекация происходит часто, и при этом он не набирает в весе, то это может являться свидетельством ферментной недостаточности его пищеварительных желез.
Организм малютки просто не способен усваивать питательные компоненты, попадающие с молоком матери. Это серьезный повод обратиться к педиатру и гастроэнтерологу.
Появление водянистого, излишне жидкого стула зеленоватого оттенка, имеющего резкий гнилостный запах, предупреждает о развитии у малыша дисбактериоза. В этом случае, после сдачи соответствующих анализов, которые должны исключить вирусные и бактериальные инфекции, назначается необходимое лечение.
В основе лактозной недостаточности может лежать вероятность того, что у малыша первых недель жизни не вырабатывается фермент, отвечающий за расщепление углеводов грудного молока. Как результат – появление жидкого водянистого стула, беспокойное поведение, к тому же кроха плохо набирает в весе.
Особую опасность представляет собой кишечная инфекция. В зависимости от возбудителей, она может протекать в различной степени тяжести. Как правило, если развивается кишечная инфекция, то у ребенка можно отметить повышение температуры, рвоту, большое количество в кале крови или слизи. Помимо всего указанного, неполадки со стулом могут возникнуть у грудничка в результате аллергической реакции. Для решения проблемы достаточно исключить воздействие аллергена.
Появление жидкого стула у малышей до года считается нормой. Гораздо хуже, если ребенок страдает запорами, коликами или вздутием. По консистенции, цвету и запаху кала можно судить о наличии различных нарушений ЖКТ. Если малыш чувствует себя хорошо, играет, это означает лишь одно – никакой опасности для здоровья нет.
Источники
- Guerrant RL., Bolick DT., Swann JR. Modeling Enteropathy or Diarrhea with the Top Bacterial and Protozoal Pathogens: Differential Determinants of Outcomes. // ACS Infect Dis – 2021 – Vol – NNULL – p.; PMID:33901398
- Zhu Y., Zhu X., Xu L., Deng M. Clinical Factors Influencing End-of-Life Care in a Chinese Pediatric Intensive Care Unit: A Retrospective, post-hoc Study. // Front Pediatr – 2021 – Vol9 – NNULL – p.601782; PMID:33898354
- Tesema GA., Worku MG., Tessema ZT., Teshale AB., Alem AZ., Yeshaw Y., Alamneh TS., Liyew AM. Prevalence and determinants of severity levels of anemia among children aged 6-59 months in sub-Saharan Africa: A multilevel ordinal logistic regression analysis. // PLoS One – 2021 – Vol16 – N4 – p.e0249978; PMID:33891603
- Tesfaw LM., Fenta HM. Multivariate logistic regression analysis on the association between anthropometric indicators of under-five children in Nigeria: NDHS 2018. // BMC Pediatr – 2021 – Vol21 – N1 – p.193; PMID:33888079
- Singh V., Singh M., Friesen CA. Colonic mucosal eosinophilia in children without inflammatory bowel disease. // Hum Pathol – 2021 – Vol – NNULL – p.; PMID:33887304
- Pedraza DF. . // Cien Saude Colet – 2021 – Vol26 – N4 – p.1511-1520; PMID:33886778
- Webale MK., Guyah B., Wanjala C., Nyanga PL., Webale SK., Abonyo C., Kitungulu N., Kiboi N., Bowen N. Phenotypic and Genotypic Antibiotic Resistant diarrheagenic Escherichia coli pathotypes isolated from Children with Diarrhea in Nairobi City, Kenya. // Ethiop J Health Sci – 2020 – Vol30 – N6 – p.881-890; PMID:33883832
- Karaaslan E., Çetin Ş. . // Mikrobiyol Bul – 2021 – Vol55 – N2 – p.180-193; PMID:33882650
- Young MF., Mehta RV., Gosdin L., Kekre P., Verma P., Larson LM., Girard AW., Ramakrishnan U., Chaudhuri I., Srikantiah S., Martorell R. Home Fortification of Complementary Foods Reduces Anemia and Diarrhea among Children Aged 6-18 Months in Bihar, India: A Large-Scale Effectiveness Trial. // J Nutr – 2021 – Vol – NNULL – p.; PMID:33880566
- Wu LJ., Luo Y., Shi GL., Li ZY. Prevalence, Clinical Characteristics and Changes of Antibiotic Resistance in Children with Nontyphoidal Salmonella Infections from 2009-2018 in Chongqing, China. // Infect Drug Resist – 2021 – Vol14 – NNULL – p.1403-1413; PMID:33880045
Кишечные инфекции
Кишечные инфекции довольно часты у детей грудного возраста. Даже самым аккуратным и чистоплотным родителям не всегда удается избежать развития у малыша кишечной инфекции. Дело в том, что защитные функции кишечника (кислотность желудочного сока, местные иммунные факторы) у грудных детей еще не сформированы окончательно, и часть возбудителей, не опасных для взрослых, может вызвать серьезные нарушения у грудного ребенка.
Как правило, инфекция начинается внезапно — с болей в животе (ребенок плачет, сучит ножками) и поноса (иногда с включениями слизи, зелени, крови и других примесей). Кишечные инфекции могут сопровождаться подъемом температуры, однако это происходит не всегда. При появлении каких-либо из описанных симптомов обязательно вызовите врача, а до его прихода постарайтесь облегчить состояние ребенка следующими мероприятиями:
С жидким стулом ребенок теряет много воды и солей, и у него может развиться обезвоживание. Чтобы этого не произошло, малыша надо поить одним из солевых растворов — например оралитом, регидроном. Препарат энтеродез, помимо солей, содержит еще и активированный уголь, адсорбирующий токсины из кишечника. Один из этих препаратов следует постоянно держать в домашней аптечке
Очень важно полностью возместить ребенку тот объем жидкости который он теряет со стулом и рвотой (желательно этот объем измерить). Если малыш не пьет из бутылочки, жидкость можно давать из ложечки или даже из пипетки — маленькие порции жидкости не так сильно провоцируют рвоту, как большие
Обычной кипяченой водой поить ребенка нежелательно, поскольку с кишечным содержимым теряется много солей — если давать жидкость без солей, этот дефицит будет усугубляться.
Помимо растворов для восполнения жидкости, ребенку можно дать адсорбенты (смекту, полифепан, энтеросгель) — препараты, поглощающие, подобно губке, токсины, содержащиеся в кишечнике. Но имейте в виду, что, поглощая токсины, эти препараты не уничтожают патогенные бактерии. В больших количествах они могут привести к запору.
Кормить ли ребенка в разгар кишечной инфекции? Да, кормить. Но объем питания за сутки следует снизить на 1/3-2/3 по сравнению с нормальным (в зависимости от того, какое максимальное количество пищи не приводит к рвоте). Если ребенок находится на грудном вскармливании, то продолжайте кормить его грудным молоком, искусственникам же в таких ситуациях лучше давать кисломолочные смеси. Кормите почаще, но мелкими порциями. В каждое кормление можно добавить 1/4 таблетки ферментного препарата Мезим-Форте. Вот, пожалуй, все меры, которые можно принять до прихода врача.
Ни в коем случае не давайте грудному ребенку антибиотики без назначения врача: некоторые из антибиотиков, часто используемые при кишечных инфекциях у взрослых, противопоказаны новорожденным (например левомицетин)
Большую осторожность следует соблюдать при использовании в грудном возрасте таких препаратов, как Имодиум и другие симптоматические средства, — непременно посоветуйтесь с врачом
Как защитить ребенка от кишечных инфекций?
В первую очередь следует обратить внимание на посуду из которой вы кормите ребенка. Она должна быть сухой
Некоторые мамы подолгу кипятят бутылочки, но затем оставляют в них часть влаги. Влага способствует размножению бактерий.
Во-вторых, не следует часто переливать питание из одной посуды в другую — чем реже вы это делаете, тем лучше. Именно поэтому к современным молокоотсосам сразу пристыковывается бутылочка для кормления.
Наконец, не стоит облизывать пустышки, ложки и другую детскую посуду. Микробы, содержащиеся в полости вашего рта, не всегда безопасны для ребенка (например, бактерия хеликобактер, вызывающая язвенную болезнь или микробы, вызывающие кариес). Болезнетворные бактерии передаются главным образом от человека к человеку, поэтому упавшую на пол пустышку лучше просто ополоснуть водой (на самый худой конец даже не мыть вообще), чем облизать.
Погрешности в рационе
В первые месяцы жизни малыш должен употреблять либо грудное молоко, либо адаптированную молочную смесь. Понос у грудничка на естественном вскармливании может развиться из-за рациона матери.
Такие продукты как кабачок, тыква, сливы и чернослив, свекла улучшают дефекацию, что важно в послеродовой период для женщины. Но активные вещества проникают в грудное молоко
И что у матери вызовет улучшение перистальтики, то у малыша – приведет к поносу.
Если ребенок получает адаптированную смесь, то родителям следует четко придерживаться рекомендованных дозировок при разведении продукта и возрастных норм. Кроме этого, смеси подбираются индивидуально и возможно именно эта не подошла малышу.
Признаки поноса
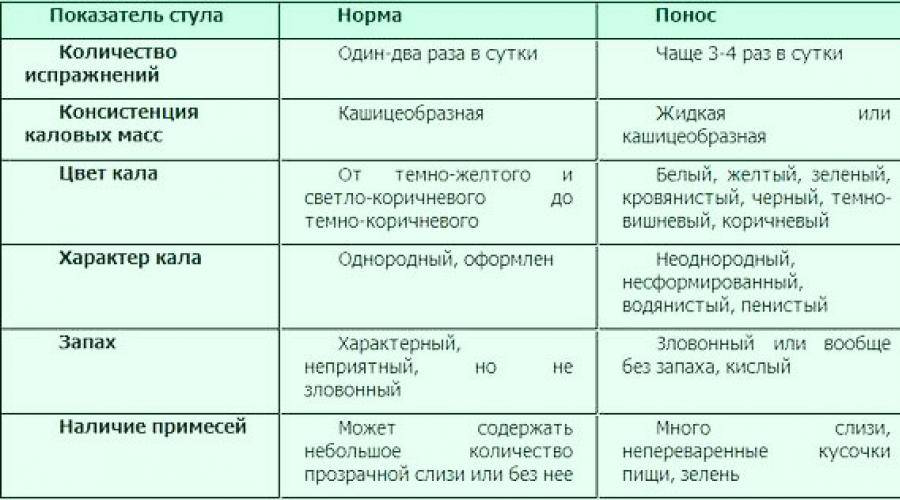
Проявления поноса у грудничка при грудном и искусственном вскармливании одинаковые. Поведение ребенка может измениться, заметно увеличивается количество испражнений. Как выглядит понос у грудничка:
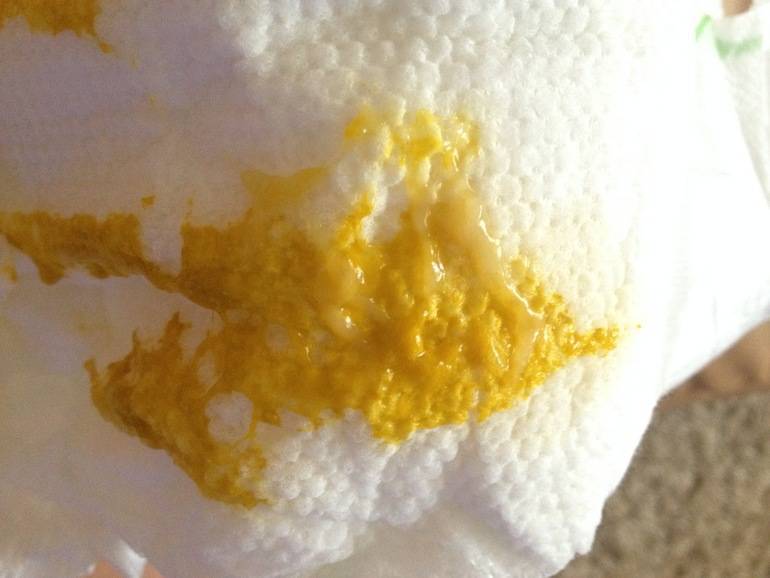
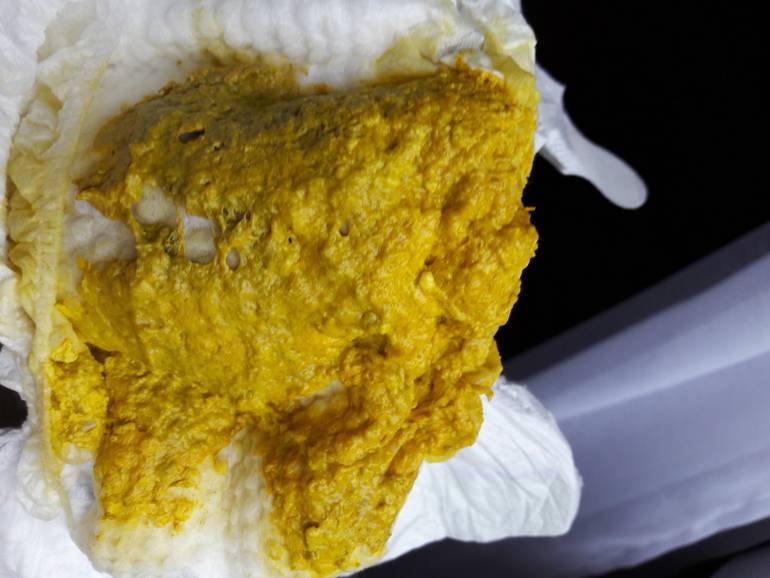
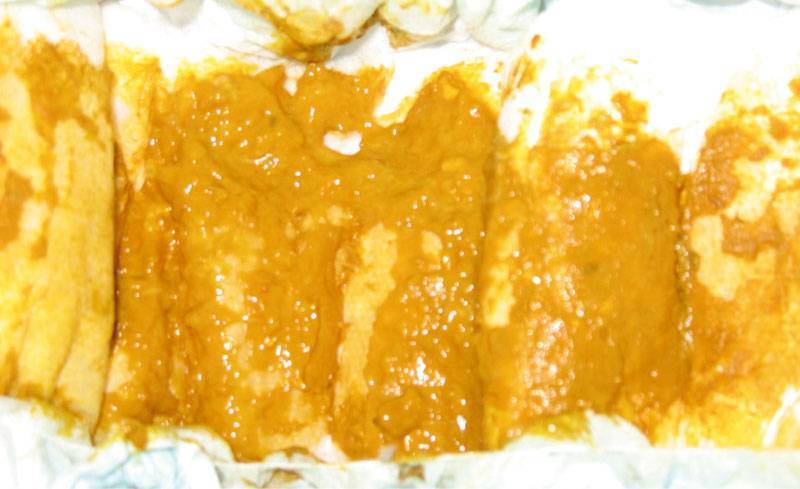
- меняется цвет стула, испражнения могут стать зелеными и неестественно желтыми;
- консистенция может стать заметно жиже, вплоть до воды;
- в испражнениях присутствует слизь, кровяные вкрапления;
- неприятный «тухлый» запах стула.
Перечисленные признаки поноса у грудничка при грудном вскармливании могут сопровождаться повышением температуры, рвотой, повышенным газообразованием. О боли в животе свидетельствует поведение ребенка: малыш начинает капризничать, поджимать ножки
Важно отличить рвоту от срыгивания. Последнее случается после кормления или чрезмерной активности
Рвотные массы, напротив, выходят с напором, фонтаном, рвота возникает спонтанно и не связана с режимом кормления.
Кишечные инфекции
У новорожденного понос — признак дисбактериоза
Кишечные инфекции вызывает дисбаланс условно-патогенной флоры и поражение болезнетворными бактериями. Заболевание такого рода являются контактными. Поэтому родителям нужно выполнять все гигиенические нормы в отношении себя и малыша.
Признаки кишечной инфекции:
- жидкий частый стул;
- присутствие большого количества слизи в каловых массах, кусочков непереваренной пищи, в тяжелых случаях – кровь;
- боли в животе – малыш кричит и подтягивает ножки к животику;
- беспокойство;
- возможет отказ от пищи, малыш не хочет брать грудь;
- повышение температуры тела;
- общая слабость, отсутствие активности;
- рвота;
- сонливость.
При появлении подобной симптоматики ребенка следует срочно показать педиатру. Возможно, потребуется госпитализация в инфекционное отделение стационара, проведение мероприятий по гидратации.
Лактазная недостаточность

Очень кислый запах стула может быть следствием лактазной недостаточности, то есть нехватки фермента, отвечающего за усвоением молочного сахара. Помимо аромата, признаками этого состояния являются пена в испражнениях, их зеленый цвет и водянистость, а также повышенное газообразование. Процесс дефекации обычно сопровождается громким «хлопком», малыш не очень хорошо набирает вес, а на его ягодичках появляются опрелости. Подтверждается диагноз с помощью исследования кала на углеводы.
Для начала врачи рекомендуют уменьшить количество цельного молока в рационе кормящей мамы. Если это не помогает, то назначается прием фермента лактазы. При искусственном вскармливании подбирается низколактозная смесь. В большинстве случаев к 9-12 месяцев организм грудничка начинает сам вырабатывать достаточное количество необходимых ферментов. Исключение составляют лишь тяжелые случаи лактазной недостаточности, обусловленные генетическими особенностями.
Питание детей 1–3 лет
Первые двое суток от начал поноса число кормлений необходимо увеличить на один–два приема пищи, т. е. кормить годовалого ребенка нужно 6 раз в день. При этом объем разовой порции должен быть уменьшен.
Если понос сопровождается иной симптоматикой и ребенок отказывается от еды, то разрешается пропустить один–два приема пищи. После этого нужно начать дробное кормление вдвое уменьшенными порциями. Увеличивать их нужно постепенно: доведя до привычного объема в течение недели.
Чем можно кормить ребенка? Рацион должен включать следующие продукты:
- Слизистые супы и каши. Разрешено готовить супы на овощных отварах, загущенные овсянкой, гречей или рисом, а также хорошо разваренные каши на воде из тех же круп. Если возраст ребенка меньше двух лет, то блюда нужно протирать через сито.
- Кисели, компоты. Особенно полезной будет черника.
- Кисломолочные продукты. Допустимая жирность не выше 2,5%.
- Домашние сухарики из белого хлеба, галетное печенье.
- Творог обезжиренный, банановое пюре. Продукты разрешены с третьих суток.
Пользу расстроенному кишечнику принесут запеченные в духовке яблоки. В мякоти фруктов содержатся особые вещества, которые способствуют восстановлению нарушенной микрофлоры ЖКТ. С третьего дня разрешается предлагать пюре из свежего яблока. Начиная с третьего – четвертого дня от начала поноса, детям можно предлагать паровые котлеты или тефтели, приготовленные из курицы, индюшки или телятины. Разрешается подавать паровой омлет.
Ребенку нельзя давать следующие продукты:
- свежие овощи и фрукты;
- молоко;
- соки;
- ряженку;
- сдобную выпечку;
- хлеб из ржаной муки;
- кондитерские изделия;
- сладкие напитки с газом;
- бобовые.
После того как у ребенка понос закончится, необходимо продолжить соблюдение диеты. Ее длительность зависит от причин, спровоцировавших расстройство кишечника.
Возвращать в детское меню цельное молоко разрешается через две–три недели.
Консистенция и частота стула
Норма
У грудничков стул чаще и мягче. С введением прикорма частота и консистенция стула значительно меняются, становясь более плотным.
Особенности
- Консистенция и частота стула ребенка очень сильно зависит от вида вскармливания.
- Стул ребенка на грудном вскармливании кашицеобразный, гомогенный, по частоте равный кормлениям. Частота стула уменьшается и у детей на грудном вскармливании с введением прикорма.
- У ребенка на искусственном вскармливании стул значительно плотнее (пастообразный), но еще не оформлен, как у взрослого человека. Плотность стула тесно связана и с его частотой. У искусственников стул реже – возможно до 1 раз в сутки, иногда до 1 раза в двое суток, их чаще беспокоят запоры. Проблема повышенной плотности стула требует к себе большего внимания педиатра, а иногда и коррекции питания .
- Стул становится реже и плотней с появлением и нарастанием объема прикорма и становится оформленным у ребенка, питающегося с общего стола – ваш малыш вырос!
Важно!
- Плотный, редкий (менее 2 раз в неделю), большого диаметра стул – диагностические признаки запора. Запор не всегда сопровождается болевыми ощущениями, и поэтому малая часть родителей обращаются к педиатру незамедлительно.
- Рекомендации специалиста могут касаться питания ребенка и/или мамы, но возможно назначение слабительных средств в этом случае – есть детские препараты, их не стоит опасаться.
- Постарайтесь обойтись без частого вмешательства в «жизнь прямой кишки» – лечебных клизм и свечей. Есть готовый комплексный ректальный препарат (специальная форма для малышей), он употребляется дополнительно к слабительным, если эффект их недостаточен.
Тревожные симптомы, следует срочно обратиться к педиатру!
- Вирусные и бактериальные инфекции. Жидкий и частый (10 и более раз за сутки) стул. Самая частая причина такого состояния – вирусные и бактериальные кишечные. Опасность жидкого стула в очень быстром обезвоживании маленького ребенка. Самостоятельное или поздно начатое лечение в этом случае недопустимо!
- Лактазная недостаточность (недостаток в кишечнике ребенка фермента, переваривающего молочный сахар, лактозу). В этом случае жидкий стул а)связан с кормлением, б)имеет пенистый вид и в) сопровождается выраженным беспокойством ребенка. В большинстве случаев такую проблему малыш «перерастет» за первые полгода жизни, а педиатр поможет справиться с временными трудностями, назначив препараты лактазы.
- Отравление, прием лекарств (чаще антибиотиков), другие заболевания пищеварения тоже могут стать причиной жидкого стула, поэтому не стоит разбираться в причинах самостоятельно. Время в данном случае дорого.
Общие правила
Наиболее часто встречающимся симптомом при заболеваниях кишечника является диарея — учащенное (более 3 раз) опорожнение кишечника с жидкими или кашицеобразными испражнениями. При поносе содержание воды в кале увеличивается до 85%. Данный симптом отмечается при острых кишечных инфекциях, целиакии, синдроме раздраженной толстой кишки, язвенном колите, болезни Крона, гастроэнтеритах, хронических колитах, онкологических заболеваниях кишечника. Острая диарея наблюдается при кишечных инфекциях, и ее продолжительность не более 2–3 недель. Все остальные заболевания протекают хронически с периодами обострений и ремиссий.
При всех заболеваниях кишечника, протекающих с поносом, назначается Стол №4. Целью его назначения при этом состоянии является уменьшение воспаления, бродильных и гнилостных процессов и нормализация пищеварения.
Диета при расстройстве кишечника и желудка в значительной степени ограничивает все возможные раздражители кишечника: механические, химические и термические. Исключены продукты, которые симулируют секрецию органов ЖКТ (желудка, поджелудочной железы, печени), усиливают процессы брожения и гниения. Блюда варятся или готовятся на пару, подаются в жидком, или протертом виде.
Исключаются очень горячие, а также холодные блюда. Ограничений в отношении соли нет (8-10 г), питьевой режим 1,5-2 л в лень. Прием пищи организуется до 5-6 раз в день, дробными порциями и только в теплом виде. За счет уменьшения жиров (до 70 г) и углеводов (250 г) рацион имеет пониженную энергоценность (2000 ккал). При этом сохраняется нормальное содержание белка (90 г).
Питание при расстройстве желудка (кишечника) имеет ряд особенностей:
- шестиразовое питание, основа которого — протертые, пюреобразные, кашицеобразные блюда, слизистые супы, что исключает механическое раздражение кишечника;
- включение продуктов, ослабляющих моторику: богатые танином (черника, черемуха, чай, кагор, какао на воде), вязкие вещества (слизистые супы, кисели, протертые каши) и теплые блюда. Также допустимы индифферентные блюда из нежирных сортов мяса и птицы, отварной нежирной рыбы, черствого пшеничного хлеба, сухарики, свежеприготовленный творог;
- отварной и паровой способы приготовления всех блюд;
- запрещена холодная пища, усиливающая перистальтику кишечника. Температура блюд 20-40°С (теплые);
- исключение продуктов, которые усиливают бродильные и гнилостные процессы, также богатых эфирными маслами (редис, репа, редька, шпинат, щавель, чеснок, лук, грибы).
Так стоит ли волноваться из-за стула зеленого цвета со слизью?
Пищеварение младенца значительно отличается от пищеварения взрослого человека. На первом году жизни оно будет претерпевать множество метаморфоз, и иногда вы будете наблюдать стул зеленого цвета со слизью. Постарайтесь не беспокоиться без повода, оценивайте картину в целом, наблюдайте за своим малышом — он обязательно подскажет, когда ему потребуется помощь.
Источники:
- https://pubmed.ncbi.nlm.nih.gov/22522220/
- https://pubmed.ncbi.nlm.nih.gov/25910285/
Дисбактериоз у грудного ребенка или гадание по содержимому подгузников
Maqbool A, Liacouras CA. Normal Digestive Tract Phenomena. In: Nelson Textbook of Pediatrics. 21st Edition, 2020
- https://www.healthychildren.org/English/ages-stages/baby/Pages/The-Many-Colors-of-Poop.aspx
Причины диареи с кровью у ребенка
Жидкий стул с кровью у ребенка – это не самостоятельное заболевание, а совокупность симптомов, сопровождающих течение различных патологических процессов. В данной ситуации диарея, имеющая ряд возрастных особенностей, может различаться по частоте испражнений и объему фекалий. В первую очередь это определяется характером вызвавшего ее заболевания и локализацией кишечного кровотечения.
К наиболее характерным причинам поноса с кровью у ребенка относятся:
- острые кишечные инфекции (дизентерия, сальмонеллез, эшерихиоз, протейная/стафилококковая/ротавирусная инфекция и пр.);
- паразитарные заболевания (амебиаз, лямблиоз, гельминтозы);
- непереносимость коровьего молока, сои (может развиться у младенцев, находящихся на искусственном вскармливании);
- реакция на некоторые лекарственные препараты;
- внутренний геморрой (следствие врожденного расширения геморроидальных вен, длительного сидения на горшке, сильного продолжительного плача и пр.);
- ювенильные полипы (доброкачественные новообразования). Выявляются в возрасте 4–7 лет. При внедрении в просвет кишечника могут вызывать у ребенка легкую диарею с кровью;
- болезнь Крона (хроническое воспалительное заболевание кишечника);
- язвенный колит (воспаление слизистой оболочки толстой кишки). Обычно встречается в школьном и подростковом возрасте, реже – у малышей первого года жизни;
- системная красная волчанка (аутоиммунная патология соединительной ткани и сосудов). В отдельных случаях может сопровождаться поносом с прожилками крови.
Что такое диарея
Диарея у ребенка возникает в связи с введением нового продукта питания.
По какому принципу действует защитный механизм диареи? Слизистое вещество, которое вырабатывают клетки кишечника, несет защитную функцию организма от болезнетворных бактерий и вирусов.
Когда данные микроорганизмы попадают во внутреннюю среду кишечника, они начинают поражать стенки кишечника, разрушая клетки, вырабатывающие защитную слизь.
Вследствие этого организм человека не справляется с выработкой необходимого количества слизи, а некоторые места кишечника остаются незащищенными.
Токсины, которые выделяет вирус или бактерия, попадают на такие «ослабленные» участки кишечника и поражают его. Человеческий организм, пытаясь защититься, начинает выделять большое количество воды для вымывания токсических веществ.
Патологические причины жидкого стула
Цвет и запах — характерные признаки поноса
Понос у малыша первого года жизни является опасным состоянием. Он может вызвать обезвоживание, что нарушит все метаболические процессы в организме крохи.
Причины жидкого стула у ребенка:
- погрешности в питании и малыша, и матери;
- кишечные инфекции;
- непереносимость лактозы;
- целиакия;
- врожденные патологии развития кишечника;
- хирургические патологии – воспаление аппендикса или инвагинация участков кишечника;
- незрелость ферментативного аппарата.
Все эти патологии сопровождаются дополнительной симптоматикой. А жидкий стул является лишь одним из множествапризнаков заболевания.
Возможные причины отклонений
Указывать на возможные нарушения здоровья ребенка может кислый, резкий, гнилостный, болотный, зловонный запах кала. Он также может напоминать по запаху тухлые яйца. При этом его консистенция будет либо слишком жидкой, либо слишком твердой, а цвет – зеленым, серым или черным.
Возможными причинами кислого запаха кала у младенца могут быть:
- Дисбаланс в питании. Стул будет жидковатым, пенистым, с резким кислым запахом. Возможно, малыш получает много переднего молока с повышенным содержанием сахара. Для исправления ситуации нужно либо дольше держать младенца у одной груди (15-20 мин), либо сцеживать первое молоко.
- Запор. Часто появляются у детей на искусственном вскармливании. Наблюдается редкая дефекация (реже одного раза в сутки), болезненность этого процесса, твердая консистенция кала с запахом тухлых яиц. Чтобы помочь крохе, используют кисломолочную смесь или слабительные, выписанные педиатром.
- Аллергия. Стул будет частым, зеленого цвета, со зловонным запахом, водянистой консистенции, возможны примеси слизи или крови. Может возникнуть как при ГВ, так и при ИВ. В случае ГВ маме необходимо пересмотреть свой рацион и убрать из него продукты, которые могли вызвать у ребенка аллергию. При ИВ заменить смесь на гипоаллергенную.
- Дисбактериоз. Наблюдается кислый запах кала у грудничка, учащенные испражнения, жидкий, зеленый стул с пеной, слизью или кровью. При этом у малыша часто наблюдается метеоризм и плохой набор веса. После сдачи анализов могут прописать курс пробиотиков. ГВ помогает в таком случае, ускоряя рост полезных бактерий в кишечнике ребенка. При ИВ назначается лечебная смесь с пребиотиками и пробиотиками.
- Лактазная недостаточность. Очень кислый запах кала у грудничка говорит о недостаточном количестве фермента, отвечающего за переваривание лактозы, то есть молочного сахара. Процесс дефекации смешивается с отхождением газов, так как наблюдается повышенное газообразование. Стул приобретает зеленый цвет и водянистую, пенистую консистенцию. В такой ситуации маме рекомендуется уменьшить потребление цельного молока, а также ей прописывают прием фермента. Искусственникам назначают низколактозную смесь.
- Инфекции. У стула появляется резкий запах гнили, он становится жидким, частым и приобретает нехарактерный цвет. Все это сопровождается болями в области эпигастрии, рвотой и гипертермией. Чаще всего причиной является ротавирусная инфекция. В таком случае необходимо вызвать врача. До его приезда давать ребенку обильное питье. Хорошо подойдут растворы для пероральной регидратации или материнское молоко.
Рекомендации при острой форме заболевания
Профилактика обезвоживания
Меры против высокой температуры
Любую повышенную температуру нужно сбивать. Это связано с тем, что жар дополнительно выводит из организма воду, усиливая обезвоживание. Чтобы избежать не только обезвоживания, но и общей интоксикации, нужно обязательно дать жаропонижающее – «Ибуклин», «Нурофен детский», «Ибупрофен» и др.
Антибиотики
ВОЗ дала рекомендации, когда при кишечных инфекциях показана терапия именно противомикробными препаратами:
- диарея на протяжении нескольких дней;
- кровь в рвотных и каловых массах;
- холера в тяжелой форме.
Сорбенты
Это именно то, что можно дать ребенку при кишечной инфекции, чтобы избежать интоксикации. Согласно данным ВОЗ, нет прямых доказательств действенности таким препаратов именно против заболевания. Однако и вреда они не наносят, поэтому педиатры часто их назначают.
Диета при кишечной инфекции у детей
Болезнь будет протекать хуже, если кормить ребенка молочными и мясными продуктами. Почти любая еда может ухудшить состояние. Поэтому в идеале показано голодание на 1-2 дня. Однако далеко не все родители согласны на такое и такие меры не подходят детям с низкой массой тела. ВОЗ предлагает кормить ребенка так же, как и до болезни, но лучше перевести его на вегетарианскую диету с преобладанием жидкой пищи. Полезны овощи, крупы.
Лечение диареи у новорожденных
При проявлении первых признаков диареи необходимо срочно обратиться к врачу. Педиатр на основе поставленного диагноза определит, чем лечить понос у грудничка. Главная задача родителей – не допустить нарушения водно-солевого баланса в организме младенца. На это направлены следующие меры:
- продолжение естественного кормления по требованию новорожденного;
- отпаивание водой с ложечки маленькими частыми порциями;
- использование препаратов, позволяющих сохранить водно-солевой баланс организма;
- прием противовирусных лекарственных средств, сорбентов, а также препаратов, направленных на восстановление нормального функционирования кишечника новорожденного.