Симптомы
Непереносимость лактозы выражается по-разному: в зависимости от количества вырабатываемого фермента и реакции на это организма больных разделяют на несколько групп:
- Дети, которые могут употреблять около стакана молока в сутки без последствий для пищеварения и хорошо реагируют на кисломолочные продукты.
- Дети, не переносящие молоко, и в ограниченном количестве способные употреблять кисломолочные продукты.
- Дети, желудочно-кишечный тракт которых одинаково плохо реагирует и на молоко, и на кисломолочные продукты.
- Дети, у которых симптомы лактазной недостаточности проявляются даже при употреблении продуктов, содержащих компоненты молока в очень незначительных количествах.
Признаки непереносимости лактозы у детей сводятся к расстройству пищеварения: появляется вздутие живота, в кишечнике образуется чрезмерное количество газов, ребенок страдает от запоров и отрыжки. Родители отмечают, что у ребенка урчит в животе, наблюдается частая флатуленция (отхождение газов), в его каловых массах содержатся фрагменты не переваренной пищи, он может жаловаться на боли в области кишечника.

Определить непереносимость лактозы у грудничков можно, если его стул внешним видом напоминает створожившееся молоко: он не однородный, в нем визуально разделены жидкая составляющая и не переваренное молоко. Иногда в стуле может присутствовать слизь и желчь – в этом случае кал приобретает нездоровый зеленый оттенок.
Также малышей с гиполактазией чаще, чем других детей, мучают колики, обильные срыгивания. Понять, что у ребенка непереносимость лактозы, можно и по таким симптомам нарушенного пищеварения, как тошнота и рвота.
Независимо от возраста и степени тяжести вся симптоматика после употребления молока/кисломолочных продуктов становится более яркой, выраженной. Заболевание также может сопровождаться проявлениями аллергии: кожными высыпаниями, зудом, отечностью слизистых.
Наиболее тяжело протекает врожденная лактазная недостаточность – в этом случае все симптомы ярко выражены, самочувствие ребенка оставляет желать лучшего из-за постоянных болей и пищеварительного дискомфорта. В результате постоянной нехватки питательных веществ и витаминов у таких детей отмечается дефицит массы тела и отставание в физическом развитии: они позже начинают держать голову, сидеть, ползать. Также страдает психическое развитие.
Симптомы лактазной недостаточности у взрослых
ряженки, кефира, йогурта5 – 10 процентов больных с лактазной недостаточностьюнарушения пищеваренияК симптомам диспепсического расстройства при лактазной недостаточности у взрослых относятся:
- повышенное газообразование;
- кишечные колики;
- осмотическая диарея;
- чувство тошноты;
- рефлекторная рвота.
недостаточность лактазыпереработке Симптомы лактазной недостаточности у взрослых и механизм их возникновения
| Симптомы | Механизм возникновения | Клиническое и диагностическое проявление |
| Повышенное газообразование | В результате расщепления лактозы в толстом кишечнике накапливается большая концентрация углекислого газа и водорода. | Вздутие живота, урчание в животе. |
| Кишечные колики | Повышенное газообразование приводит к перерастяжению толстого кишечника и раздражению болевых рецепторов его стенок. | Боль в животе различной интенсивности в зависимости от степени газообразования; перистальтические движения в виде волн. |
| Осмотическая диарея | В результате расщепления лактозы в толстом кишечнике накапливается большая концентрация жирных кислот, что повышает осмотическое давление в кишечнике. В результате этого в просвет кишечника притягивается вода. | Диарея проявляется жидким пенистым калом с частотой до десяти раз в день. Цвет каловых масс светло-желтый. Характерной чертой кала является кислый запах. |
| Чувство тошноты | Нехватка фермента лактазы ведет к неполному расщеплению молочных продуктов в тонком кишечнике. Появляется чувство тяжести и тошноты. | Тошнота может появиться через 30 – 60 минут после приема в пищу молочных продуктов и сохраняться до полного выведения лактозы из организма. |
| Рефлекторная рвота | В некоторых случаях развивается защитный рефлекс организма на попадание в желудок молочных продуктов. | Рефлекторная рвота обычно однократная. Она появляется при попадании в пищеварительный тракт пищи, содержащей молочные продукты. |
Общее недомогание организма при лактазной недостаточности приводит к появлению:
- общей слабости;
- головных болей;
- головокружения;
- слабости в мышцах и суставах;
- повышенной потливости;
- тахикардии;
- болей в области сердца;
- озноба.
до 2 – 3 килограмм
Лечение ребенка
Лечение лактазной недостаточности — длительный процесс, при котором очень важно строго соблюдать все рекомендации врача. Терапия напрямую зависит от возраста малыша, вида и длительности заболевания
Кроме того, учитывается рацион ребенка.
Основным видом лечения является диета. Могут быть предложены замещающие препараты фермента.
При естественном вскармливании
Лечение лактазной недостаточности при естественном вскармливании зависит от тяжести протекания болезни. Если выявлено отсутствие фермента, болезнь протекает тяжело — грудное молоко заменяют специальными безлактозными смесями. Также, в зависимости от состояния ребенка, применяется симптоматическая терапия.
Если у грудничка отмечается снижение уровня лактазы, кормление грудью не прекращают, но дополнительно назначают препараты, которые содержат данный фермент. Выделяют следующие заменители фермента — «Тилактаза», «Бэби-Док», «Лактаза Бэби», «Лактазар» и другие (рекомендуем прочитать: инструкция по применению препарата «Лактаза Бэби »). Препараты необходимо растворить в небольшом количестве сцеженного молока и дать ребенку перед кормлением.
ЧИТАЕМ ТАКЖЕ: инструкция по применению Лактазара для новорожденных
Если клинические симптомы ярко выражены, ребенка можно перевести на комбинированное кормление: грудное молоко и безлактазные смеси. Недостатком такой методики является то, что при введении смеси ребенок может отказаться от груди.
При относительной лактазной недостаточности, обусловленной большим количеством молока или повышенным содержанием в мамином молоке лактозы, основное направление лечения – регулирование процесса грудного кормления (сцеживание перед кормлением, прием пищи небольшими порциями)
В таком случае важно не перекармливать малыша, тогда существующего количества фермента будет достаточно для переработки лактозы, и симптомы будут купированы. Маме нужно обязательно следить за стулом малыша
В лечении большое внимание уделяется питанию кормящей мамы. Надо исключить из рациона цельное молоко, допустимо только употребление продуктов из кислого молока
При терапии вторичной лактозной недостаточности особое внимание уделяется лечению основного заболевания, которое привело к повреждению клеток энтероцитов. Грудное вскармливание не прекращают, симптоматическая терапия назначается по показаниям
Маме в период ферментной недостаточности у ребенка нужно соблюдать строгую диету.
При необходимости врач-педиатр может назначить дополнительное лечение:
- препараты, которые содержат ферменты для улучшения пищеварения и стабилизации стула («Панкреатин», «Креон» и другие) (рекомендуем прочитать: инструкция по применению Креон 10000 для детей до года);
- пробиотики и пребиотики для нормализации микрофлоры («Лактобактерин», «Бифиформ», «Линекс»);
- ветрогонные лекарства при метеоризме («Эспумизан», «Плантекс», уропная вода);
- спазмолитики при выраженных коликах.
ЧИТАЕМ ТАКЖЕ: инструкция к препарату Бифиформ Бэби для новорожденных
При искусственном питании
При питании искусственными смесями лечение заключается в замене обычной смеси на низколактозную или на смесь без содержания лактозы, иногда используют продукты на заменителе молока (соя). Все остальные принципы симптоматической терапии соответствуют лечению при естественном кормлении. Прикорм вводят в обычные сроки, с соблюдением общих правил, предпочтение отдают продуктам без содержания лактозы.
У детей старше 1 года основное внимание уделяется безлактозной (или гиполактозной) диете: исключается цельное молоко и молочные продукты, ограничивается употребление кондитерских изделий. Кисломолочные продукты, как правило, дети переносят хорошо
В процессе изменения диеты нужно обязательно следить за динамикой симптомов лактазной недостаточности. Часто к 6-7 годам непереносимость молока проходит.
При введении прикорма
Прикорм вводят осторожно, по возрасту. Желательно вводить прикорм продуктами, в которых снижено содержание лактозы, начинать с овощных пюре
Каши варить только на воде. С 8 месяцев обычно вводятся кисломолочные продукты (кефир). После введения этого продукта маме нужно внимательно следить за состоянием малыша — если появляется частый водянистый стул и вздутие животика, продукт исключается из рациона. Цельное молоко противопоказано. В тяжелых случаях прикорм вводят индивидуально и под руководством врача-педиатра.
Народные средства
Пока грудничок совсем маленький, экспериментировать с вводом в рацион народных средств не рекомендуется. Есть только несколько подобных препаратов, которые не навредят, а помогут устранить неприятные симптомы непереносимости лактозы и наладить работу пищеварительных органов.
Такое лечение проводят с помощью:
- Витамина Д. Его дают ребенку в небольшом количестве. Кроме того, маме рекомендуется включить в рацион продукты, богатые этим соединением.
- Отвара цветков ромашки. Можно сырье не заваривать, чтобы жидкость не была слишком концентрированной, а залить цветки кипятком, немного подержать их в воде и вытащить. Полученное средство необходимо понемногу давать ребенку до или после кормления.
- Чая из фенхеля. Есть специальные детские чаи и отвары фенхеля, продающиеся в аптеке вблизи родильных домов. Их можно давать малышу с первых дней жизни, что станет хорошей профилактикой вздутия, повышенного газообразования, обильного срыгивания.
- Укропных зерен. Чистые зернышки укропа необходимо залить кипятком в пропорции 1 ч. л. на 250 мл жидкости, заварить, остудить и давать понемногу пить ребенку.
Все рекомендованные средства нельзя смешивать. В первый раз дозировка должна быть очень маленькой – не более 1 ч. л. за прием. Это позволит предотвратить развитие нежелательной аллергической реакции у малыша.
Лабораторные проявления
В странах СНГ обычно диагностируется непереносимость лактозы на основании клинических симптомов, анализа на углеводы и копрограммы.
Анализ на углеводы каловых масс. Метод этот наиболее прост. К сожалению, информативность его тоже относительна. Он не показывает, какие именно углеводы в кале в большем количестве. Кроме того, единицы нормы их в кале тоже точно не определены.
Копрограмма. Она определяет уровень кислотности кала и объема жирных кислот. Высокое их содержание позволяет предположить непереносимость лактозы (недостаточность).
Биопсия. Достоверным считается метод биопсии кишечника и гистологическое исследование. Широкого распространения этот метод не получил в связи с его травматичностью, а также с тем, что для забора образцов необходимо применение наркоза.
Водородный тест и формирование лактозной кривой. При этих методах больному вводится лактоза через рот. Затем через определенные промежутки времени на уровень лактозы исследуется кровь либо выдыхаемый воздух. Кривая анализируется.
Эти методы тоже не получили распространения, так как у больных детей введение лактозы вызывает негативные ощущения. Исследование водорода также информативно лишь относительно, так как сегодня не существует точных данных его должного уровня в крови новорожденных деток.
Непереносимость лактозы у детей первого года жизни
 Что такое непереносимость лактозы многие мамы знают не понаслышке. Это состояние характерно для многих и уже взрослых людей. Но наиболее ярко проявляется у детей первого года жизни, в особенности в первые полгода жизни, пока малыш питается только грудным молоком или смесью. Есть большая вероятность того, что лактазная недостаточность у детей грудного возраста — это явление временное, которое пройдет без следа.
Что такое непереносимость лактозы многие мамы знают не понаслышке. Это состояние характерно для многих и уже взрослых людей. Но наиболее ярко проявляется у детей первого года жизни, в особенности в первые полгода жизни, пока малыш питается только грудным молоком или смесью. Есть большая вероятность того, что лактазная недостаточность у детей грудного возраста — это явление временное, которое пройдет без следа.
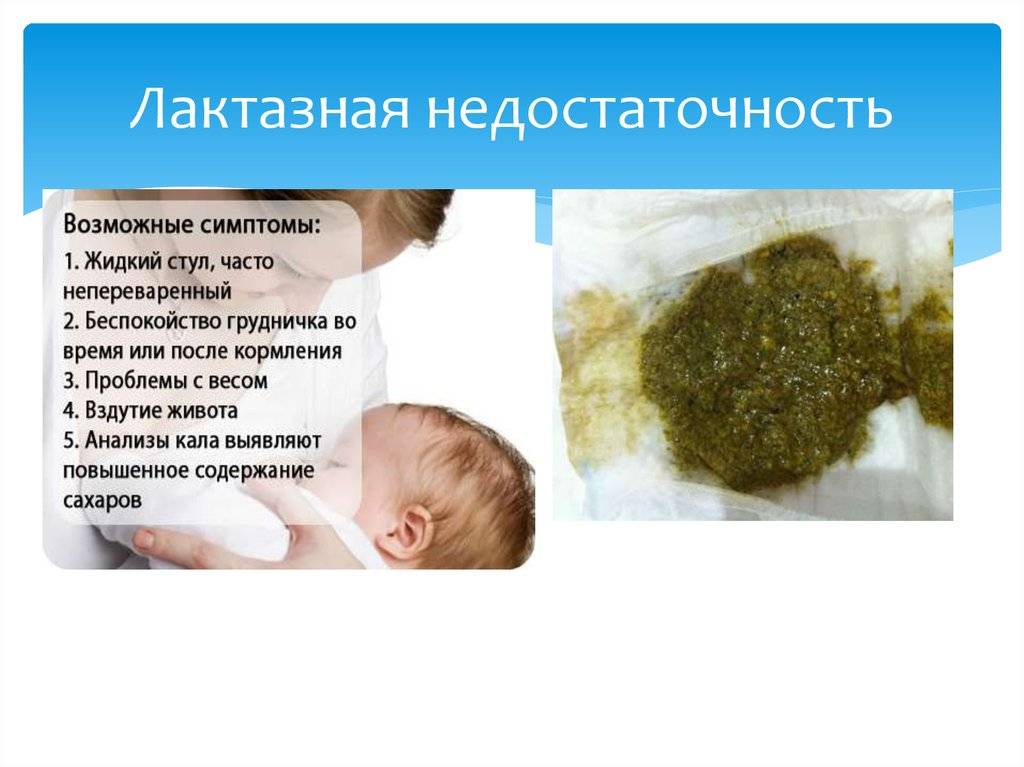
Лактоза — это сахар, содержащийся во всех молочных продуктах. При попадании в пищеварительный тракт, он расщепляется при помощи особого фермента — лактазы. Но у грудничков этого фермента часто не вырабатывается в достаточном количестве. Возникают симптомы непереносимости лактозы у грудных детей. И выражаются они в следующем:
- боли в животе, преимущественно во время кормления, дети бросают грудь или бутылочку, поджимают к животику ножки;
- зеленый пенистый стул;
- недостаточная прибавка веса (особенно заметно при первичной лактазной недостаточности);
- младенческие колики, продолжающиеся дольше первых трех месяцев;
- метеоризм, от которого не помогают никакие традиционные средства вроде «Эспумизана» или отвара укропа.
Кроме того, у многих деток появляются кровянистые прожилки в стуле. Это лактоза «разъедает» нежные стенки кишечника.
При обращении к педиатру обычно назначается простая диагностика непереносимости лактозы у грудничков. С этим методом многие современные педиатры не согласны, но тем не менее он тоже имеет место. Это анализ кала на углеводы. Если углеводов в кале много (более 0,25%), существует непереносимость лактозы, то есть недостаток лактазы или по-другому лактазная недостаточность. Нередко вместе с этим анализом, сдают кал на дисбактериоз, чтобы при необходимости назначить препараты для нормализации микрофлоры кишечника. Однако информативность этого анализа и эффективность лечения тоже под большим вопросом.
Анализы и обследования на непереносимость лактозы у взрослых людей такие:
- оральный тест;
- тест на водород.
Кстати, у людей с хроническим недостатком лактазы обычно рождаются дети с такой же проблемой. Так что, можно сказать, она наследственная.
Лактозная непереносимость лечится у новорожденных и грудных детей назначением препаратов, содержащих лактазу. Они добавляются в сцеженное грудное молоко, которым потом кормят детей. Если же малыш находится на искусственном вскармливании, подбирается смесь с низким содержанием лактозы. Обычно улучшение наступает в течение первых нескольких суток.
Как бороться с непереносимостью лактозы (лактазной недостаточностью) у грудничка можно еще? В случае грудного вскармливания очень важно, чтобы малыш получал достаточное количество так называемого заднего молока. Оно богато жирами, но в нем мало молочного сахара
Как это осуществить? Нужно не стимулировать у себя гиперлактацию (не сцеживать молоко после кормления). Молока должно быть достаточно для ребенка, без избытка. Стараться кормить ребенка одной молочной железой в течение 2-3 часов, только потом менять. Если давать в кормление обе молочные железы, все симптомы будут только ухудшаться, так как непереносимость лактозы это повод эту самую лактозу из питания ребенка максимально исключить.
С этой же целью в рацион ребенка довольно рано вводится прикорм. Цель — постепенно вытеснить молоко (искусственное или материнское) из его питания. В 4 месяца вводится прикорм из овощей, потом каши, мясо и т. д. А вот с молочными продуктами, конечно же, не спешат. Вводят в первую очередь кисломолочные — творог, кефир, йогурт. Обычно хорошо переносится сыр.
Если же лактазная недостаточность наблюдалась у ребенка не с рождения, все проще. Вероятнее всего, она возникла в ответ на какое-то заболевание, вероятнее всего, инфекционное. То же ОРВИ или грипп. Тогда спешить с прикормом не нужно. Добавок лактазы в пищу будет достаточно.
Для опытного педиатра вопросов, как определить, что у ребенка непереносимость лактозы и ее лечить, не стоит. Тема это хорошо изученная. И если у вашего ребенка есть проблемы с кишечником, думайте о том, что вы далеко не одиноки. Почти все груднички в той или иной мере испытывают дискомфорт, вызванный недостатком лактазы.
Симптомы и признаки лактазной недостаточности
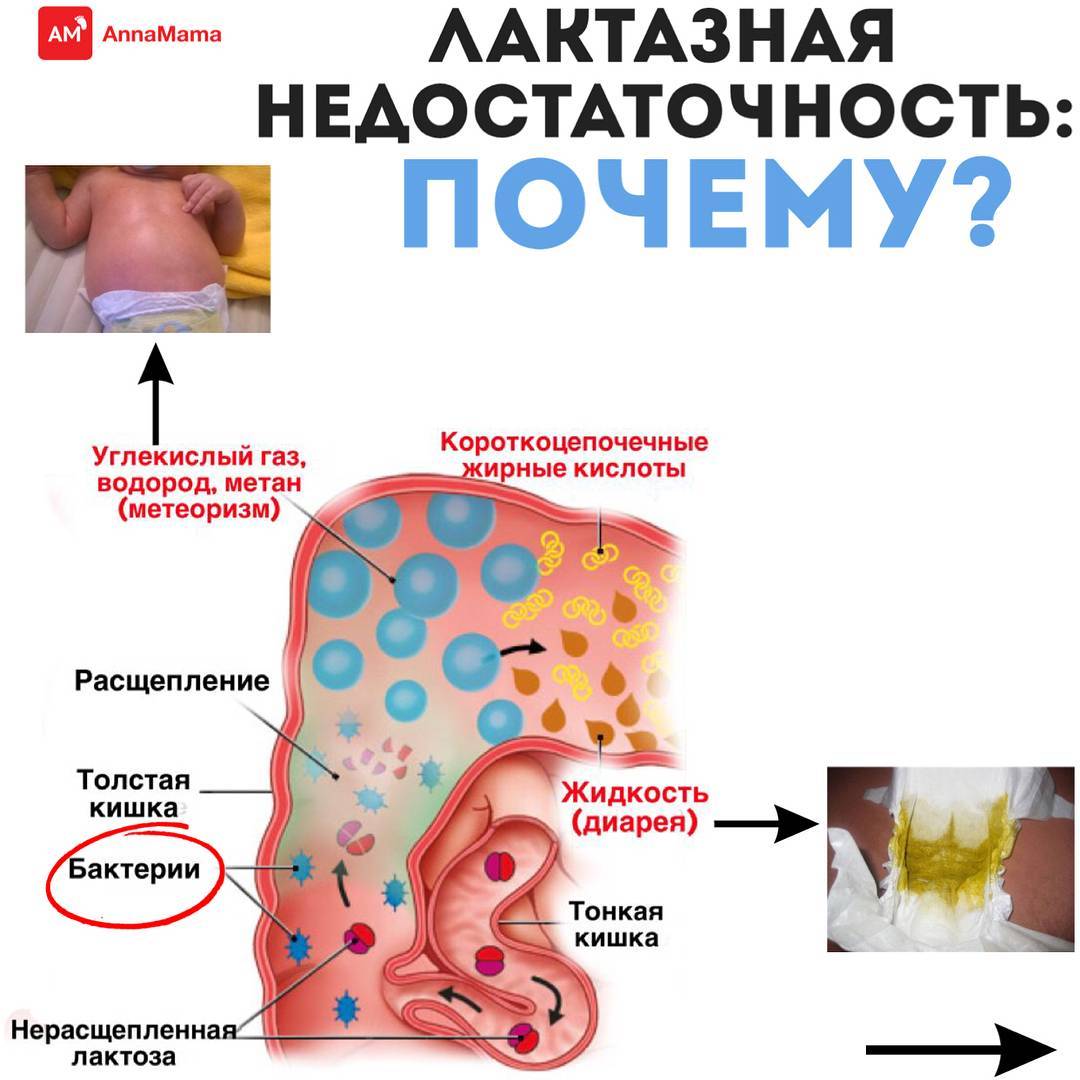
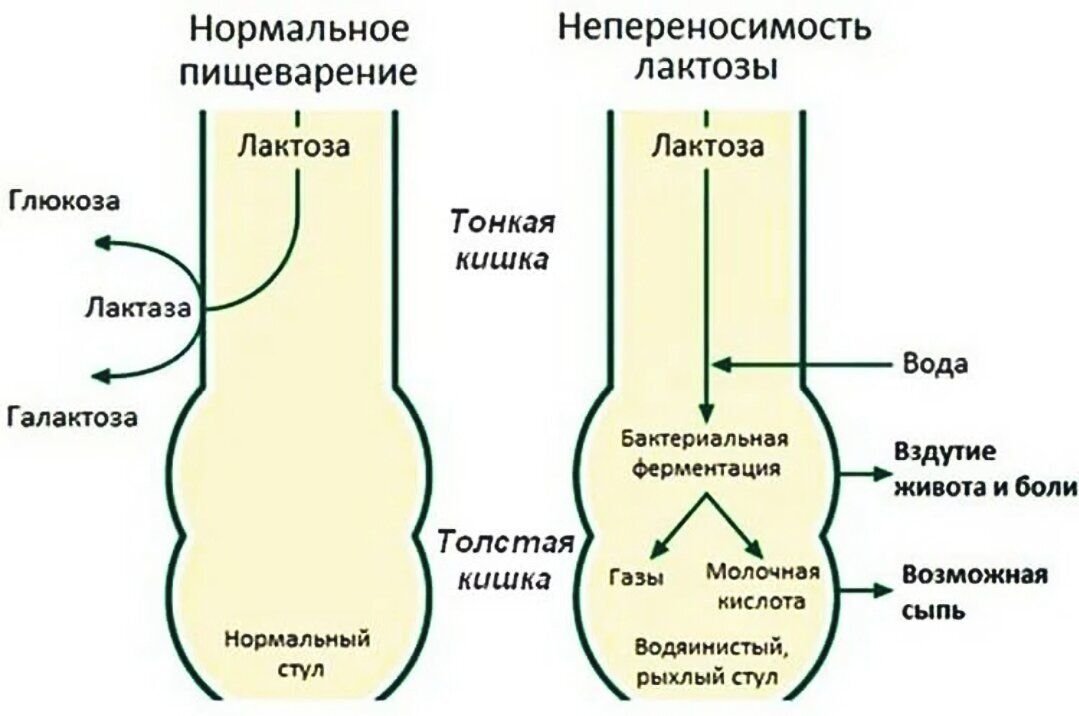
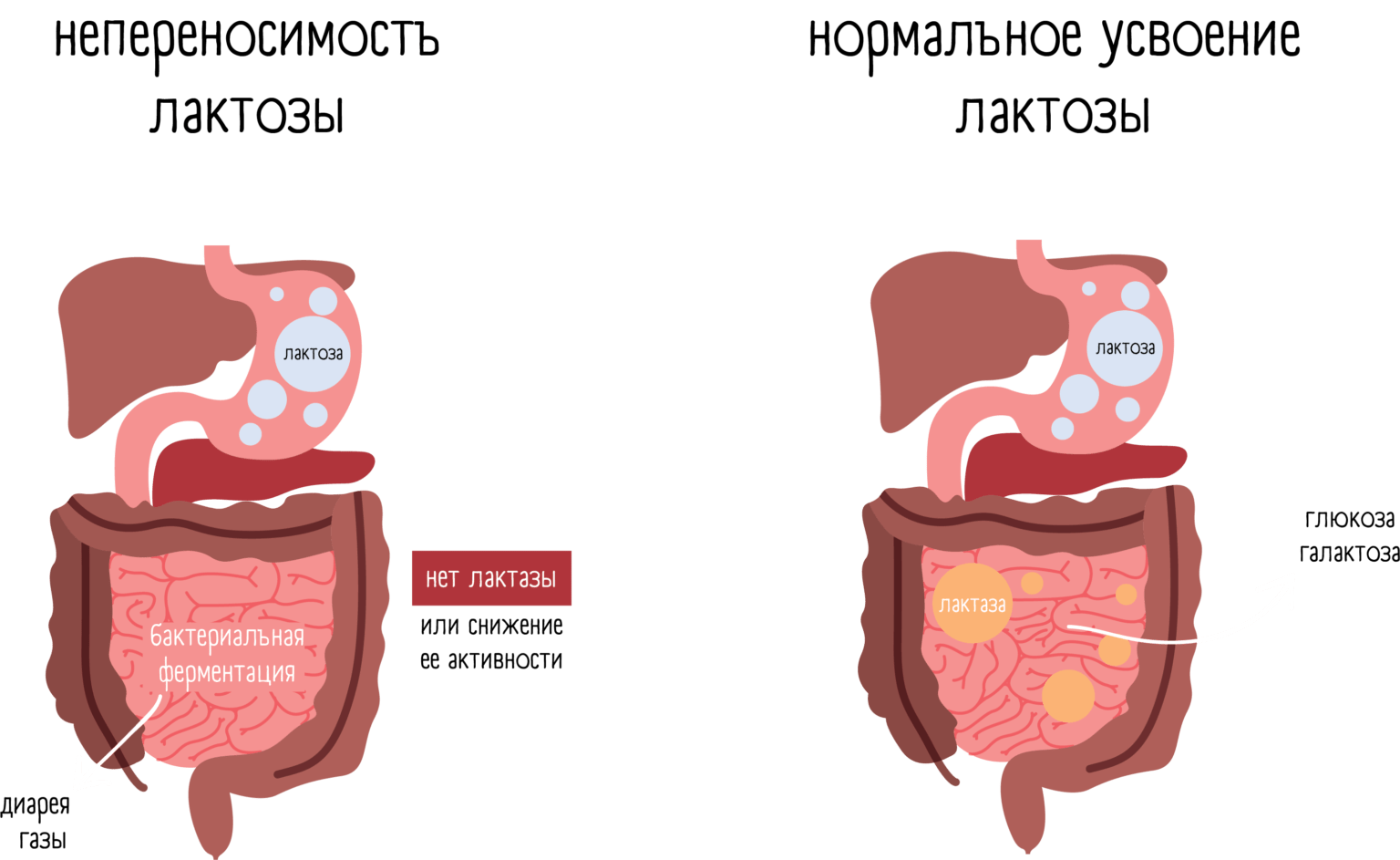
Если лактоза не может расщепляться и всасываться в тонком кишечнике, то она попадает в толстый кишечник, где много кишечных бактерий. Эти бактерии ферментируют (разлагают) сахар лактозу с использованием своих ферментов с образованием газа и воды. Газы вызывают сильное вздутие живота, колики, а вода – диарею. После употребления продуктов, содержащих лактозу, у людей с лактазной недостаточностью наблюдаются симптомы газообразования, вздутия и поноса.Всего одна чашка молока может вызвать сильное недомогание.
В чем причина лактазной недостаточности?
Наиболее распространенная причина дефицита лактазы – генетически обусловленная недостаточность фермента лактазы. Почти у всех детей вырабатывается лактаза , она обусловливает базовую адаптацию и выживание на материнском молоке. Однако с возрастом необходимость в ферменте уменьшается, человек начинает кушать и другие продукты помимо молока. Некоторые люди вообще теряют способность синтезировать ферментлактазу. Так, в кавказских популяциях 15% взрослых не переносят молоко, а в популяции африканцев и азиатов количество таких людей возрастает до 90%.
Любое заболевание, повреждающее ворсинки тонкого кишечника, его слизистую может приводить к лактазной недостаточности. Пациенты с диагнозом целиакия могут временно непереносить лактозу из-за повреждения кишечной стенки тонкой кишки. Однако у них восстанавливается переносимость лактозы после 3-х месяцев соблюдения диеты дляцелиакии. Люди с болезнью Крона могут не переносить лактозу в период обострения болезни. Также, нет ничего необычно в непереносимости лактозы после инфекционного гастроэнтерита. В этом случае эта непереносимость временная. Способность производить лактазу восстанавливается в кишечнике через несколько недель.
Диагностика лактазной недостаточности
Наличие типичных симптомов лактазной недостаточности: послабление стула, вздутие живота, повышенное газообразование, тошнота после употребления молока и молочных продуктов нередко позволяет заподозрить этот диагноз еще до обращения к врачу или, по крайней мере, до проведения каких-либо тестов.
Да, порой пациент, обратившись к гастроэнтерологу, рассказывает: «если я выпью стакан коровьего молока, то у меня точно будет диарея через которое время. Если не пью молоко – всё и всегда хорошо». Типичная картина лактазной недостаточности, обычно не требует дополнительных исследований. На практике же большинство случаев непереносимости лактозы протекает смазано, маскируясь под другие проблемы и заболевания. Вздутие живота без нарушений стула или кашицеобразный стул через некоторое время после еды – да мало ли с чем это может быть связано? И если человек употребляет молоко или молочные продукты ежедневно, то только лишь на основании симптомов установить или исключить диагноз лактазной недостаточности обычно не получается.
Как же в этом случае можно установить лактазную недостаточность?
Вариант первый: элиминационная диета.
Исключив из рациона все продукты из молока (именно из молока, а не те, которые «в своем составе содержат сухое молоко») на определенный период, можно увидеть полное или почти полное исчезновение симптомов. Вероятнее всего, именно молочный сахар в составе продуктов вызывал их появление. Проверить эту гипотезу можно, постепенно вводя в рацион молочные продукты или молоко.
Вариант второй: водородный дыхательный тест с лактозой.
Тест основан на определении в выдыхаемом воздухе концентрации водорода. Водород – это газ, который выделяется при расщеплении некоторых углеводов бактериями толстой кишки. Для этого углеводам надо попасть в толстую кишку, где они перерабатываются с образованием газа. В результате чего выделившийся водород быстро всасывается через стенку кишки в кровоток и доставляется в легкие.
Углевод, выбранный для теста – тот самый молочный сахар лактоза, который содержится в молоке животных и молочных продуктах. Именно этот углевод плохо расщепляется при недостаточной активности фермента лактазы, в результате чего у пациентов с лактазной недостаточностью достаточно большое количество лактозы достигает толстой кишки.
На основании измерений концентрации водорода в выдыхаемом воздухе до начала теста (натощак) и через определенные промежутки времени после употребления лактозы, ставится или исключается диагноз лактазная недостаточность.
Вариант третий: тест на переносимость лактозы с определением глюкозы в крови.
Тест основан на знании о том, что лактоза – это углевод, состоящий из двух простых углеводов, один из которых глюкоза. Если у человека нет лактазной недостаточности, то активность фермента лактазы сохранена, то есть сохранены процессы расщепления лактозы в тонкой кишке. Высвободившиеся при расщеплении молекулы глюкозы быстро всасываются и попадают в кровоток. Повышение уровня глюкозы в крови после употребления молочного сахара можно определить в лаборатории. Недостатком является инвазивность процедуры, т.е. необходимость забора образцов крови несколько раз во время теста.
Вариант четвертый: активность фермента лактазы в биоптате тонкой кишки.
Как мы уже говорили выше, фермент лактаза находится на поверхности ворсинок тонкой кишки. существуют специальные лабораторные наборы, которые позволяют в режиме реального времени определить активность лактазы. Для этого пациенту во время выполнения гастроскопии берется биоптат (кусочек ткани) из двенадцатиперстной кишки. Низкая активность фермента может свидетельствовать о наличии у пациента лактазной недостаточности. Относительным недостатком метода является его инвазивность (необходимость выполнения гастроскопии).
Вариант пятый: исследование вариантов гена МСМ6.
Этот метод в настоящее время широко используется врачами и предлагается лабораториями для диагностики лактазной недостаточности. Однако если критически взглянуть на генетическое исследование можно понять, что даже определение того или иного генотипа (C/T илиC/C) не говорит о том, что у пациента есть лактазная недостаточность. Мы можем только говорить о возможном риске раннего ее развития при генотипе С/С или о малой вероятности лактазной недостаточности при генотипе T/T.
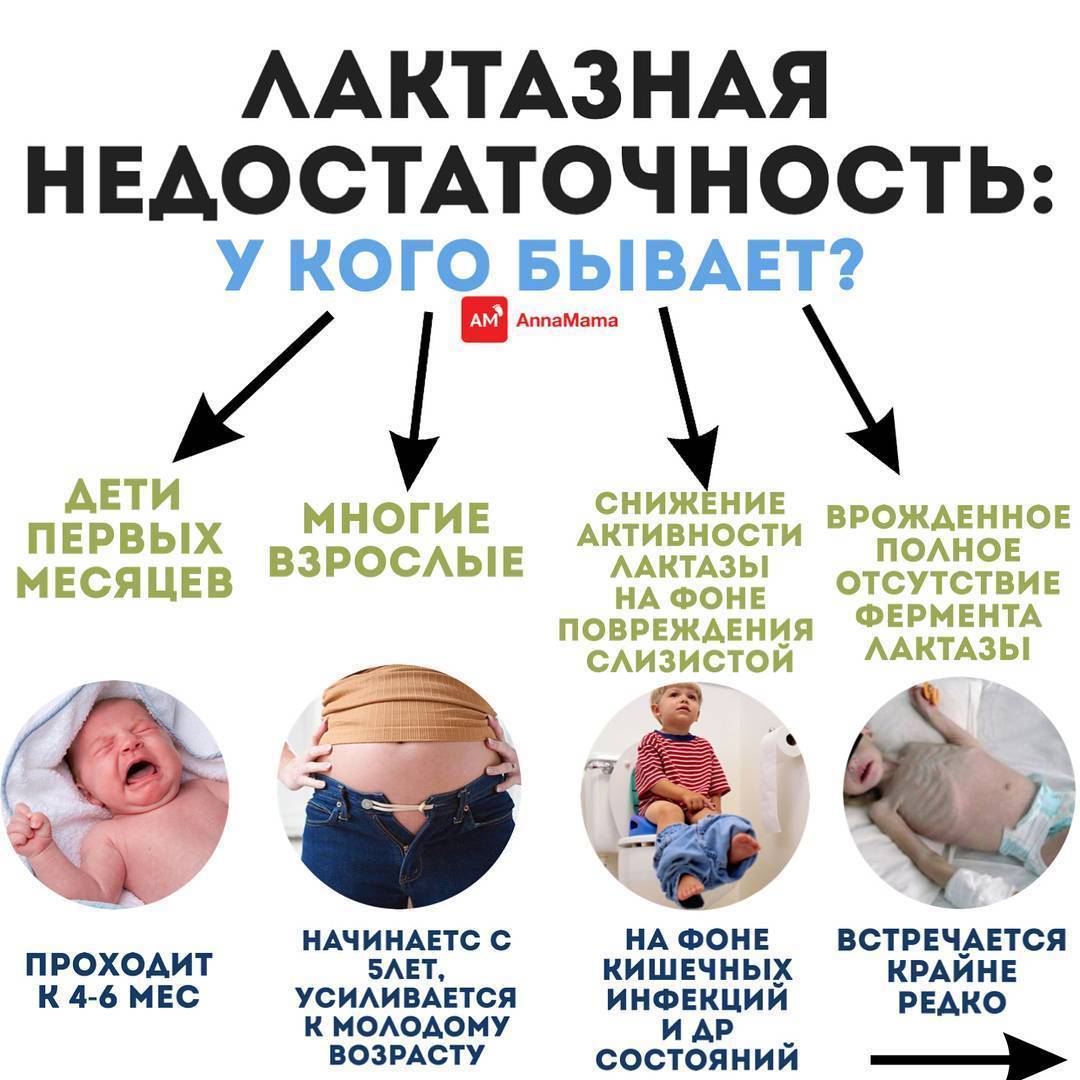
Какая бывает лактазная недостаточность?
Существует два вида лактазной недостаточности.

Различные факторы вызывают дефицит лактазы, лежащий в основе каждого типа.
- первичная лактазная недостаточность — это необычайно редкий диагноз, когда у младенцев с рождения имеется абсолютное отсутствие фермента лактазы. Первичная лактазная недостаточность у новорождённых проявляется в виде тяжёлой диареи при кормлении грудным молоком или обычной смесью, что требует подбора специального питания. Это генетическое заболевание, наследуемое по рецессивному пути наследования. Чтобы развивались симптомы недостатка лактазы, ребёнок должен получить по одному гену заболевания от каждого родителя;
- вторичная лактазная недостаточность — это временная непереносимость. Поскольку фермент лактаза продуцируется в ворсинках тонкого кишечника, то всё, что повреждает выстилку, может вызвать вторичный дефицит лактазы. Даже небольшой ущерб слизистой может стереть эти ворсинки и уменьшить производство ферментов. У детей при этом наблюдается диарея при потреблении лактозосодержащих продуктов, а также тошнота и рвота. Ротавирус и лямблиоз — две инфекции, связанные с временной лактазной недостаточностью. Однако любой другой вирусный и бактериальный гастроэнтерит может вызвать дефицит лактазы.
Целиакия — заболевание пищеварительной системы, которое вызывает повреждение тонкой кишки при приеме глютена (растительного белка), провоцируя временный дефицит лактазы. Дети с целиакией могут употреблять лактозосодержащие продукты только тогда, когда кишечная оболочка заживает после соблюдения строгой диеты без глютена.
Болезнь Крона — воспалительное расстройство кишечника, также вызывает лактазную недостаточность. Если болезнь адекватно лечится, то после этого состояние улучшается.
Аллергию на белок коровьего молока часто путают с лактазной недостаточностью, и многие люди думают, что это то же самое. Это не тот случай. Путаница возникает потому, что молочный белок и лактоза находятся вместе, то есть и то, и другое содержится в молочных продуктах. Поскольку аллергия или непереносимость коровьего молока могут вызвать вторичную лактазную недостаточность, они могут сочетаться, что создает еще большую путаницу.
Перегрузка лактозой может быть похожа на лактазную недостаточность, и часто ошибочно принимается за нее. Это явление наблюдается у младенцев, потребляющих большое количество грудного молока, когда у матери его с избытком. У младенца отмечается более 10 мочеиспусканий в день, многократное опорожнение кишечника в течение суток и большие прибавки в весе. Возможен зелёный послабленный стул, как в случае лактазной недостаточности. Обычно это происходит у детей до 3 месяцев.
По иронии судьбы, мать думает, что у неё низкий запас молока, потому что ребёнок кажется ей постоянно голодным. Здесь есть порочный круг. Большой объём молока с низким содержанием жира (переднее молоко) проходит через кишечник ребёнка так быстро, что не вся лактоза переваривается.
Лактоза, достигающая нижней части кишечника, «втягивает» дополнительную воду в просвет кишки и ферментируется бактериями там, вызывая газы и кислотный стул.
Поскольку мама думает, что малыш снова проголодался, она даёт грудь. Ведь иногда это единственный способ успокоить младенца.
К сожалению, дополнительное кормление ускоряет перистальтику и приводит к ещё большему накоплению газа и жидкости.
Многим матерям, чьи дети имели эту проблему, рекомендуется изменить процедуру вскармливания.
Обычно это необходимо только на короткое время. Цель состоит в том, чтобы замедлить скорость, с которой молоко поступает к младенцу путем «подачи» одной груди на кормление или путем «блочного кормления».
Чтобы блокировать подачу, установите 4-часовой период смены груди, и каждый раз, когда ребёнок хочет есть в течение этого периода, используйте одну и ту же грудь. Затем используйте другую грудь в течение следующих 4 часов и так далее. Каждый раз, когда ребёнок возвращается к уже начатой груди, он получает меньший объём молока с более высокий уровнем жира.
Это помогает замедлить работу пищеварительной системы. Во время блочного питания убедитесь, что другая грудь не переполнена. Когда симптомы у ребёнка исчезают, мать может вернуться к нормальной процедуре грудного вскармливания и давать пищу в соответствии с потребностями.
Лечение
Если нарушение не врожденное, его достаточно легко можно устранить с помощью коррекции питания. В частности, если ребенок находится на грудном вскармливании, необходимо научиться прикладывать его к груди, предварительно сцеживая переднее молоко. Лучше, если малыш за кормление будет полностью опустошать одну грудь.
Во время процедуры нужно следить, чтобы кроха ротиком полностью охватывал сосок: так он будет поглощать пищу более активно. Менять груди в момент вскармливания нельзя. Для того чтобы сцедить молоко со второй груди, лучше воспользоваться молокоотсосом.
Со временем, когда ребенок подрастет, он спокойно будет справляться с жидкостью, поступившей в обе железы.
Маме, которая кормит грудью, также нужно будет изменить свое питание. Обязательно нужно будет убрать свежее коровье молоко, повышенная чувствительность к которому у ребенка может стать причиной развития вторичной лактозной недостаточности.
Кроме того, необходимо будет полностью отказаться от молочных продуктов, пока ребенок не подрастет, и его система пищеварения не отрегулируется. Для предотвращения развития аллергии следует исключить из рациона шоколад, красную рыбу, томаты, икру и т. д.
Если этих двух мер будет недостаточно, и лактозная непереносимость будет проявляться и дальше, специалист назначит прием фермента лактазы. Его нужно добавлять в грудное молоко перед каждым кормлением в определенной дозировке. В крайнем случае необходимо будет перевести малыша на питание с маленьким уровнем молочного сахара.
Также будет назначено лечение основной болезни, ставшей причиной развития нарушения. Курс терапии – от 1 до 3 месяцев. При генетическом дефекте человек будет вынужден полностью отказаться от употребления молока на всю жизнь.
Методы лечения

Если патология вторична, врач сосредоточиться на лечении основного заболевания.
Ребенку будет назначена специальная диета. Когда наступает ремиссия, список продуктов постепенно расширяется. Клиническая картина заболевания постоянно мониторится, проводятся все необходимые анализы.
Если непереносимость первичная, детям назначается диета, требующая постоянного соблюдения. Но не стоит переживать, серьезных неудобств эта диета не доставляет.
Деткам, которым уже есть год, советуют заменить молоко продуктами, с низким содержанием лактозы, или просто кисломолочными продуктами.
Кондитерская продукция с молочным содержанием тоже исключается.
«Молочная» история
Примерно десять тысяч лет назад люди одомашнили многих животных и стали их разводить ради мяса, шкур и молока. Яки, буйволы, козы и овцы обеспечили переход общин от охоты к сельскому хозяйству.
Скотоводы и земледельцы могли мигрировать по территории Европы, ведь они обеспечили себя пищей, и перестали зависеть от удачи на охоте.
Молоко хранили в бурдюках из шкур или желудка животного. Возможно, благодаря такому способу хранения на свет появился первый кусок сыра. В дальнейшем, сыр стал основной пищей в Египте, Риме и других странах. В период Средневековья были разработаны рецепты большинства сыров, которые мы знаем и любим по сей день.
Но создание сыра привело не только к появлению нового вкусного и долго лежащего продукта: постоянное употребление сыров способствовало заодно и уменьшению синтеза фермента лактазы. Ведь содержание молочного сахара (лактозы) в сыре значительно ниже, чем в цельном молоке. Научно доказано, что около 6 тысяч лет назад возникла генная мутация, следствием которой и стал дефицит или недостаточный синтез фермента.
Удивительно, но факт! Ближний Восток считается «отцом» сыроделия, но непереносимость лактозы среди населения там выше всего. В Северной Европе лактазной недостаточностью страдают примерно 5-6% жителей, в Африке и Азии не переносят молочные продукты примерно 50% населения. В России молочные продукты не переносит от 10 до 70% населения, в зависимости от этнической принадлежности и географии проживания.
Немедикаментозные методы лечения
У большинства кормящих женщин в начале и в конце грудного кормления выделяется разное молоко: в первую очередь водянистое «переднее», а по мере сосания младенцем груди – более жирное «заднее». Благодаря жирности вторая молочная порция поступает в кишечник медленно, и если у малыша вырабатывается достаточно фермента, лактоза успевает перерабатываться.
Легкое водянистое молоко движется по ЖКТ намного быстрее, и его часть может оказаться в толстом кишечнике, не успев перевариться. Чтобы малышу доставалось больше «заднего» молока и меньше «переднего», маме нужно придерживаться нескольких правил:
- сцеживаться не после кормления, а до него. Тогда малыш сразу получит жирное молоко;
- не менять грудь в промежутке одного кормления;
- не забирать сосок у ребенка, пока он не выпустит его сам;
- правильно прикладывать младенца к груди. Малыш, которому трудно сосать, может не успеть высосать достаточно водянистого молока, чтобы к нему начало поступать жирное;
- по возможности кормить ночью: в ночные часы вырабатывается больше жирного молока.
Иногда в дополнение к этому маме приходится соблюдать диету. Чаще всего из рациона достаточно исключить только молоко или молочные продукты. Однако аллергеном может оказаться и любой другой белок, например содержащийся в яйцах или мясе.