Почему шелушится кожа во время беременности
Причин сухости, шелушения, зуда и раздражения кожных покровов может быть много. Они связаны как с физиологическими изменениями, так и с патологиями. Чаще всего шелушится кожа на лице, руках, ногах, иногда на животе и бедрах, то есть в местах натяжения.
К причинам шелушения относятся:
- усиленная выработка женского гормона эстрогена;
- нарушения водно-липидного барьера;
- изменения в деятельности эндокринной системы;
- дефицит питательных веществ – витаминов и жирных кислот;
- несбалансированное питание;
- кожные заболевания – экзема, псориаз, микоз;
- дерматозы беременных – атопический, полиморфный дерматит;
- нарушения в работе желудочно-кишечного тракта.
К факторам, которые могут провоцировать шелушение, относятся наследственная предрасположенность, злоупотребление косметическими средствами, длительное пребывание в кондиционированном помещении, работа с вредными химическими соединениями, проживание в экологически неблагоприятном регионе.
Причинами развития атопического дерматита у беременных женщин могут быть гормональная перестройка и ослабление иммунитета. Отмечают, что заболевание носит наследственный характер, поэтому важна профилактика на стадии планирования беременности.
Некоторые будущие мамы страдают шелушением кожи между пальцами. Это явление может быть одним из признаков таких кожных заболеваний как псориаз, грибок, аллергия, экзема. Места шелушения обычно зудят, а вследствие расчесов появляются кровоточащие трещины. При их наличии усиливается риск попадания бактериальной инфекции. При микозе (грибке) также отмечают нарушение структуры ногтевых пластин: они становятся ломкими, желтеют и расслаиваются.
К причинам, при которых развивается шелушение кожи при беременности, также относится аллергия. Такие реакции возникают при контакте с пыльцой растений, шерстью животных, бытовой химией, некоторыми лекарственными средствами
В этом случае важно установить аллерген и максимально исключить его присутствие в жизни будущей матери.
Что помогает улучшить состояние кожи ребенка
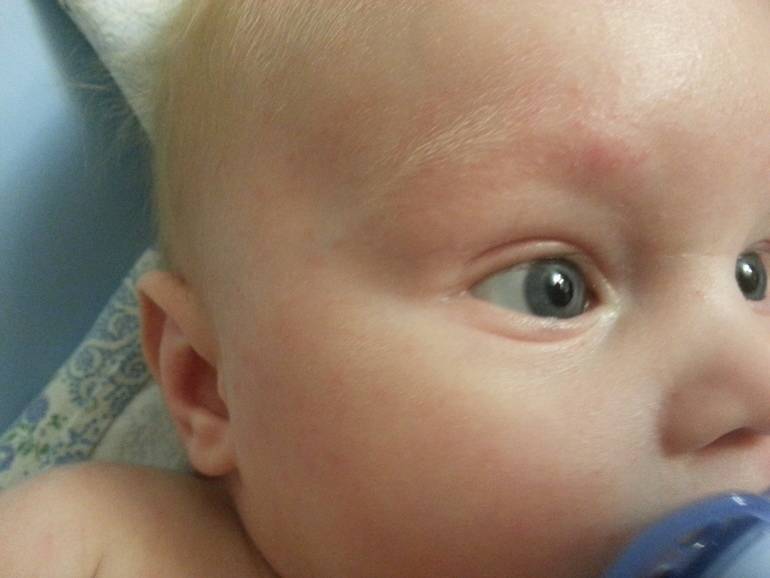
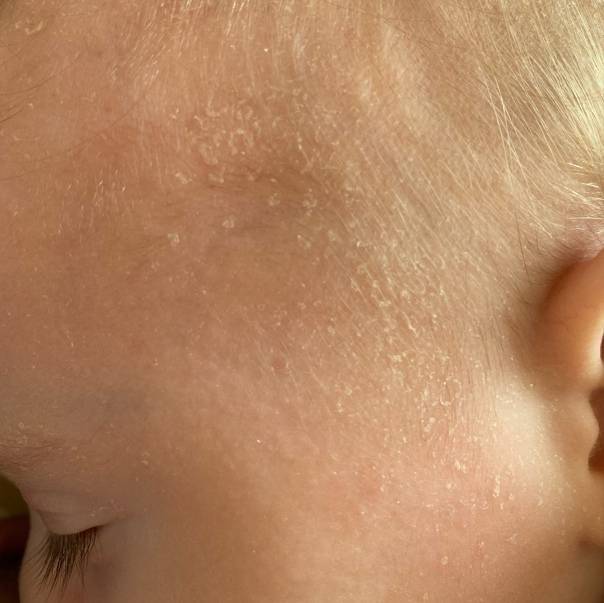
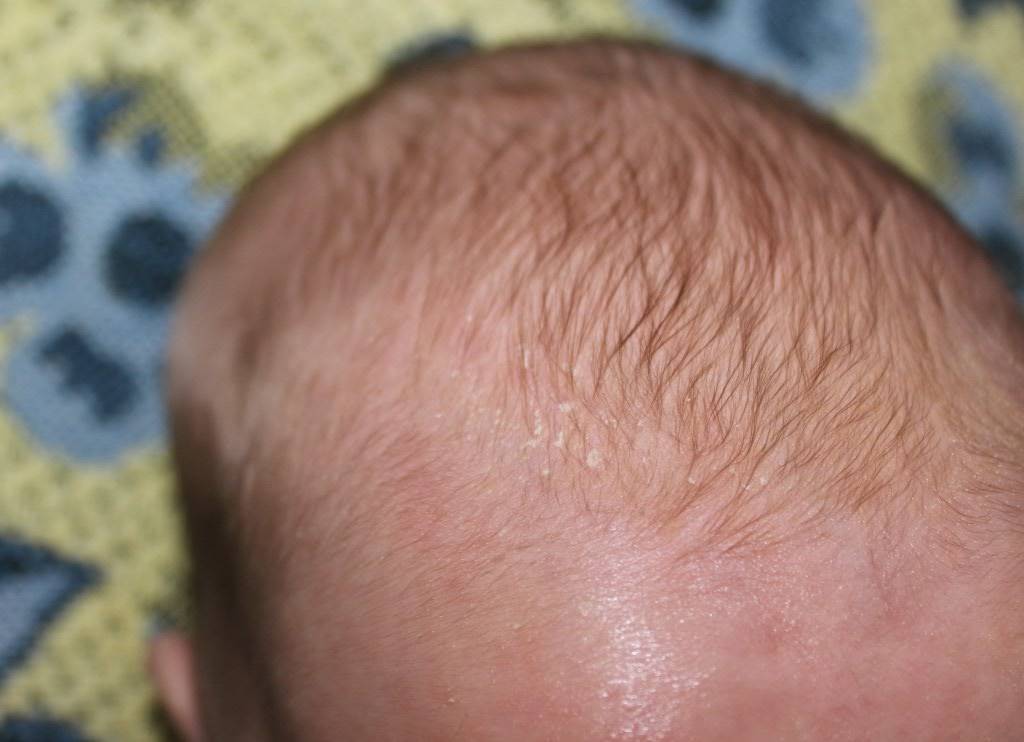
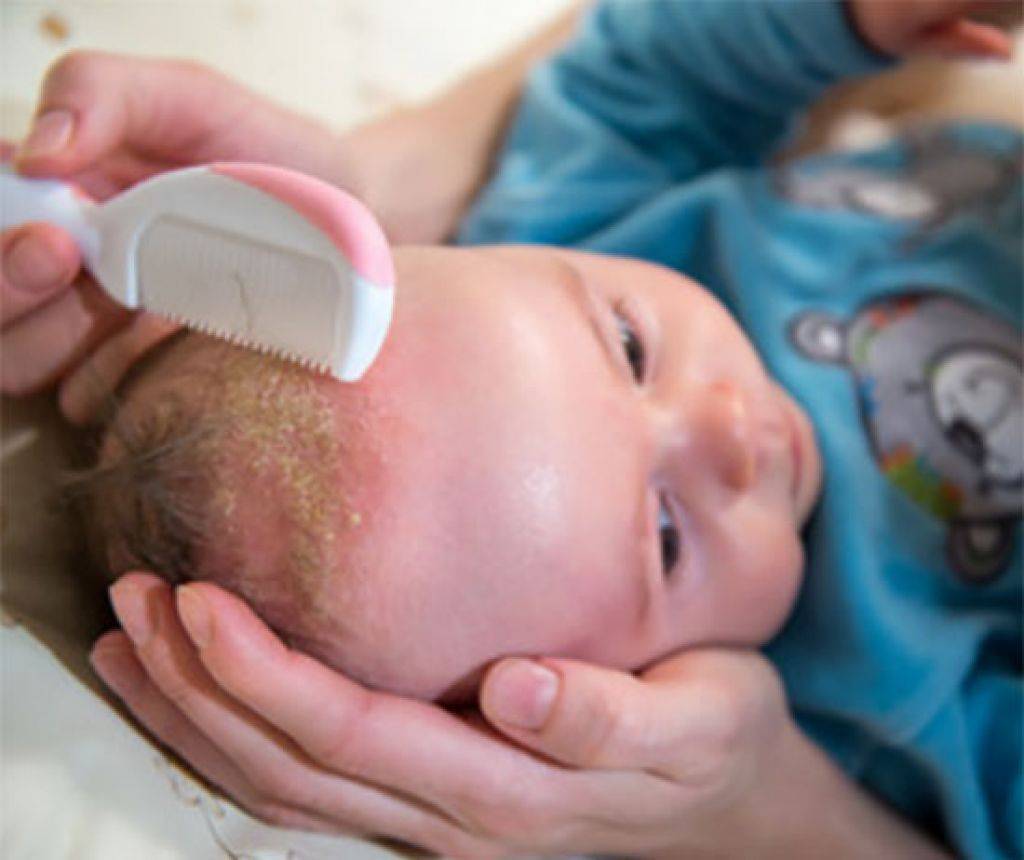
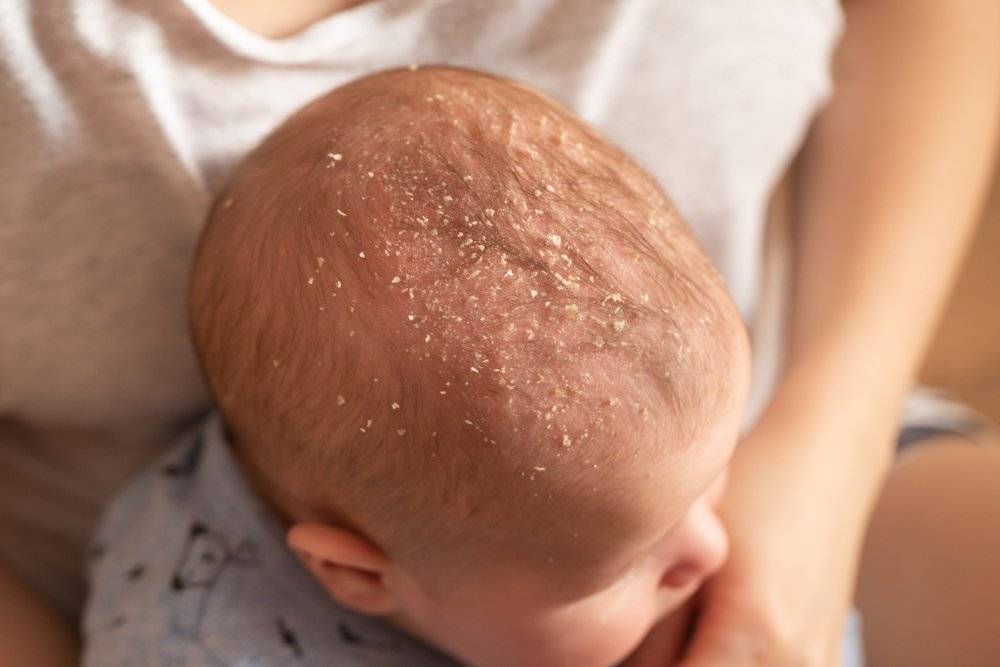
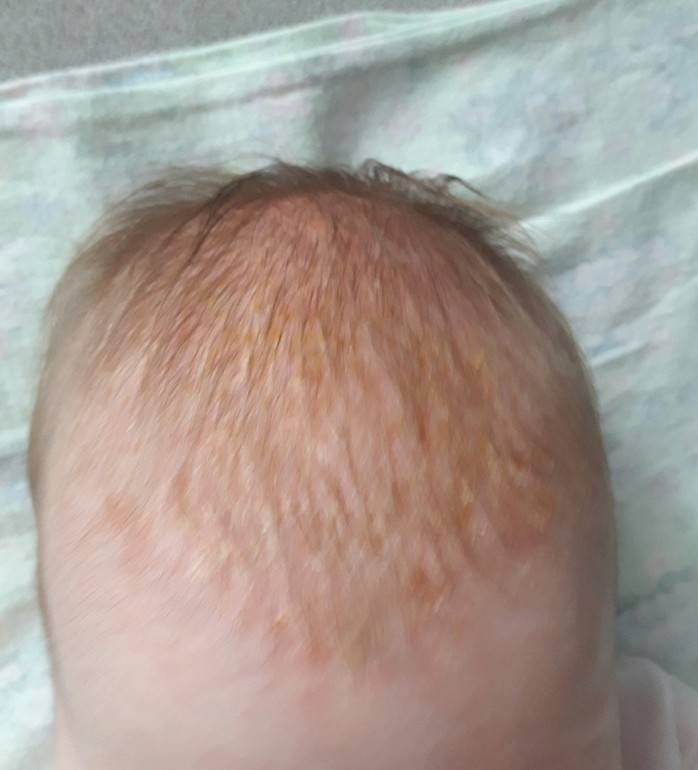
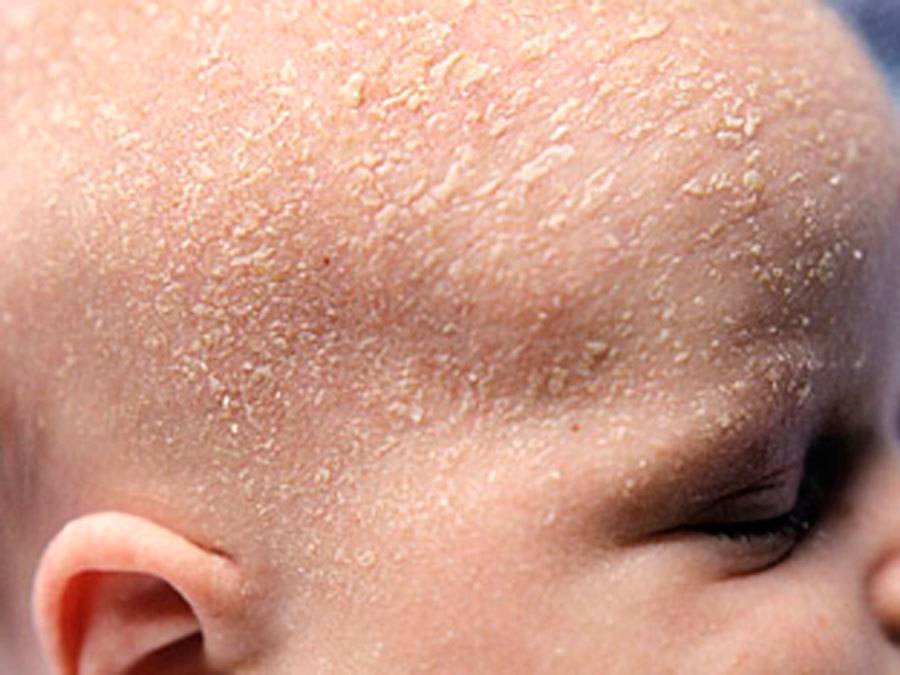
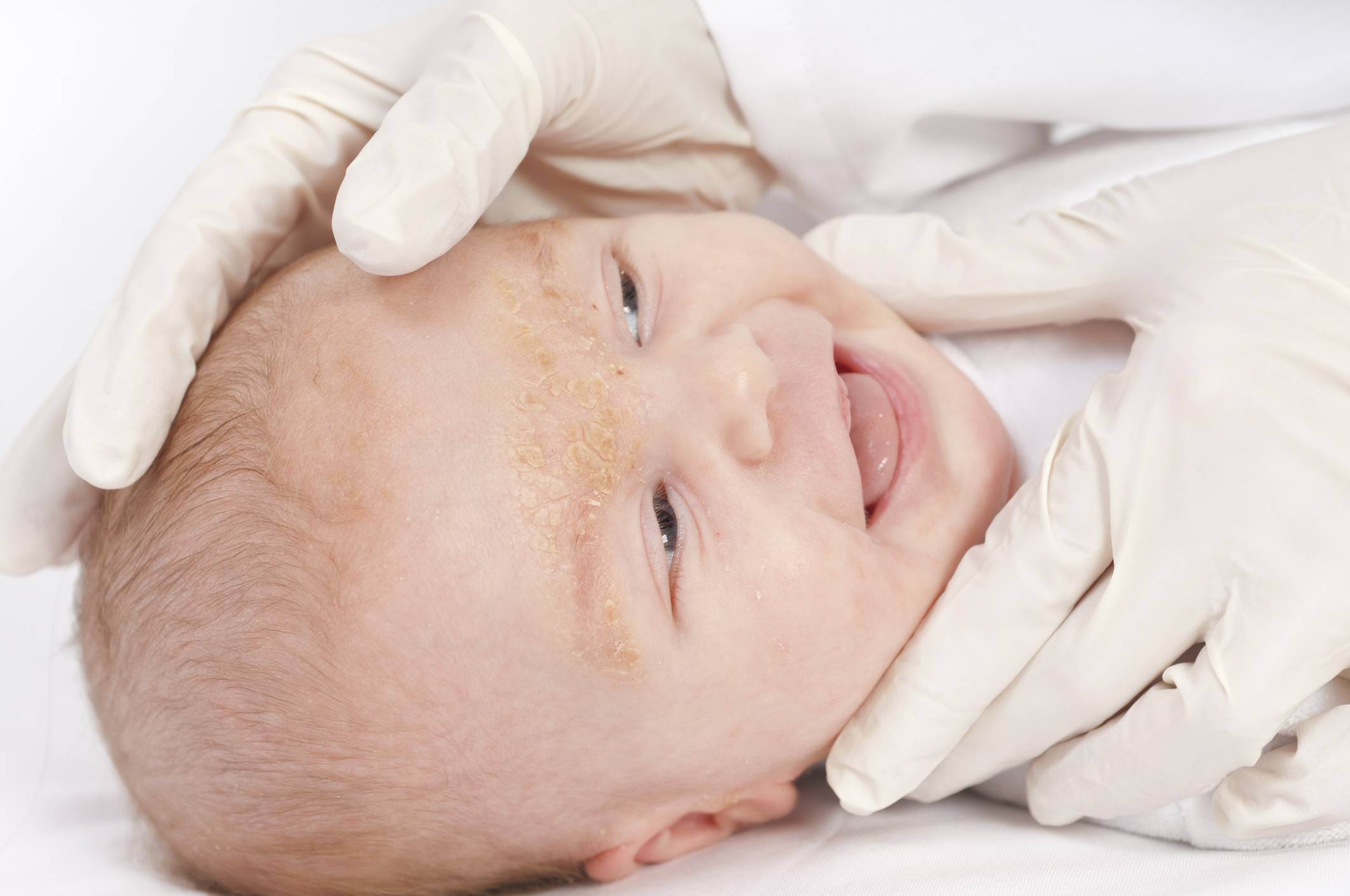
Если вы заметили, что у вашего малыша есть признаки шелушения кожи, но ребенок хорошо себя чувствует, то можно не паниковать. В течение нескольких дней кожа ребенка адаптируется к условиям внешней среды и станет гладкой на ощупь. Если же ребенок беспокойный, а очаги шелушения увеличиваются, приобретают красноватый оттенок и распространяются по телу, не стоит откладывать визит к педиатру.
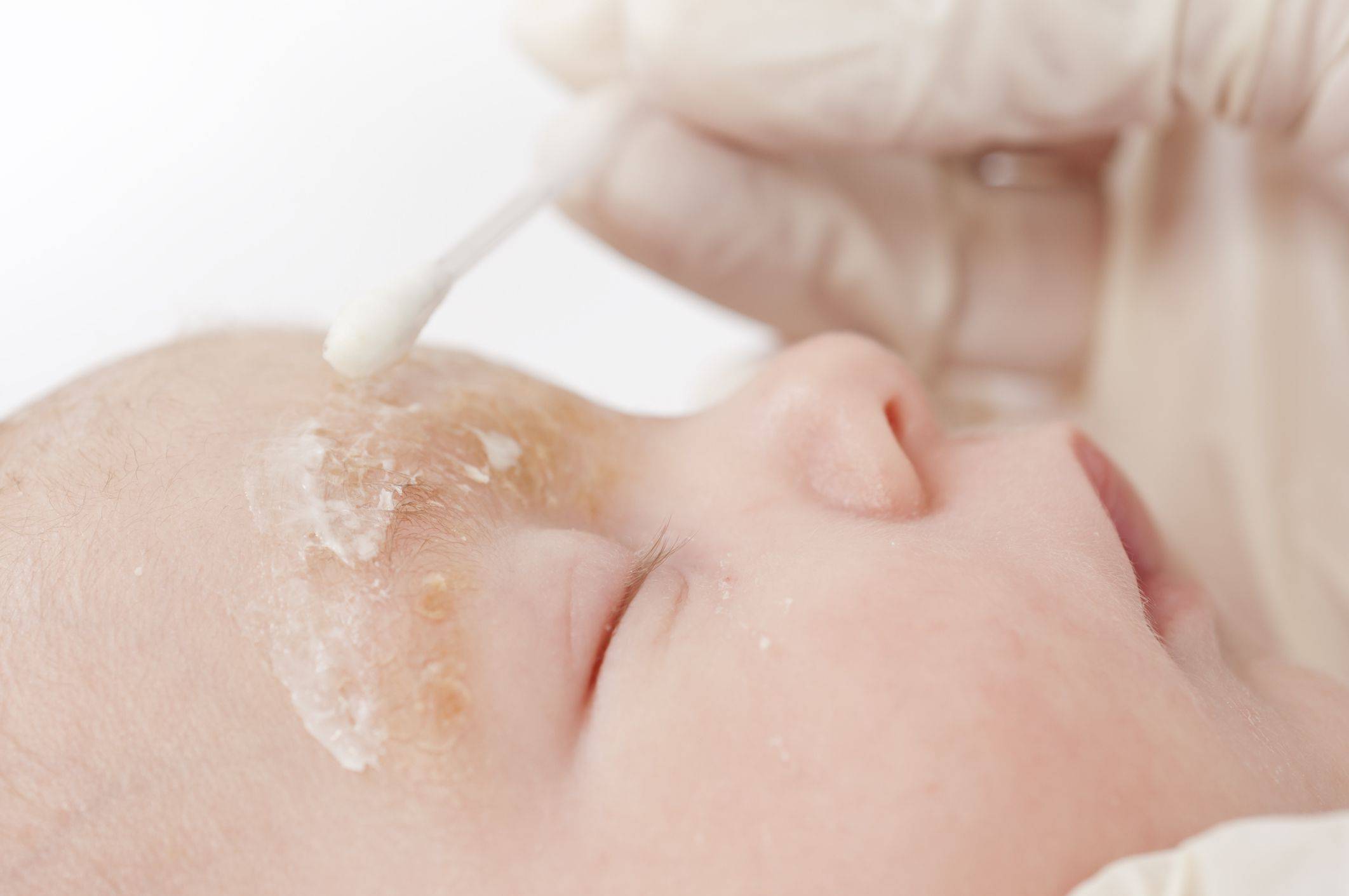
Еще до консультации с врачом вы можете самостоятельно проанализировать ситуацию и устранить возможные причины, которые могли вызвать проблему с кожей новорожденного:
Недостаточная влажность воздуха
поддерживайте влажность воздуха в комнате малыша на уровне 50-70%. Это можно сделать с помощью увлажнителя или влажных полотенец, прикрывающих радиаторы центрального отопления;
Высокая температура в квартире
следите за тем, чтобы температура в помещении, где находится новорожденный, была в диапазоне 18-22 градуса;
Агрессивные средства для стирки
откажитесь от использования обычных средств для стирки, удаления пятен, вместо них используйте гипоаллергенные, предназначенные специально для детских вещей;
Одежда из синтетических тканей
подберите для ребенка одежду из натуральных тканей, приятную для тела, хорошо пропускающую воздух и вбирающую влагу. На ней не должно быть грубых элементов, которые непосредственно соприкасаются с телом ребенка;
Питание
при подозрении на атопию исключите из своего рациона все потенциально аллергенные продукты (если кормите малыша грудью) или посоветуйтесь с врачом относительно подбора другой смеси (если ребенок на искусственном вскармливании);
Воздействие погодных условий
во время прогулок защищайте кожу малыша от яркого солнца, ветра. Перед выходом на улицу смазывайте личико защитным средством.
Следите, чтобы младенец не был на солнце дольше 5 минут в летний период.
Неподходящие уходовые средства
для купания используйте только теплую воду желательно без добавления марганцовки и настоя череды, не пользуйтесь для мытья ребенка мылом чаще 1 раза в неделю. Используйте щадящие средства для ухода за кожей новорожденного.
Уход за кожей
Одна из самых частых причин сухости кожи тела – неподходящий уход: использование кремов и косметических средств, не подходящих к типу кожи, необоснованно частое применение скрабов для кожи без последующего увлажнения.
Сухость кожи живота часто бывает у беременных женщин. Она связана с растяжением кожи.
Солнце, воздух и вода
Такая проблема может быть связана как с генетической предрасположенностью, так и с применением средств, не соответствующих типу кожи.
Сухость и шелушение кожи лица могут быть вызваны неправильным уходом, в том числе при угревой сыпи (например, применением агрессивных спиртосодержащих препаратов). Солнечные ожоги, химические пилинги, воздействие холодных температур могут сильно повредить кожу и вызвать последующее отшелушивание погибших клеток.
Внимание: дети!
Шелушение кожи лица и тела может наблюдаться при инфекциях, например, кори, скарлатине, стафилококковой инфекции и др.
Сухость кожи губ
И дело не только в зимних поцелуях
Сухость кожи губ – частое проявление атопического дерматита и пищевой аллергии. Также сухость губ связана с недостаточным употреблением жидкости.
Тяжёлые заболевания, протекающие с потерей жидкости, плохим самочувствием в виде головной и мышечной боли, а также высокой температурой, сопровождаются сухостью кожи губ.
Агрессивные внешние факторы: солнечные ожоги, длительный контакт с холодным воздухом, ветер, пребывание в помещении с кондиционированным сухим воздухом (в том числе в салоне автомобиля, самолёта) – приводят к сухости и шелушению губ.
Сухость кожи рук
История про Золушку.
Сухость кожи на руках, трещины – одна из наиболее частых дерматологических проблем, обусловленная следующими причинами:
- Частое мытьё рук
- Применение агрессивных средств при мытье посуды, ручной стирке, рабочей деятельности
Сухость кожи на локтях при псориазе сопровождается наличием плотных приподнимающихся над поверхностью кожи шелушащихся бляшек. При попытке убрать чешуйки появляется капелька крови.
Сухость кожи на локтях при атопическом дерматите обычно сочетается с высыпаниями в виде папул (бугорков) ярко- или бледно-розового цвета, часто со следами расчёсов.
Сухость кожи на ногах
Бритва и другие враги кожи.
Причины сухости кожи на ногах:
- Общая сухость кожи
- Сухость кожи после эпиляции
- Сухость кожи при соматических, эндокринных и других заболеваниях
- Заболевания кожи (ихтиоз, атопический дерматит, экземы, псориаз и др.)
- Последствия обморожений
- Нарушение кровообращения в сосудах нижних конечностей (заболевания артерий и вен)
- Другие причины
Сухость кожи стоп
Обувь – это важно!
Частая причина сухости кожи стоп – неправильный уход и ношение неудобной обуви. Сухость стоп может сопровождаться появлением сухих болезненных мозолей.
Сухость кожи, трещины наиболее характерны для ступней и пальцев рук. Кожный покров на этих участках более толстый и требует тщательного и глубокого увлажнения.
Сухость кожи от воды
Вся правда о горячей ванне
Сухость кожи от воды может быть связана не только с качеством самой воды (её жесткостью, наличием большого количества дезинфицирующих компонентов, таких, например, как хлор в бассейнах), но и с купанием в горячей воде.
Горячий душ или длительное пребывание в ванне с горячей водой – одна из самых частых причин сухости кожи. Сухость и шелушение кожи тела после горячей ванны нередко сопровождаются зудом и покраснением кожи.
Виды дифтерии
Патологический процесс классифицируется по степени тяжести и локализации поражения. В 9 случаях из 10 дифтерия поражает верхние дыхательные пути, чаще всего страдает глотка. Намного реже диагностируются случаи развития дифтерии носа, половых органов, кожных покровов. Крайне редко отмечается развитие дифтерии глаза. Наглядно ознакомиться в разновидностями болезни можно на фото к статье.
Заболевание носа
В большинстве случаев дифтерия носа развивается параллельно с аналогичным заболеванием ротоглотки. Признаки интоксикации при этой форме дифтерии незначительны, отмечается повышение температуры тела пациента в пределах одного градуса. Данный вид дифтерии сопровождается следующими признаками:
- отечность подкожной клетчатки шеи и щек (при токсической форме патологического процесса);
- пленчатые налеты в носовой полости;
- появление мокнущих участков в области лба, щек и крыльев носа, которые со временем преобразуются в засохшие корочки;
- кровянисто-гнойное или серозно-гнойное отделяемое из носа.
Дифтерия зева
Патологический процесс в области зева развивается у большинства детей, заразившихся дифтерией. У малышей, которые прошли иммунизацию, болезнь протекает в легкой форме, без осложнений. Как правило, спустя 7-9 дней с момента проявления первых симптомов при адекватном лечении ребенок полностью выздоравливает.
При системном воздействии экзотоксина, попадающего в организм непривитого пациента, и отсутствии своевременной медицинской помощи, через неделю после начала болезни она может переходить в более тяжелую токсическую форму. В любом случае для дифтерии зева характерен комплекс признаков, которые позволяют быстро дифференцировать ее от других заболеваний:
- увеличенные шейные лимфоузлы;
- пленчатый налет белого цвета на миндалинах (спустя трое суток пленка меняет оттенок на серо-желтый или серый);
- миндалины краснеют и отекают;
- незначительное повышение температуры тела.
Переход заболевания в токсическую форму характеризуется резким ухудшением состояния пациента. Это объясняется сильной интоксикацией организма вследствие интенсивной жизнедеятельности возбудителей заболевания.
Для токсической формы дифтерии зева у ребенка характерна следующая специфическая симптоматика:
- болезненность шейных лимфоузлов, которые сильно увеличиваются;
- отечность подкожной клетчатки в шейной области, иногда – в районе грудной клетки;
- распространение налета на все ткани носоглотки;
- отечность миндалин, мягкого и твердого неба;
- гнусавость голоса;
- боли в животе;
- многократная рвота;
- ксеротомия;
- бледность кожных покровов;
- апатия;
- сонливость;
- сильные головные боли;
- жар до 41 градуса.
Инфекция гортани (дифтерийный круп)
Дифтерия гортани также является распространенной формой патологии, поражающей детей в возрасте от 8 до 10 лет.
Осиплый голос, афония, характерный отрывистый кашель – это основные признаки, по которым можно заподозрить развитие этого заболевания у детей.
Патологический процесс в гортани развивается постепенно, специалисты выделяют три стадии заболевания:
- кашель, сиплый голос, повышенная температура 37 градусов;
- стенотическая стадия – развивается спустя 1-2 суток с момента появления первых симптомов, характеризуется отечностью слизистых оболочек, появляется стеноз гортани, на поверхности слизистой формируется характерная дифтерийная пленка;
- асфиксия – у пациента проявляется сонливость, он становится слабым и вялым, отмечается усиленное потоотделение и учащенное сердцебиение, высок риск летального исхода.
Другие разновидности дифтерии
В некоторых случаях дифтерия поражает кожные покровы, половые органы, глаза пациента. Если патология развивается на коже, на ней появляется налет грязно-серого оттенка, отмечается гиперемия, любые повреждения (даже мелкие царапины) заживают очень долго. Заболевание глаз по симптомам похоже на конъюнктивит с образованием серых пленок на конъюнктиве.
ЭФФЕКТИВНЫЙ УХОД ЗА КОЖЕЙ
Средства народной медицины бывают довольно эффективны, но они требуют длительного применения. Лекарственные препараты имеют ряд противопоказаний и нередко становятся причиной тяжелых побочных эффектов. Как можно устранить себорею без длительного лечения опасности для здоровья?
К эффективным средствам для устранения симптомов заболевания относятся специальные средства – эмоленты, яркими представителями которых являются косметические продукты Эмолиум. Они предназначены для нормализации состояния кожных покровов при себорее, псориазе, экземе и других поражениях кожи.
Продукция Эмолиум представлена кремами, эмульсией для тела, эмульсией для умывания, гелем для мытья. Средства созданы для ухода за кожей в период обострения различных кожных нарушений.
К преимуществам средств Эмолиум относятся:
- высокая эффективность средств;
- возможность применения в ежедневном уходе;
- предназначены для использования как взрослыми, так и детьми с первых дней жизни;
- наличие в составе таких активных компонентов как гиалуронат натрия, мочевина, масло карите и макадамии;
- обеспечение увлажнения верхнего слоя кожи, питания и увлажнения в период обострения заболевания;
- предотвращение потери влаги с поверхности кожи;
- восстановление метаболических и обменных процессов в тканях;
- формирование защитного липидного слоя.
Специальная серия средств предусматривает их применение для устранения повышенной сухости кожных покровов, возможно локальное нанесение на щеки или руки. Кремы и эмульсии с триактивным действием оказывают антибактериальное и противовоспалительное действие, насыщают кожные покровы межклеточными липидами.
Что может спровоцировать обострение нейродермита
В случае успешного лечения период ремиссии длится от нескольких недель до 5 и более лет. Однако болезнь может неожиданно вернуться, что потребует от пациента оперативного обращения к врачу.
Одним из главных условий, способствующих снижению частоты обострения нейродермита у взрослых и детей, является выявление факторов риска. В некоторых случаях врачи советуют сдать анализы на аллергены.
Чтобы снизить риск обострения, специалисты рекомендуют отказаться или ограничить употребление продуктов питания, способных вызвать кожные реакции (шоколад, цитрусовые, соленья, копчености).
Алкоголь — один из факторов, провоцирующих возвращение дерматита. Пациентам, страдающим от нейродермита, стоит воздержаться от употребления спиртного.
Лечение пеленочного дерматита
Задача лечения – устранить симптомы раздражения и покраснения кожных покровов и предотвратить рецидивы заболевания. Большую роль в правильном лечении пеленочного дерматита играет соблюдение гигиенических норм и использование эффективных средств по уходу за деликатной кожей младенца.
Лечение заболевания предусматривает применение медикаментозной терапии и внесение изменений в правила ухода за ребенком.
Чаще всего применение лекарственных препаратов потребуется при грибковом или бактериальном характере поражения кожных покровов. В этом случае применяют кремы, мази или лосьоны с антибиотиками широкого спектра действия.
При пеленочном дерматите, осложненном грибковой инфекцией, назначают мази для внешнего применения. Мазь наносится тонким слоем на чистую кожу только после тщательного подмывания ребенка и подсушивания его кожи мягким полотенцем. Мази с противогрибковым действием рекомендованы для нанесения два-три раза в день, обычно утром и вечером после проведения гигиенических процедур.
В отдельных случаях, при выраженном контактном пеленочном дерматите могут быть назначены кортикостериодные средства со слабой активностью. Их используют кратким курсом.
При использовании медикаментозных средств нужно учитывать:
- можно пользоваться только препаратами, назначенными врачом;
- нельзя использовать одновременно кремы и мази с различными составами;
- средства наружного применения имеют накопительный эффект;
- обращение к средствам народной медицины возможно только после согласования с лечащим врачом;
- самолечение может быть опасным для здоровья ребенка.
Для обработки кожи ребенку будут полезны отвары, приготовленные на основе ромашки, череды, шалфея, петрушки. Они обладают противовоспалительным, антисептическим, противозудным, обеззараживающим и обезболивающим действием.
Симптомы
В зависимости от раздражителя, который спровоцировал появления кожной аллергии, выделяют несколько видов сыпи. Возможные экзантемы (общее название сыпей) на кожных покровах ребенка делятся на такие виды:
- пустулы — полостной элемент кожной сыпи, заполненный гноем;
- бляшки — патологические элементы с четкими краями;
- пятна (макулы) — локальное изменение цвета кожного покрова;
- везикулы — водянистые образования;
- пузыри — крупные водянистые образования, достигающие в диаметре более 0,5 см.
Если у малыша развилась пищевая аллергия, то высыпания прежде всего обнаруживаются на щеках или в периоральной области. Если ребенок столкнулся с контактной аллергией, то сыпь на кожных покровах появится там, где произошло непосредственное соприкосновение с аллергеном. Если в качестве аллергена выступают лекарственные средства, то проявления аллергии на коже будут локализованы прежде всего в области лимфатических узлов.
Кожную аллергию делят на 3 основных заболевания со своими симптомами:
- Крапивница. Для такой патологии характерно появление мелкой красной сыпи, которая сильно зудит и хорошо заметна на коже. Она не проходит на протяжении 3-24 часов. Затем сыпь исчезает и через время появляется снова на новых участках тела. Наряду с сыпью у 40% пациентов с крапивницей также появляются отеки в области лица, рук и ног. Особенно опасно, когда отечность распространяется на язык и глотку.
- Атопический дерматит (атопическая экзема). Распространенная патология, проявляющаяся преимущественно зудом, высыпаниями. Они чаще всего локализованы на лице, в области локтевых и коленных суставов. У малышей, в семейном анамнезе которых имеется склонность к аллергии, при проявлениях атопии возможно появление зудящей красной сыпи. Также могут появляться мелкие пузырьки, наполненные жидкостью, которые лопаются с образованием мокнущих участков.
- Контактный дерматит. Под воздействием раздражителя или аллергена на кожных покровах развиваются воспалительные процессы. При такой форме дерматита появляются везикулы, кожа краснеет, становится сухой, шелушится. Появляются трещины, границы которых распространяются за пределы области непосредственного контакта с раздражающим веществом.
Аллергия на коже у ребенка может развиваться спустя сутки или двое после непосредственного контакта с веществом. Проявления аллергии могут давать о себе знать на протяжении 2-4 недель. Иногда симптоматика полностью не проходит даже после получения должной терапии.
В зависимости от характера аллергена реакция организма может быть сезонной или круглогодичной. Последнюю провоцируют аллергены, постоянно присутствующие в среде обитания ребенка: домашняя пыль, плесневые грибки, обитающие в ванных комнатах, лекарства, бытовая химия и подобные им. Периоды обострения сезонной аллергии достаточно легко определяются, поскольку связаны с временем года и жизнедеятельностью растений.
Важно! Довольно часто встречается аллергическая реакция немедленного типа, которая подразумевает появление высыпаний на покровах в считанные секунды после контакта с раздражителем.
Классификация
По типу скарлатину разделяют на:
- типичную – болезнь протекает классически, с проявлением всех симптомов;
- атипичную – может проходить без характерных симптомов.
Типичная форма
Разделяют по тяжести и течению болезни. Она может протекать в легкой, среднетяжелой и тяжелой формах (токсической, септической и токсико-септической). По течению заболевания различают скарлатину:
- без аллергии и осложнений;
- с аллергическими волнами;
- с осложнениями (синовит, нефрит, лимфаденит, септикопиемия, гнойные образования);
- абортивную.
Атипичные формы
Стертое течение проходит в легкой форме и без последствий, такая форма свойственна больше взрослым. Сыпь быстро проходит, наблюдается легкое недомогание, покраснение горла, температура слегка повышена, тошнота.
Атипичные формы с аггравированной симптоматикой: гипертоксическая и геморрагическая скарлатина.
Экстрабуккальная форма протекает без общих симптомов. У больного наблюдается сыпь в месте, где проникла инфекция, и слабость.
Токсико-септическая развивается преимущественно у взрослых, сопровождается быстрым развитием сосудистой недостаточности, возникают осложнения в виде поражения суставов, сердца, отита, ангины.
Лечение заболевания
Приступая к терапии этого заболевания, следует помнить, что избавиться навсегда от него не получится. При правильном определении симптомов и лечения нейродермита возможно достижение впечатляющих результатов.
Основные способы терапии:
- диета;
- соблюдение режима дня;
- антигистаминные лекарства;
- витамины и ферментные препараты (при нарушении работы ЖКТ);
- физиотерапия.
Один из методов лечения — гормонотерапия. Прием гормональных средств показан при частых рецидивах. Однако такие медикаменты имеют множество противопоказаний. Мази с содержанием гормонов нельзя наносить на чувствительные участки кожи. Ограничено время применения таких препаратов (не более 5 дней).
Специалисты клиники «ПсорМак» в Москве работают по авторской методике. Врачи назначают мази собственного изготовления с учетом формы заболевания, что обеспечивает эффективность терапии. Методика полностью исключает небезопасное лечение гормонами и ультрафиолетом.
В основе терапии — комплексный подход, предполагающий использование мазей и препаратов на основе лечебных трав, а также иглотерапию. Если к нейродермиту присоединяется грибковая инфекция, врачи назначают антимикотики.
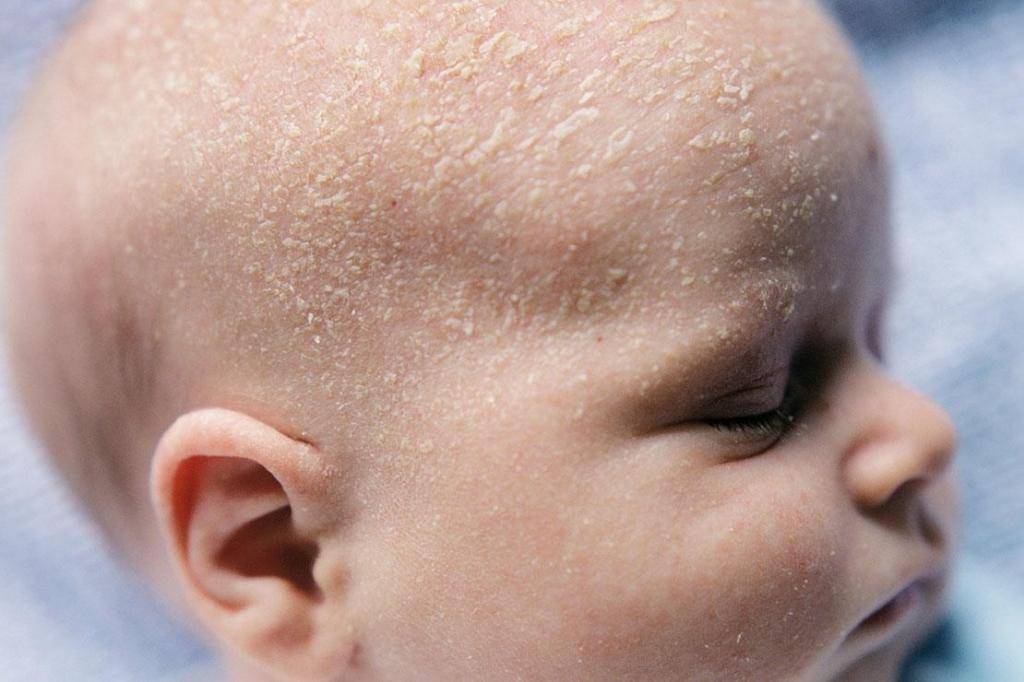
Особенности кожи новорожденных
Тело малыша с момента рождения покрывает сыровидная белесоватая смазка. Это вещество защищает кроху от различных повреждений, ведь ему приходится очень непросто при прохождении по родовым путям. Больше всего смазки накапливается на ушках, личике малыша и в подмышечных впадинах. Состав смазки очевиден: это клетки эпителия, жиров и промежуточные продукты обмена углеводов. После рождения тельце ребенка аккуратно обмывают в теплой воде.
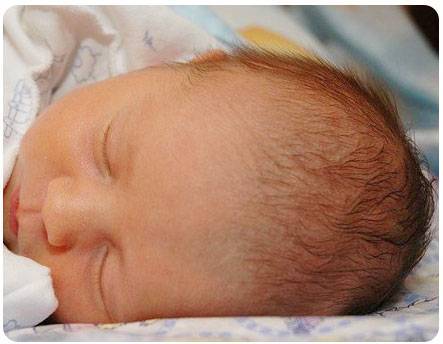
Кожа у новорожденных малышей, как правило, очень красная. Простая эритема или физиологический катар — реактивная краснота кожи после удаления первородной смазки, первого купания. Эритема усиливается на 2-е сутки, исчезает к концу 1-й недели жизни.
Очень часто нежная кожа малютки покрывается лануго, младенческим пухом.
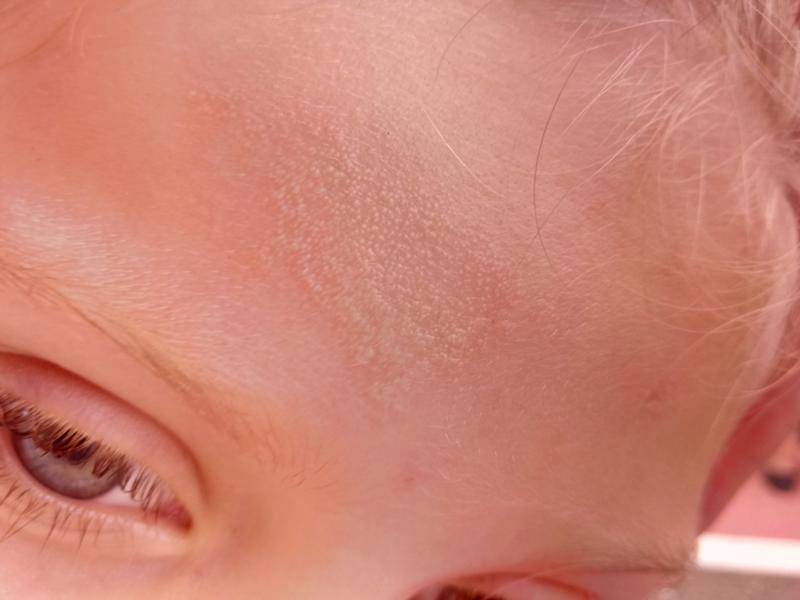
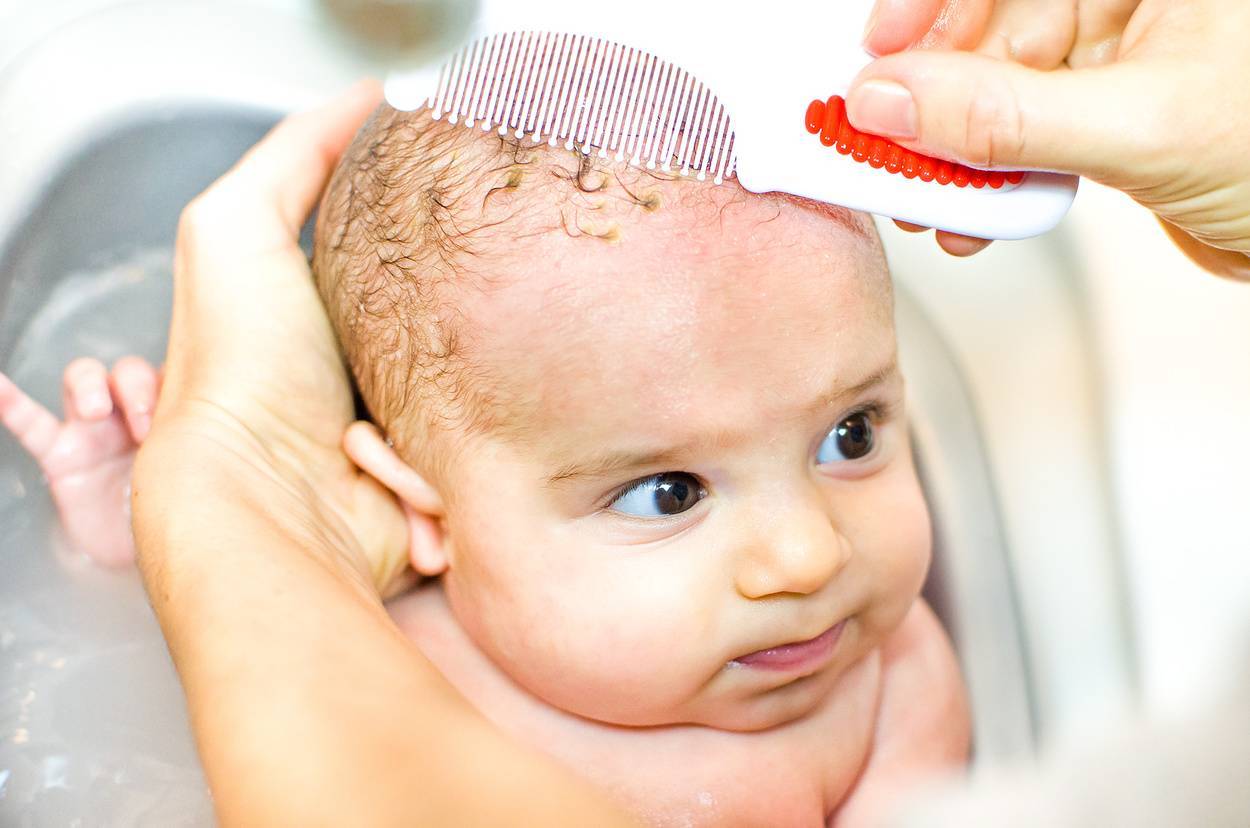
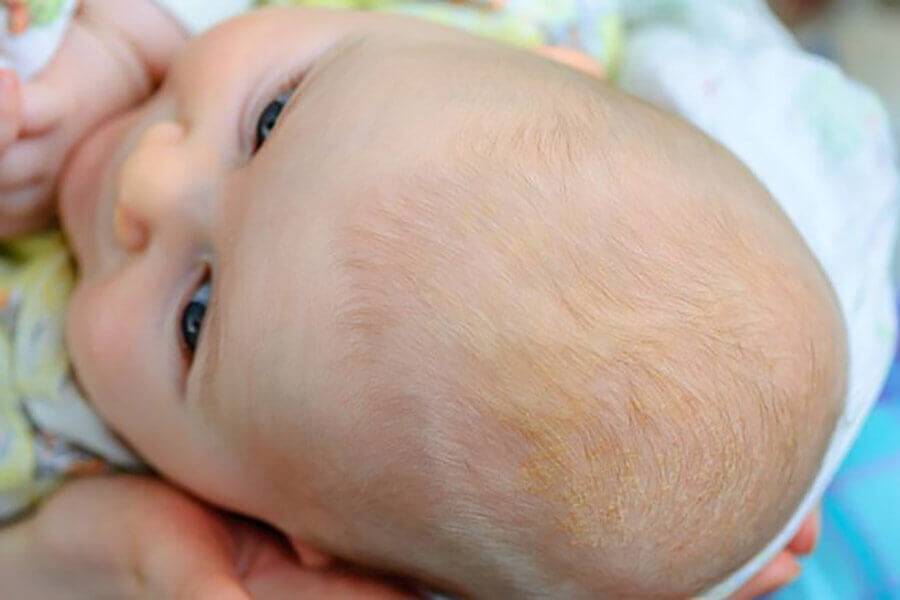
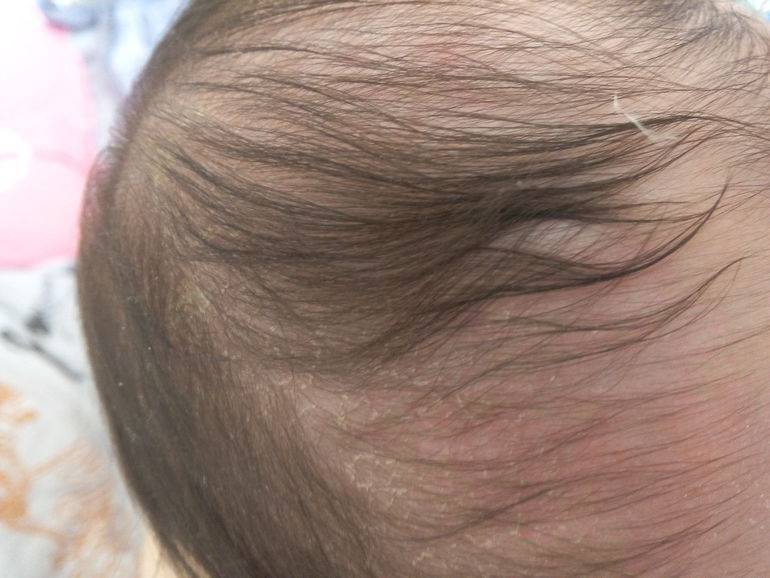
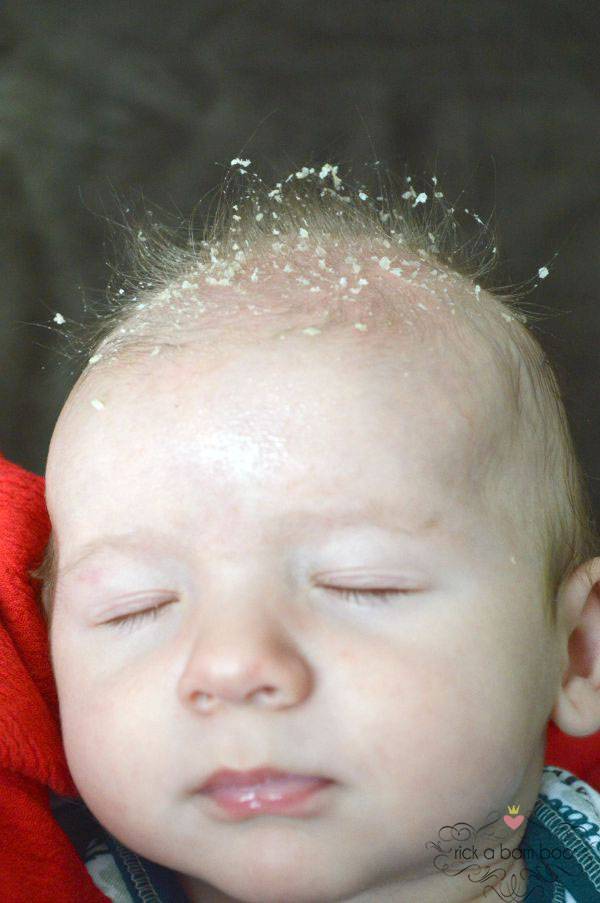
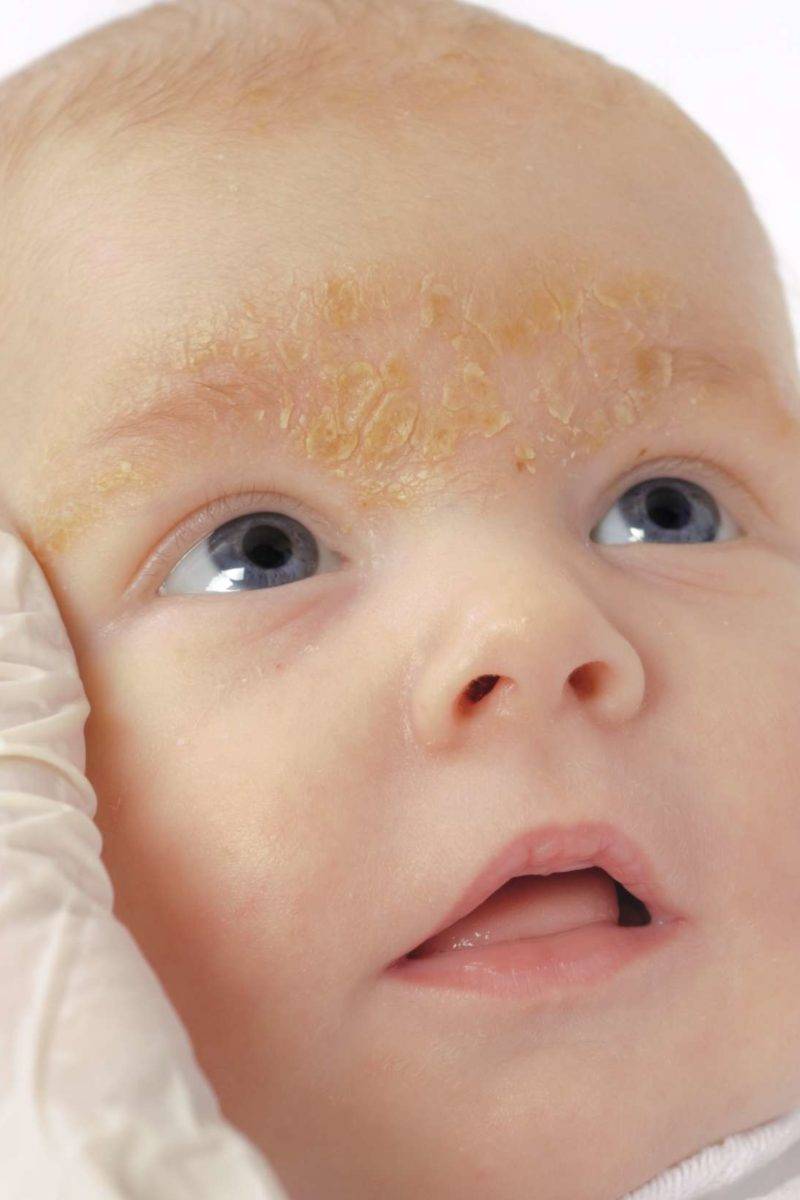
Однако, уже через 2-3 дня кожа начинает шелушиться, и кроха страдает от ее повышенной сухости. Как правило, кожа младенца начинает шелушиться на стопах и кистях, но чем старше становится новорожденный, тем ровнее и мягче становятся его покровы.
Группы риска
Бывает нейродермит у детей и у взрослых. Обычно первые признаки дерматита возникают у малышей в возрасте от 6 месяцев до 7 лет. Болезнь протекает как пищевая аллергия. С наступлением полового созревания у 60-80% детей нейродермит самостоятельно устраняется, однако кожа по-прежнему остается очень чувствительной.
Нейродермит передается по наследству и носит семейный характер. Если ваши близкие родственники страдают аллергией, то у вас высокий риск появления болезни.
В группе риска находятся люди с патологиями нервной системы и гормональными нарушениями. В этом случае для того, чтобы спровоцировать болезнь, человеку достаточно испытать серьезный стресс.
Согласно статистике, городские жители из-за плохой экологии наиболее подвержены этому дерматологическому недугу, чем те, кто постоянно проживает в сельской местности.
Диагностика
Определение наличия у ребенка пеленочного дерматита обычно не вызывает затруднений. При диагностике руководствуются данными осмотра ребенка, выясняют частоту мочеиспускания и дефекации, тип используемых подгузников, особенности гигиенического ухода, частоту смены памперсов
Обращают внимание на тип и локализацию высыпаний.
Для того, чтобы определить возможные причины заболевания и исключить грибковый характер высыпаний, назначают анализ мочи, копрограмму, исследование на грибки Кандида.
При проведении диагностики следует исключить другие заболевания с аналогичными симптомами. Это себорейный дерматит, псориаз, импетиго, ягодичная гранулема новорожденнных.