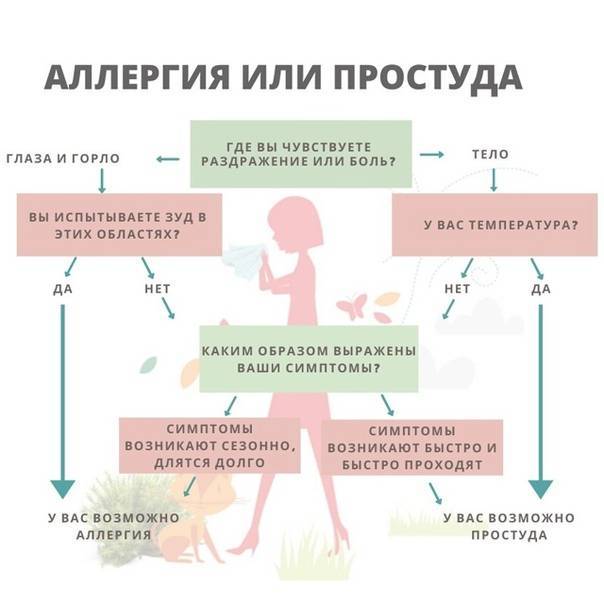
Что делать при затяжном кашле у ребенка
Если затяжной сухой или влажный кашель у ребенка наблюдается в процессе терапии дыхательной системы после перенесенного респираторного заболевания, важно следовать определенным рекомендациям, чтобы успешно его вылечить
- Почаще гуляйте с ребенком, отдавая предпочтение неспешным прогулкам по парку или по лесу и избегая слишком подвижных игр.
- Давайте малышу много жидкости средней температуры. Если ему не нравится вода, то предложите вместо нее соки, компоты, кисели, чай с медом и лимоном, молоко с медом и другие известные народные средства.
- Следите за тем, чтобы во время лечения влажного затяжного кашля у ребенка воздух в квартире не был сухим: нужно почаще делать влажную уборку и (или) включать увлажнитель воздуха.
- Устраивайте долгие купания в теплой ванне — это помогает в борьбе как с сухим, так и с влажным (или как его еще называют «мокрым») кашлем.
- Подберите действенный сироп от кашля, который можно принимать на протяжении всего процесса выздоровления.
Так как все химические средства от затяжного кашля у детей, в том числе и антибиотики, нельзя принимать дольше 10 дней из-за риска возникновения побочных явлений, вы можете использовать сиропы растительного происхождения. К таким относится сироп от кашля Доктор МОМ, который имеет в составе 10 лекарственных трав и не содержит спирта. Он подходит детям с 3 лет
Сироп от кашля Доктор МОМ можно принимать до трех недель подряд, и, что немаловажно, его приятный вкус очень нравится детям, так что бегать за ними по квартире с ложкой в руке не придется.Сироп от кашля Доктор МОМ оказывает комплексное действие: муколитическое, бронхолитическое, отхаркивающее и противовоспалительное
Проявление неврологического кашля
Психосоматический кашель у детей и взрослых появляется при расстройстве психической деятельности. Непосредственной причиной симптома становится раздражение «кашлевого центра» — участка мозговой коры, отвечающего за процесс кашля. Но если в норме этот механизм предназначен для очищения дыхательных путей от чужеродных веществ, посторонних тел, патогенных организмов, то кашель на нервной почве у детей и взрослых проявляется без этих причин. Симптомов респираторного заболевания при этом нет.
Характерны симптомы психогенного кашля у взрослых и детей:
- Специфический звонкий звук и приступообразный характер. Кашель на нервной почве сравнивают с криком гуся или собачьим лаем.
- Неврологический кашель сухой, ведь в дыхательных путях нет воспаления, не образуется мокрота.
- Обостряется в стрессовых ситуациях, когда в психической деятельности преобладают процессы возбуждения. Так кашель у ребенка на нервной почве начинается из-за серьезных учебных нагрузок, в ожидании экзаменов, а нервный кашель у взрослых — из-за проблем на работе, ссор.
- При этом без переживаний психогенные проявления отступают, не проявляются симптомы нервного кашля у детей и взрослых в спокойной обстановке, во сне.
- Отсутствуют другие признаки респираторных заболеваний: воспаление слизистых оболочек, заложенность носа, повышение температуры. Нервный кашель не имеет соматической причины.
Понять, что кашель от нервов достаточно тяжело
Дети хуже переносят бронхит!
Мокрота при этом заболевании скапливается довольно глубоко. Избавиться от нее организм может только за счет деятельности дыхательной мускулатуры, которая у дошкольников развита плохо. Даже сильный кашель у малышей может быть неэффективным, вне зависимости от его длительности. В связи с этим дети страдают больше и дольше, чем взрослые.
Причины заболевания:
- стрептококк, пневмококк и другие бактерии (мокрота бывает гнойной);
- грипп, а также другие вирусы (мокрота имеет желтоватый оттенок либо прозрачна);
- грибковые инфекции;
- контакт с токсинами и/или аллергенами.
Первые две причины – наиболее частые для детей, а среди них самый опасный фактор развития бронхита – грипп.
Родителям следует знать, что ребенок может заболеть бронхитом, даже если:
- раньше у него не было этого заболевания;
- вы не допускаете переохлаждения ребенка.
Некоторые считают, что носовое воспаление тоже способно «пойти вниз». Однако воспалительные процессы в носу либо гортани протекают локально и не перемещаются.
Причины кашля. Заболевания, вызывающие кашель.
Причиной кашля могут быть:
- ОРЗ (грипп, ОРВИ);
- заболевания верхних дыхательных путей (хронический ринит, хронический синусит, фарингит) – в этом случае откашливаемая слизь попадает в дыхательные пути из носоглотки;
- ларингит;
- острый или хронический трахеит;
- острый или хронический бронхит;
- пневмония (воспаление легких);
- плеврит;
- бронхиальная астма;
- опухолевые процессы (в том числе рак легкого);
- туберкулез;
- сердечная недостаточность;
- аскаридиоз (поражение глистами аскаридами);
- курение;
- вдыхание загрязненного воздуха (кашель присущ представителям некоторых профессий – шахтерам, столярам, плотникам);
- приём некоторых лекарств, применяющихся при лечении болезней сердца и гипертонии.
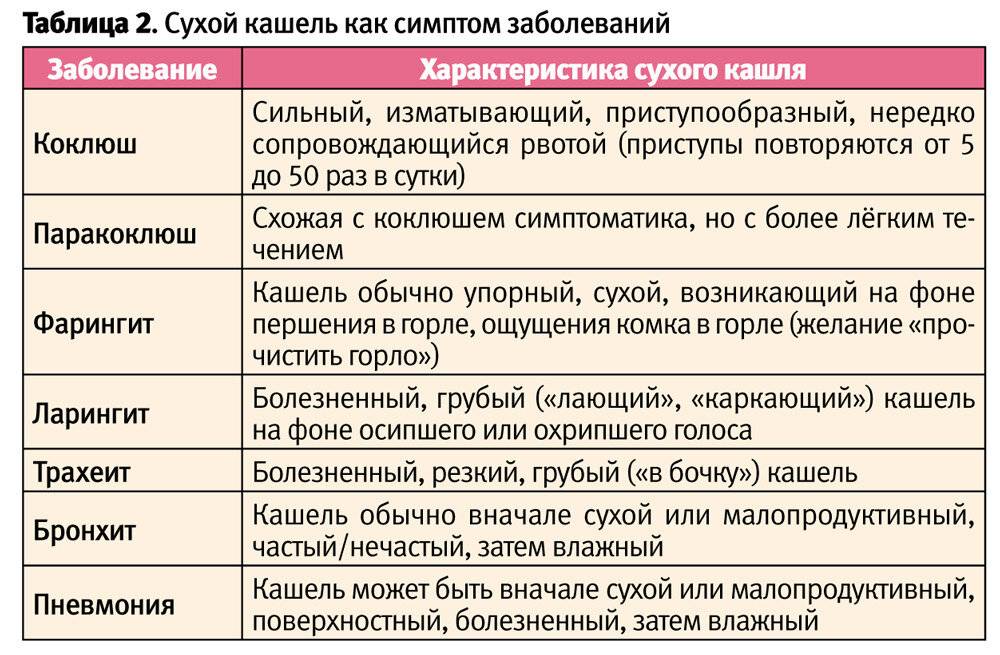
Симптомы сухого кашля у детей при различных заболеваниях дыхательных путей
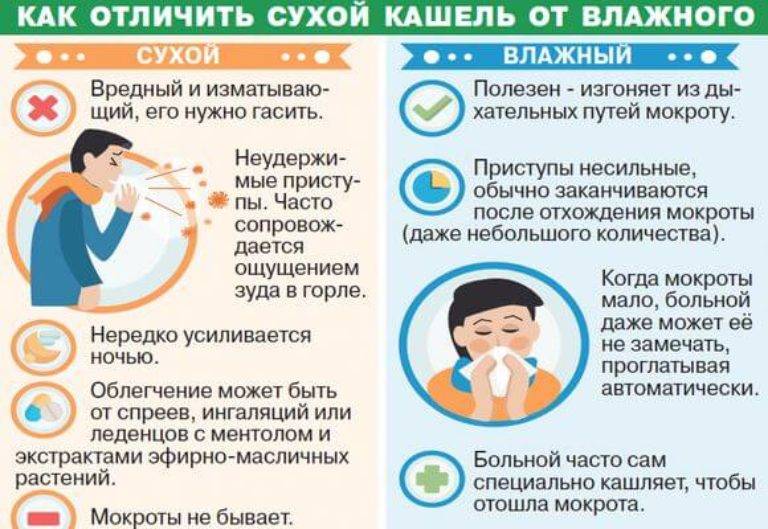
Сухой детский кашель сигнализирует о том, что дыхательные пути не освобождаются от мокроты, а значит, происходит ее застой, который может привести к бронхиту или пневмонии. Распознать его легко: першение в горле, невозможность откашляться, приступы сухого кашля у ребенка, которые повторяются снова и снова. Такой кашель усиливается в теплой комнате и непосредственно после того, как малыш ложится спать.
ОРЗ и ОРВИ
При ОРЗ, ОРВИ сухой непродуктивный кашель причиняет ребенку много страданий. Может повышаться температура до высоких значений, и тогда родителям приходится вызывать неотложную помощь, чтобы нормализовать состояние малыша. Сухой кашель раздражает слизистую глотки, от него повышается давление.
- ломотой в теле;
- головными болями;
- расстройством стула;
- насморком;
- осиплостью голоса;
- увеличением глоточных миндалин;
- заложенностью носа;
- повышением температуры;
- увеличением аденоидов;
- ознобом, признаками лихорадки;
- потерей аппетита;
- покраснением горла, появлением белого налета на языке.
Чем младше ребенок, тем сложнее он переносит вирусные инфекции наподобие ОРВИ и ОРЗ, которые без лечения могут осложняться болезнями верхних дыхательных путей, протекающими, как правило, хронически, с частыми обострениями и упорным кашлем. Вылечить его бывает довольно сложно. Каждый родитель стремится помочь своему ребенку, приобретая средства от сухого кашля у детей, но с медикаментами лучше не шутить. Назначать их должен только врач.
Бронхиты и трахеиты
Трахеит и бронхит — распространенные осложнения ОРЗ, гриппа, ОРВИ и других вирусных инфекций. Иногда заболевания протекают самостоятельно, но это случается редко. При трахеите инфекционные возбудители вызывают воспаление трахеи — трубочки, соединяющей бронхи и гортань. Кашель при этом заболевании сухой, мучительный, усиливается ночью и утром. Температура остается в пределах нормы, могут возникать боли за грудиной.При бронхите кашель сухой обычно первые дни болезни, а потом он становится влажным, и мокрота начинает активно отходить. Дополнительно у ребенка наблюдаются насморк, першение в горле, головные боли, слабость, повышенная утомляемость.
Ларингит и фарингит
При ларингите (воспаление слизистой гортани) кашель у ребенка сухой, приступообразный и мучительный, мокрота плохо отделяется из-за ее повышенной вязкости. При этом может развиться саднение в горле, нередко появляется головная боль. При обострении ларингита температура тела часто повышается, миндалины могут быть отечными и красными, как и голосовые связки.Фарингит (воспаление глотки) протекает с сухим кашлем, покраснением задней стенки глотки, повышением температуры и чувством першения в горле. Мокрота в большинстве случаев не выделяется, если только заболевание не протекает на фоне других инфекций.
Симптомы острого трахеита
Острый трахеит проявляется прежде всего приступами кашля – сухого, болезненного, достаточно грубого и навязчивого. Он усиливается ночью и утром, что связано со скоплением в дыхательных путях мокроты. Приступ кашля при трахеите могут спровоцировать и другие факторы: смех, крик, глубокие вдохи, контрастная температура воздуха, резкие ароматы и дым.В первые дни мокрота почти не образуется либо остается такой вязкой, что отходит с большим трудом. Поэтому в начале заболевания кашель сухой, надсадный, не приносящий облегчения. По мере развития трахеита и при вовлечении в воспалительный процесс бронхов выделение мокроты увеличивается, она разжижается. При этом кашель становится влажным, более продуктивным и не таким изматывающим, его приступы повторяются реже. Самочувствие пациента существенно улучшается.
Помимо кашля, нередко наблюдаются и другие симптомы при остром трахеите:
- боль, чувство саднения и жжения за грудиной, особенно сильно выраженные после очередного приступа кашля;
- изменение частоты и глубины дыхания;
- повышенная температура тела (обычно до 38°С), что характерно в основном для инфекционного и осложненного трахеита;
- головные боли;
- общая слабость, быстрая утомляемость, разбитость и другие признаки общей интоксикации.
Важно знать!
Воспалительный процесс при трахеите нередко распространяется на соседние участки дыхательной системы, ведь между ними нет четкой границы, слизистая оболочка плавно переходит из одного отдела респираторного тракта в другой. Стекание мокроты или ее заброс вверх при кашле способствуют раздражению тканей и распространению возбудителя.При вовлечении в воспаление бронхов развивается трахеобронхит. Это сопровождается ухудшением состояния пациента: у него повышается температура тела, учащаются приступы кашля, боль в грудной клетке становится сильнее, может появиться одышка.Если же трахеиту сопутствует ларингит, нужно быть готовым к осиплости или даже временной потере голоса. А при сопровождающем отеке подскладочного пространства гортани (оно находится примерно под голосовыми связками) может развиться острая дыхательная недостаточность с затруднением вдоха и чувством страха.
Бронхообструктивный синдром
Другой причиной появления приступов кашля является бронхообструктивный синдром. Это сопровождается удлинением выдоха, появлением свистящего шумного дыхания, приступов сильного удушья. Кашель чаще всего является непродуктивным, надсадным.
Бронхообструктивный синдром развивается вследствие развития вирусных респираторных инфекций. Также причиной развития является контакт с аллергеном, это один из признаков бронхиальной астмы.
Чтобы поставить диагноз бронхообструктивный синдром, врачами назначается рентгенография органов грудной клетки, спирометрия. Чтобы исключить аллергическое происхождение заболевания, назначается консультация аллерголога. Эффективным методом лечения является ингаляционная терапия.
Признаки депрессии у подростков
- Нарушения сна
- Расстройства пищевого поведения
- Потеря интереса к увлечениям
- Внезапная грусть или раздражительность
- Недовольство собой
- Потеря социальных связей
- Трудности с концентрацией
- Насильственные действия
- Суицидальные мысли
- Бегство из дома
Согласно официальным исследованиям Всемирной организации здравоохранения, в мире около 350 млн человек страдает от депрессии. Особенно часто ей подвержены дети и подростки с 10 до 19 лет.
Большинство экспертов озабочены этим вопросом, потому что депрессия — это одна из главных причин инвалидности у подростков обоих полов и третья по частоте причина суицидов.
Национальная Ассоциация школьных психологов в США и престижная клиника Майо выявили наиболее распространенные тревожные сигналы, которые нужно вовремя обнаружить, чтобы избежать серьезных последствий.
Основные признаки депрессия у подростка:
1. Нарушения сна
Если подросток страдает от бессонницы или, наоборот, спит почти все время, это признак того, что что-то идет не так.
Нарушения сна — это явный признак депрессии, также он может негативно влиять на нашу ежедневную жизнь.
2. Расстройства пищевого поведения
Все пищевые расстройства сопровождаются серьезными последствиями, вплоть до депрессии.
Если ребенок ест слишком много или слишком мало, это признак эмоциональных или психологических проблем, которые могут вызвать тяжелые заболевания, такие как анорексия или булимия.
3. Потеря интереса к увлечениям
В определенном возрасте привычные способы проводить время и развлекаться меняются. Странно, если подросток теряет интерес ко всему, чем он раньше занимался с энтузиазмом. Он вдруг перестает делать то, что ему нравится, и предпочитает запираться в своей комнате.
4. Внезапная грусть или раздражительность
В жизни случаются ситуации, которые могут вызывать у подростков слезы или гнев. Часто это происходит внезапно, когда вам кажется, что все хорошо.
В случае депрессии эти две эмоции становятся довлеющими и усугубляются, когда кто-то пытается поднять подростку настроение.
5. Недовольство собой
В разные моменты жизни и по разным причинам подростки могут страдать из-за низкой самооценки и постоянного недовольства собой.
Проблема возникает, когда они перестают это контролировать. Негативные комментарии учащаются и недовольство собой становится хроническим и деструктивным.
Этот сигнал депрессии требует немедленного внимания. Он может привести к более серьезным проблемам, как физическим, так и эмоциональным.
6. Потеря социальных связей
Депрессия у подростков часто приводит к разрыву со старыми друзьями.
Этот симптом очень характерен для депрессивных подростков. Как правило, они практически не общаются с друзьями, отдаляются от них и предпочитают проводить время в одиночестве.
7. Трудности с концентрацией
Так как депрессия у подростков обычно сопровождается стрессом и бессонницей, они страдают от проблем с концентрацией
Они не могут сфокусировать свое внимание, принимать решения и постоянно все забывают
Конечно, все это отрицательно сказывается на школьной успеваемости.
8. Насильственные действия
Когда ребенок начинает прибегать к насилию и издеваться над кем-то в школе, это говорит о депрессии, которую он маскирует таким способом.
Сюда же относятся беспорядочные сексуальные связи и употребление алкоголя и наркотиков.
9. Суицидальные мысли
Депрессия у подростков в самых тяжелых формах может привести к суициду. Это явный признак того, что психологическое равновесие подростка нарушено.
Большая часть этих мыслей связана с желанием умереть или отсутствием причины продолжать жить. Об этом свидетельствуют, например, фразы «Я хочу умереть» или «Моя жизнь не имеет смысла».
В более тяжелых и неконтролируемых случаях подросток может совершить попытку суицида или нанести себе физические увечья.
10. Бегство из дома
Это очень распространено, если подросток страдает от проблем в семье, не чувствует себя ее полноценной частью или находится в плохих отношениях с кем-то из членов семьи.
Обратите на это пристальное внимание, потому что, убежав из дома, ребенок может встать на «кривую дорожку» и прислушаться к советам плохих людей.опубликовано econet.ru
https://youtube.com/watch?v=TercvovKbmg
P.S. И помните, всего лишь изменяя свое сознание — мы вместе изменяем мир! econet
Лечение острого трахеита
Лечить острый трахеит необходимо под контролем специалиста. В некоторых случаях требуется дополнительное обследование для уточнения причины и характера заболевания.
Основными задачами являются:
воздействие на причину заболевания. Сюда включают купирование аллергической реакции, ликвидацию инфекции, удаление инородного тела, избегание действия провоцирующих факторов;
облегчение откашливания, перевод сухого кашля во влажный;
уменьшение выраженности воспаления;
устранение фоновых и отягчающих течение трахеита состояний: недостатка витаминов, истощения, ослабленного иммунитета;
уменьшение выраженности интоксикации и (при необходимости) снижение температуры тела
Важно помнить, что лихорадка является естественным механизмом борьбы с инфекцией. Поэтому не стоит злоупотреблять жаропонижающими средствами
Они могут улучшить самочувствие, но не влияют на течение болезни.
Неосложненные формы трахеита допустимо лечить в амбулаторных условиях. А вот тяжелые случаи заболевания могут потребовать госпитализации
Особое внимание уделяется лечению ослабленных и пожилых пациентов, особенно если они по состоянию здоровья не способны к самостоятельному передвижению, ведь трахеит у них достаточно легко переходит в трахеобронхит и даже пневмонию.Лечение проводится комплексно, с использованием лекарственных препаратов и немедикаментозных методов. Не стоит прерывать терапию после улучшения состояния, необходимо соблюдать рекомендованные врачом сроки приема лекарств
Как протекает заболевание?
Механизм развития такой инфекции включает несколько этапов:
- попадание возбудителя в верхние дыхательные пути (на слизистые оболочки), откуда при слабом иммунном ответе они поступают в легкие;
- проникновение в альвеолы легких и далее – через их стенки (без специфических изменений);
- попадание в лимфоузлы и лимфопути с дальнейшим размножением (здесь инфекция может принять латентную форму и сохраняться без внешних явлений);
- циркулирование микробактерий по кровеносным путям без размножения (примерно 2 недели);
- расхождение инфекции по тканям и органам, проявление первичного заболевания либо латентной инфекции;
- формирование иммунитета – образование гранулемы вокруг микробактерии;
- инфицирование (если процесс не прогрессирует, гранулема покрывается соединительной тканью или рассасывается, микробактерия внутри нее переходит в L-форму);
- заболевание – переход L-форм в палочки.
Почему появляется кашель?
1. Самой частой причиной развития приступов кашля является воспалительный процесс вирусной или инфекционной этиологии.
Кашель может развиваться в органах верхней или нижней дыхательной системы либо затрагивать всю дыхательную систему. В зависимости от локализации определяется тип этого симптома. Он может быть сухим или влажным. Также разновидность кашля определяется типом возбудителя.
Кашель будет сухой, если развивается:
- парагрипп;
- респираторно-синтициальная инфекция;
- коклюш;
- цитомегаловирусная инфекция.
При данных заболеваниях происходит нарушение выработки бронхиального секрета. Появляется кашель сухого характера. Он обычно интенсивный, надсадный, мучительный. Если развивается аденовирусная инфекция, это сопровождается отечностью слизистой оболочки, ее поверхность становится рыхлой. Это становится причиной увеличения количества мокроты и слизистого содержимого. В данном случае кашель является влажным, продуктивным, отделяется большое количество мокроты.
При развитии риносинусита, синусита, аденоидита появляется кашель затяжного характера. Причиной является постназальный синдром, то есть слизь из носоглотки стекает по задней стенке гортани. В такой ситуации в ночное время кашель является влажным. В утреннее время после пробуждения ребенка кашель также влажный, но при этом еще и отходит мокрота. Во время осмотра пациента доктор отмечает стекание слизи по задней стенке глотки в дыхательные пути. Это раздражает кашлевые рецепторы.
Если развивается бронхит или пневмония, при правильно назначенном лечении сухой кашель становится продуктивным, влажным, мокрота начинает отделяться из нижних дыхательных путей
В таких случаях очень важным является осторожное назначение препаратов от кашля либо для разжижения мокроты. Только врач может определять, нужен ли в конкретном случае противокашлевый препарат для подавления рефлекса либо муколитик для уменьшения вязкости слизи и более быстрого ее отхождения
Ингаляционная терапия также должна назначаться только доктором. Не в каждом случае с помощью ингаляций можно уменьшить проявления симптоматики и облегчить течение болезни. В некоторых случаях после проведения ингаляционной терапии ухудшается состояние ребенка.
Лечение
Химиотерапия, антибиотики
Применяются бактерицидные и бактериостатические препараты, которые позволяют достичь полного восстановления
При этом важно правильное сочетание препаратов с учетом устойчивости некоторых бактерий к терапии данного вида. Сначала лечение направлено на подавление роста бактерий и исключение их устойчивости к медикаментам
Затем устраняется остаточная инфекция в клетках. Длительность терапии – 6-12 месяцев.
Хирургия
В качестве радикальной методики практикуется резекция легких. Операция проводится при стенозах бронхов, фиброзно-кавернозном поражении, эмпиеме плевры, абсцессах в легких, туберкулемах, склонных к прогрессированию и др. Кроме этого, применяют декортикацию, то есть удаление фиброзных слоев, и кавернотомию – очищение вскрытой каверны.
DOTS
Система терапии, состоящая из нескольких уровней: бактериоскопическое исследование, химиотерапия, противотуберкулезное лечение.
- Н.М. Корецкая. Туберкулез у детей и подростков в современных условиях // Сибирское медицинское обозрение, 2010.
- А.В. Мордык, Е.А. Цыганкова, Л.В. Пузырёва, А.А. Турица. Туберкулез у детей Российской Федерации на современном этапе // Педиатрическая фармакология, 2014, т.11, №3, с.27-30.
- В.Н. Кривохиж. Современные методы раннего выявления туберкулеза среди детей и подростков // Здоровье – основа человеческого потенциала: проблемы и пути решения, 2013, с.570-585.
Диагностика
Диагностикой и лечением эпилепсии занимаются неврологи. Некоторые из них специально расширяют свою квалификацию именно в этом направлении, что позволяет им действовать еще более эффективно.
Обследование больного с подозрением на эпилепсию включает в себя следующие методики:
сбор жалоб и анамнеза: врач подробно расспрашивает пациента о беспокоящих его симптомах, выясняет время и обстоятельства их возникновения; характерным признаком эпилепсии является появление приступов на фоне резких звуков, яркого или мигающего света и т.п.; особое внимание уделяется наследственности, перенесенным травмам и заболеваниям, образу жизни пациента и его вредным привычкам;
неврологический осмотр: врач оценивает мышечную силу, кожную чувствительность, выраженность и симметричных рефлексов;
ЭЭГ (электроэнцефалография): процедура регистрации электрической активности мозга, позволяющая увидеть характерную активность эпилептогенного очага; при необходимости врач может попытаться спровоцировать перевозбуждение с помощью вспышек света или ритмичных звуков;
МРТ головного мозга: дает возможность выявить патологические участки и образования: опухоли, трещины, очаги ишемии, последствия перенесенного инсульта и т.п.;
ангиография сосудов головы: введение в кровь контрастного вещества с последующей рентгенографией; позволяет увидеть участки сужения сосудов и ухудшения кровотока;
УЗИ головного мозга (Эхо-энцефалограмма): используется у детей первого года жизни, у которых еще не закрылся родничок; визуализирует опухоли и другие объемные образования, скопление жидкости и т.п.;
реоэнцефалография: измерение электрического сопротивления тканей головы, с помощью которого можно диагностировать нарушения кровотока;
общие обследования: общие анализы крови и мочи, биохимия крови, тесты на инфекции, ЭКГ и т.п. для комплексной оценки состояния пациента;
консультации узких специалистов: нейрохирурга, токсиколога, нарколога, психиатра и т.п
(назначается в зависимости от предполагаемой причины приступов).
Список исследований может меняться в зависимости от возраста больного, вида приступов, наличия хронических патологий и других факторов.
Виды истинных кист головного мозга
Существует несколько видов мозговых кистозных полостей:
- Патологические проявления кистозных полостей ретроцеребеллярного пространства возникают из-за поражения толщи мозговой ткани. Повреждение церебральной паренхимы возникают из-за нарушения кровообращения, воспалительных процессов (энцефалиты, менингиты), после оперативных вмешательств. Ретроцеребеллярные полости увеличиваются при повторных инфекциях, кровотечениях;
- Арахноидальные кисты локализуются между оболочками. У детей образование может иметь врожденную этиологию. У взрослых образуется после травм, воспалений. Опасность арахноидальной полости заключается в компрессии мозговой паренхимы, что сопровождается увеличением внутричерепного давления;
- Шишковидная кистозная полость локализуется между полушариями. Повреждение области расположения шишковидной железы сопровождается нарушениями гормонального обмена. Причина нозологии – закупорка протока, эхинококковое повреждение;
- Субарахноидальная внутримозговая киста имеет врожденную этиологию. Клиническая картина образования характеризуется внутричерепной пульсацией, ощущением неустойчивости, мышечными судорогами. Диагностика образования осуществляется с помощью магнитно-резонансной томографии;
- Эпифизарная киста головного мозга сопровождается сонливостью, дезориентацией в пространстве, двоением объектов в глазах. Симптоматика разносторонняя, но преобладают признаки повреждения шишковидной железы. Выявляется аномальная структура с помощью магнитно-резонансной томографии. Если полость крупная, требуется хирургическое вмешательство с целью декомпрессии мозговых структур;
- Киста сосудистого сплетения относится к виду псевдокист. Обнаруживается нейросонографией беременной женщины;
- Лакунарная киста находится в варолиевом мосту, подкорковых структурах. Основной причиной у пожилых людей является атеросклероз артерий мозга;
- Пинеальная кистозная полость является этиологическим фактором расстройства обменных процессов, двигательной активности. Патология становится причиной энцефалита и гидроцефалии;
- Ликворная ограниченная полость располагается между мозговыми оболочками. Этиологические факторы нозологии – травмы, воспалительные процессы, инсульты. Образование вызывает паралич ног, мышечные судороги, психозы, рвотный рефлекс;
- Порэнцефалическая кистозная полость является результатом перенесенных инфекций. Нозология опасна развитием гидроцефалии, увеличения внутричерепной гипертензии. Некоторые ученые утверждают о наследственной этиологии образования, так как обнаруживается у детей после рождения.
Описанные виды отличаются от псевдообразований на томограммах посредством установки специфического расположения полостей.
Формы заболевания
Вазомоторный ринит бывает двух видов: аллергический и нейровегетативный.
Ринит аллергической формы
В момент их попадания в организм начинается аллергическая реакция, которая бывает специфической и неспецифической. Специфическая реакция имеет три стадии:
- иммунологическую (выработка антител),
- возникновение медиаторов,
- патофизиологическую (воспалительный процесс).
Симптоматика неспецифической реакции обусловлена тесным контактом с аллергеном.
Болезнь может проявляться в сезонной или круглогодичной форме. В первом случае нарушение имеет кратковременный характер и не требует оперативной реакции. Во втором случае пациенту необходимо выявить тип аллергена с помощью анализов. Лечение вазомоторного аллергического ринита предполагает употребление антигистаминных средств.
Ринит нейровегетативной формы
Обычно оно развивается у людей с заболеваниями ВНС либо под влиянием таких внешних факторов:
- агрессивные смолы,
- пыль,
- раздражающие запахи.
Сезонность в данном случае роли не играет. Главный признак — насморк, который появляется в первой половине дня и проходит к вечеру. Симптомы и лечение вазомоторного ринита нейровегетативной формы устанавливают отоларинголог и невролог.
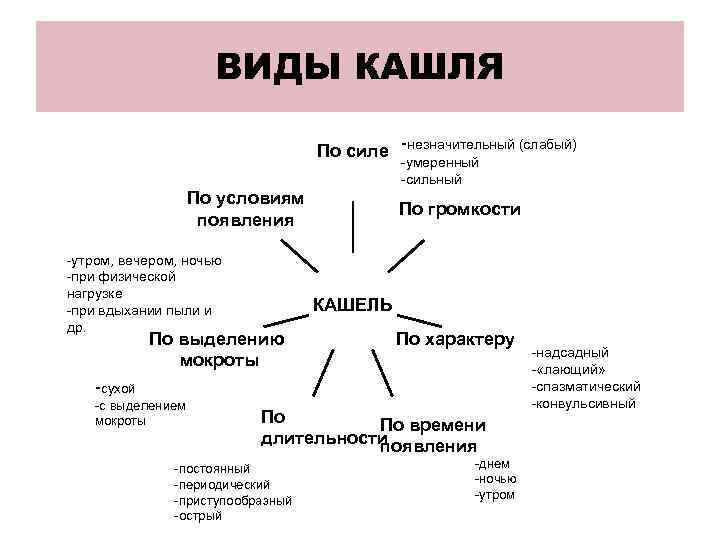
Разновидности кашля
Кашель бывает физиологический и патологический.
1. Физиологический является кратковременным, какие-либо другие симптомы заболеваний отсутствуют, дискомфорта и неудобств нет.
Такой вид кашля абсолютно естественный и не требует лечения! Физиологический кашель нужен для очищения дыхательных путей от слизи и инородных частиц, скапливающихся в дыхательных путях ребенка. Механизм физиологического кашля таков: воздух под большим давлением выходит из дыхательных путей, уводя с собой слизь и инородные тела (пыль, крошки и т.д.). Здоровые дети кашляют до 20 раз в день, а грудные малыши еще чаще.
Признаки физиологического кашля:
- Ребенок активен и кашель не мешает его повседневной деятельности (продолжает играть в активные игры при наличии покашливания )
- Физиологический кашель кратковременный – длится несколько секунд и не повторяется в ближайшее время
- Кашель может повторяться в течении дня но его тембр и продолжительность неизменны
- Отсутствие вялости, температуры, сохранность аппетита (нет общеизвестных симптомов характерных для начала болезни)
2. Если же кашель носит патологический характер, приступы доставляют массу неудобств. Возникают дополнительные неприятные симптомы, в том числе и одышка. Спровоцировать развития кашля у детей могут различные факторы. Прежде чем приступать к лечению, необходимо обязательно установить причину данного симптома, это поможет наиболее грамотно назначить терапию.
Вот одни из самых частых причин патологического кашля:
- инфекционный процесс или аллергическая реакция, при которых раздражается рецепторный аппарат слизистой оболочки дыхательной системы;
- развитие бронхообструктивного синдрома;
- проникновение постороннего предмета в дыхательные пути;
- увеличение регионарных лимфатических узлов, которые сдавливают дыхательные пути;
- болезни органов пищеварительной системы, сердечного аппарата или сосудистой системы, неврологические патологии.
Причины трахеита
Как правило, трахеит имеет инфекционное происхождение, и вызывается вирусами, бактериями или грибами. Возможно развитие трахеита аллергического происхождения. Чаще всего причиной трахеита являются вирусы (ОРВИ).
Респираторная инфекция (ОРВИ) атакует верхние дыхательные пути. Чтобы попасть глубже, ей нужно проделать более длительный путь, а значит, концентрация возбудителей заболевания там оказывается ниже. Но если заболевание развивается бурно, очаг воспаления распространяется все шире. Как говорят, инфекция «спускается» по дыхательным путям. Так трахеит присоединяется к риниту и фарингиту (ринофаринготрахеит) или к ларингиту (ларинготрахеит). Довольно часто трахеит наблюдается при гриппе.
Инфекция может спуститься ниже трахеи – в бронхи. Если воспалительный процесс присутствует и в трахее и в бронхах, то такая разновидность заболевания называется трахеобронхитом.
Различают острый (до 2-х недель) и хронический трахеит. При хроническом трахеите заболевание проявляется в виде периодов обострений, которые сменяются периодами ослабления или временного исчезновения симптомов.
Симптомы появления паразитов у детей
Один из основных симптомов глистов у детей — аппетит. Ребенок ест плохо или наоборот много ест, и при этом остается худым. Такая быстрая потеря веса случается часто. Это связано с тем, что паразиты поедают все полезные и питательные вещества, а потому организм испытывает авитаминоз. Зараженные дети, ведущие малоподвижный образ жизни, скучные, капризные, ведь черви питаются углеводами, придающими энергию, бодрость.
Еще один из симптом – нарушение функции пищеварительного тракта. Детей беспокоят запоры или диарея, развивается зоб, колит. Возникает тошнота, рвота и чувство тяжести в области пупка или печени. В процессе своей деятельности паразиты выделяют токсичные вещества, которые приводят к интоксикации организма. Это грозит появлением нервозности, повышенной возбудимости, головными болями, температура тела может подняться до 37,5°.
Признак наличия паразитов в детском организме — бессонница и скрежет зубами во время ночного отдыха. Из-за хронической усталости дети могут отставать в развитии от сверстников, учащаются заболевания ОРЗ, грипп, ангина, стоматит, гайморит. При заражении паразитами кожа тускнеет, часто возникают аллергические реакции в виде дерматита, экземы, которые трудно поддаются лечению. Может появиться сухой кашель, ринит, бронхиальная астма. Волосы и ногти портятся.
Если у годовалого ребенка есть глисты, их симптомы можно обнаружить только в кале. На стадии размножения паразитов в кале обнаруживаются круглые личинки паразитов или сам червь. Яйца сопровождается зудом кожи вокруг заднего прохода.
Причины неврастении
Развитию заболевания обычно предшествует психотравмирующий фактор. Психическая травма – это чувственное отражение какого-либо события в сознании ребенка, которое действует на него угнетающе, беспокоит его и продолжается довольно длительное время.
Самая распространенная причина развития неврозов в детском и школьном возрасте – это, как ни странно, чересчур «заботливые» родители. Их стремление дать своему чаду то, чего не было у них, гиперопека и постоянный контроль перегружают ребенка не только физически, но и психологически.
Дети с рождения имеют индивидуальный темперамент, возможности и ограничения. Не все родители это понимают. Желая малышу только добра, они нагружают его дополнительными занятиями, часто даже не считаясь с его интересами. День школьника может быть расписан по минутам: после школы – спортивная тренировка, музыкальная или художественная школа, бассейн, английский, репетитор, домашние задания и т. п.
Боясь огорчить родителей и понимая, что стараются они для его блага, малыш пытается все успевать: прилежно учиться, посещать кружки. Однако где-то внутри накапливается усталость и протест. Это классическое развитие неврастении. В какой-то момент чадо срывается, становится раздражительным и агрессивным или, наоборот, плаксивым и заторможенным.
Если в семье несколько детей, то проблемы могут начаться на почве ревности к младшему члену семьи. У подростков это более выражено, им кажется, что родители больше их не любят, они им не нужны, поскольку появился «новый» малыш.
Особенно ситуация усугубляется, когда старшему часто повторяют, что он уже взрослый и на нем лежит особая ответственность, а сам он упустил тот момент, когда вырос. В душе он по-прежнему маленький и все еще нуждается в родительской любви и поддержке. Стремясь соответствовать ожиданиям взрослых, ребенок переживает нервное перенапряжение, ведущее к расстройству.
Триггерами развития неврастении также выступают:
- негативная внутрисемейная обстановка – скандалы, драки, развод родителей;
- социально-бытовые проблемы;
- ошибки воспитания;
- употребление родителями алкоголя или наркотических веществ;
- эмоциональная психологическая травма;
- сильный испуг;
- наследственные заболевания;
- недосыпание;
- сниженный иммунитет;
- частые инфекции дыхательных путей;
- приобретенные физические травмы;
- расстройства пищеварительной системы.
Чаще всего присутствует не одна, а несколько причин. В связи с этим диагностирование и лечение затягивается.