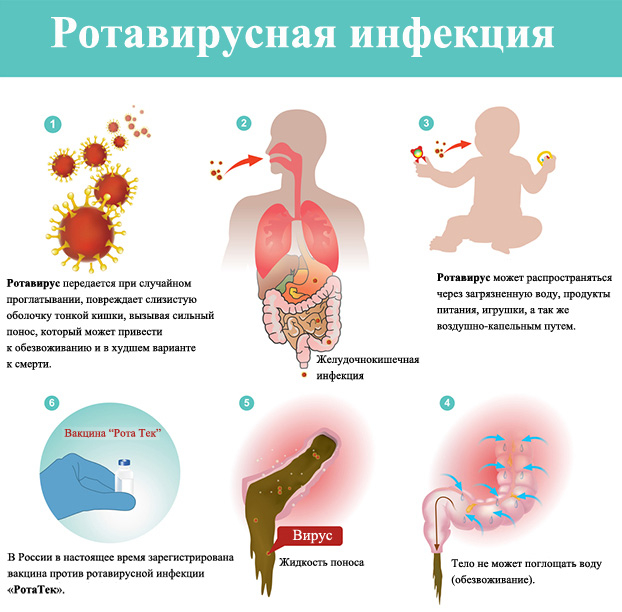
Как происходит заражение
Активизация инфекционного процесса приходится на летне-осенний период, однако вспышки регистрируются и зимой. Эпидемия обусловлена “скученностью” детских коллективов, например, в детском саду, кружках, классах, больницах и стационарах.
Источником инфекции становится вирусоноситель — больной с острой формой ротавирусной инфекции. Опасность заключается в заражении от людей с латентным течением болезни, когда клинические проявления смазанные или отсутствуют (вторичное заражение).
После проникновения в организм патогенные вирионы внедряются в оболочки кишечного тракта, концентрируются в тонком кишечнике, повреждают эпителиальные ворсинки и начинают свое размножение.
Это приводит к поражению здоровых клеток слизистых оболочек, замещению их незрелыми и неоформленными клеточными структурами, которые не в состоянии нормально синтезировать ферменты, обеспечивать пищеварительный процесс. Таким образом, происходит острое пищеварительное расстройство с характерной клинической картиной.
Наибольшая концентрация вирусных частиц отмечается в первые пять суток с момента начала болезни, которые активно выделяются со слюной, каловыми массами. Именно тогда врачи говорят о высоких эпидемиологических рисках, развитии карантина.
Пути передачи
Ротавирусы устойчивы к окружающей среде, различным негативным факторам: замораживанию, обработке хлористыми веществами, ультразвуку. Именно устойчивость обуславливает высокую заразность инфекции и следующие пути инфицирования:
- фекально-оральный (особенно при отсутствии гигиены после опорожнения кишечника);
- пищевой (инфекция проникает в организм с водой и пищей);
- контактно-бытовой (ротавирус сохраняет жизнеспособность на предметах быта, игрушках, одежде и постели).
Существует вертикальный путь передачи инфекции, когда беременная женщина болеет ротавирусом на момент родов. Если плацента при нормальном течении беременности защищает от различных патогенов, то во время родов инфекция легко проникает в организм младенца через носовые ходы, рот, пуповину. Воздушно-капельный путь передачи инфекции практически не встречается.
Инкубационный период
Инкубационный период ротавируса у детей кратковременный, зависит от силы иммунитета и степени заражения. В большинстве случаев от момента заражения до первых клинических проявлений проходит 12-36 часов. В отдельных случаях симптомы возникают лишь на пятые сутки.
Важно выделить инкубационный период после вакцинации против ротавируса. У привитых детей он может незаметно перейти в стадию выздоровления: тогда симптомы ограничиваются легким кишечным расстройством, проходящим самостоятельно
Как выявить заболевание
Прежде чем начать лечение попавшего в организм ротавируса у ребенка, необходимо установить диагноз заболевания. Любое проявление болезни неспецифично, так как симптомы и лечение сходны с другими поражениями кишечника. Часто на практике лишь клиническая симптоматика становится причиной назначения терапии. Однако существуют конкретные методики, позволяющие точно установить диагноз. К ним относятся:
- копрологическое исследование – оценивает характер испражнений;
- посев кала – входит в необходимый минимум обследования, так как позволяет исключить из диагностического поиска бактериальные инфекции;
- анализ кала на антигены к ротавирусу;
- полимеразно-цепная реакция испражнений для выявления РНК вируса – метод дает возможность абсолютно точной верификации возбудителя;
- исследование крови на антитела.
Точные диагностические манипуляции возможны только в серьезных лабораториях с наличием специфических реактивов. В крупных городах такие исследования проводятся всегда, но даже в некоторых областных центрах многие точные методики недоступны. В такой ситуации диагноз основывается на информации о том, как передается ротавирус, эпидемической обстановке и типичной симптоматике.
Восстановление пищеварительной функции
Пережив острый период внедрения ротавируса, приступают к восстановлению микрофлоры кишечника.
Диета при ротавирусном заболевании
При ротавирусе соблюдают диету в течение минимум 2-х недель. Особенность ротавируса заключается в угнетении фермента, расщепляющего молочный сахар. Поэтому исключают из рациона всё молочное, иначе понос будет длительным. Малышам-грудничкам педиатр может назначить специальные смеси без лактозы. Кормят больного часто и маленькими порциями. Меню состоит из каш на воде, вегетарианских супов, печёных яблок, овощных протёртых пюре, подсушенного хлеба. Мясо едят паровое, отварное, нежирное, предпочитая курицу или кролика. Пьют как можно больше воды, чая, компота, отвара шиповника.

Как помочь пищеварению
Нормализуют кишечную микрофлору капсулы с сухими живыми штаммами полезных бифидо- и лактобактерий. Желатиновая капсула предохраняет микроорганизмы от агрессивной среды желудка при проглатывании. Во влажной благоприятной среде кишечника бактерии оживают и колонизируют толстую кишку, восстанавливая микробное сообщество.
Препараты-пробиотики:
- Бифидумбактерин;
- Бифиформ;
- Пробифор;
- Линекс;
- Энтерол;
- Эубикор;
- Аципол;
- Бактисубтил.
Аналоги пробиотиков различаются по видовому составу микробов. Подбирают оптимальный препарат после исследования кала на дисбактериоз. Анализ покажет, каких полезных бактерий не хватает организму.
Методы лечения
Лечение ротавируса у детей ограничивается консервативными методами, предполагает назначение медикаментозных препаратов, особой схемы питания, питьевого режима.
Амбулаторное
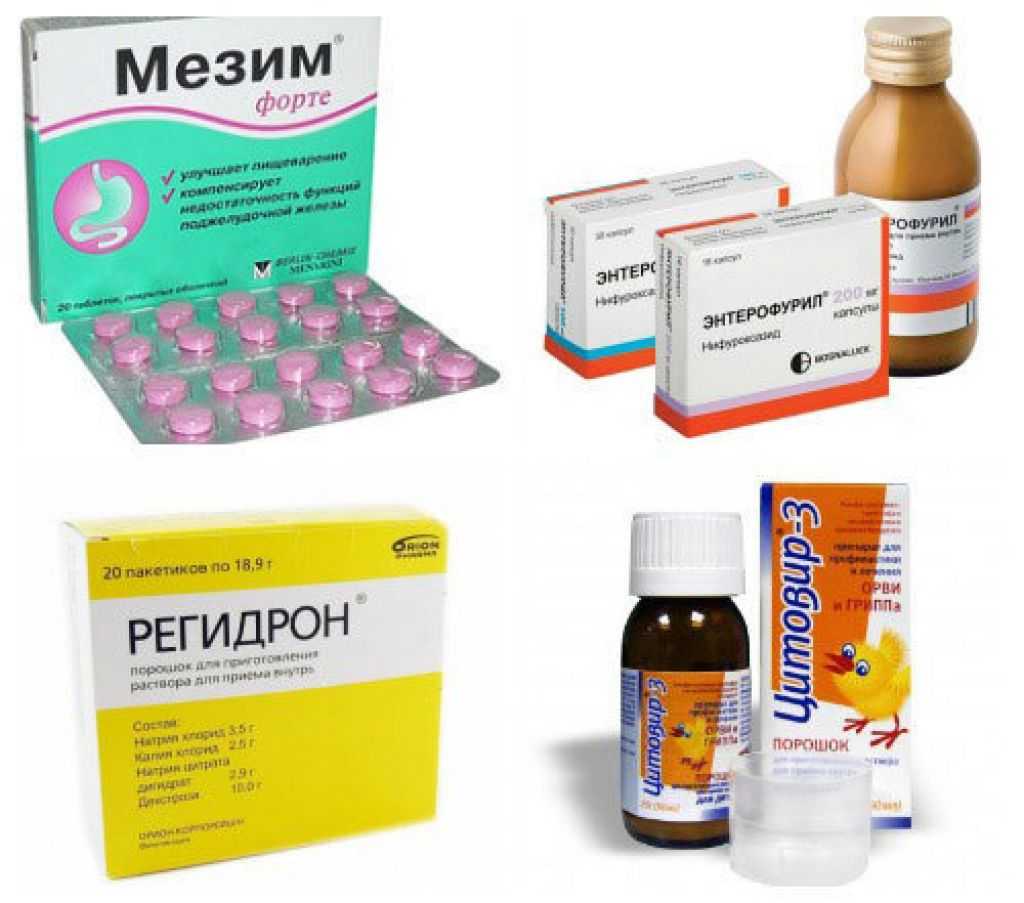
Амбулаторное лечение под наблюдением участкового педиатра или инфекциониста проводится по четко составленной схеме. Терапия предполагает назначение следующих препаратов:
- средства для регидратации (“Регидрон”, “Нормогидрон”);
- абсорбенты (“Смекта”, “Полисорб”, активированный уголь, “Энтеросгель”);
- нестероидные противовоспалительные средства от боли и жара (“Ибупрофен”, “Нурофен”, “Парацетамол”);
- ферменты (“Мезим”).
Ребенку показана щадящая диета, обильное питье (небольшими частыми порциями). Рацион детей старше двух лет должен исключать сладкое, молочное и кисломолочное, сдобу. После уменьшения клинических проявлений назначают иммуностимулирующие препараты, средства для восстановления желудочно-кишечной микрофлоры.
В стационаре
Стационарное лечение предполагает инфузионное введение регидратационных растворов для восстановления водно-солевого баланса, контроль за гемодинамикой, состоянием ребенка. При необходимости детей помещают в палату интенсивной терапии и реанимации до полной стабилизации состояния. Врачи выделяют ребенку отдельный бокс, круглосуточно наблюдают за ним.
Народные методы
Народные методы лечения при ротавирусной инфекции подходят только в комплексе с консервативной терапией. Полезными для улучшения состояния считаются отвар из ягод шиповника (восполняет дефицит витаминов), компоты из сухофруктов, слабый содо-солевой раствор с добавлением сахара для регидратации. Улучшить самочувствие, снять тошноту помогут отвар ромашки, шалфея, мятный чай.
Если ребенок заболел на море
Кишечной инфекцией или ротавирусом можно заболеть на море. Легкую и среднетяжелую формы болезни можно купировать самостоятельно, если следовать таким рекомендациям:
- частое отпаивание ребенка (на 1 л воды по 1 ст. ложке соли, соды и сахара, смешать и давать пить небольшими порциями);
- абсорбенты (2-3 раза в день согласно возрастной дозировке);
- нестероидные противовоспалительные препараты (“Ибупрофен”).
При сильных болях можно принимать спазмолитики. Обычно состояние ребенка стабилизируется на 4-5 сутки. В рацион рекомендуется включить безмолочные слизистые каши, кисели. Если лучше не становится, необходимо вызвать скорую помощь, обратиться к врачу санатория или детского лагеря.
Развитие болезни
 Вирус попадает в организм из внешней среды. Чаще всего источником инфекции становится больной человек, но вирус обнаруживают и на предметах, в воде и продуктах – в этих средах он сохраняет активность довольно длительно.
Вирус попадает в организм из внешней среды. Чаще всего источником инфекции становится больной человек, но вирус обнаруживают и на предметах, в воде и продуктах – в этих средах он сохраняет активность довольно длительно.
Вирус распространяется фекально-оральным путем; это означает, что вирус выделяется зараженным человеком в фекалиях, а затем проникает в рот восприимчивого человека, что вызвает инфекцию. Ротавирус может распространяться через зараженные:
- Руки;
- Предметы (игрушки, поверхности);
- Питание;
- Воду.
Дети, чаще всего переносят ротавирусную инфекцию в зимний и весенний период (с декабря по июнь).
Ротавирусная легко распространяется среди младенцев и детей младшего возраста. Дети могут распространять вирус как до, так и после того, как у них появятся первые признаки заболевания. Они могут также заразить ротавирусом членов семьи и других людей, с которыми они имеют тесные контакты.
В большинстве случаев контакт с ротавирусом, как и с любым другим вирусом, происходит незаметно для человека. Иммунитет прекрасно справляется с внедрением возбудителей, вырабатывая антитела. Проблемой эта встреча становится только у маленьких детей и людей, ослабленных другими заболеваниями или условиями жизни.
У детей ротавирус часто вызывает тяжелое состояние (чем младше ребенок, тем серьезнее ситуация). Это связано с несовершенством защитных сил, отсутствием иммунного опыта организма (первый контакт с ротавирусом), значительным размножением вируса до начала выработки антител.
При попадании в организм происходит внедрение вируса в клетки слизистых. Первоначально это могут быть покровы, выстилающие органы носо- и ротоглотки. Но часто инфекция попадает непосредственно в желудок и кишечник.
Именно в клетках происходит размножение вирусов. Когда их количество достигает критического уровня, начинается заболевание.
Лечение ротавирусной инфекции
При появлении первых признаков заболевания (тошнота, рвота, диарея, повышенная температура тела и др.) следует обязательно обратиться к врачу. Это необходимо в первую очередь для постановки точного диагноза, так как симптомы ротавирусной инфекции схожи с симптомами многих других заболеваний. Врач проводит диагностику и назначает лечение, соответствующее клинической ситуации.
Специфического лечения ротавирусной инфекции у детей на сегодняшний день не существует. Основные усилия должны быть направлены на устранение последствий этого состояния: интоксикации и обезвоживания. Эти осложнения, оставленные без лечения, могут привести к нарушениям работы сердечно-сосудистой и мочевыделительной систем, что серьезно угрожает не только здоровью, но и жизни человека.
При появлении симптомов ротавирусной инфекции, не нужно заниматься самолечением, необходимо обратиться к врачу, который проведет обследование ребенка, поставит диагноз и подберет необходимую терапию.
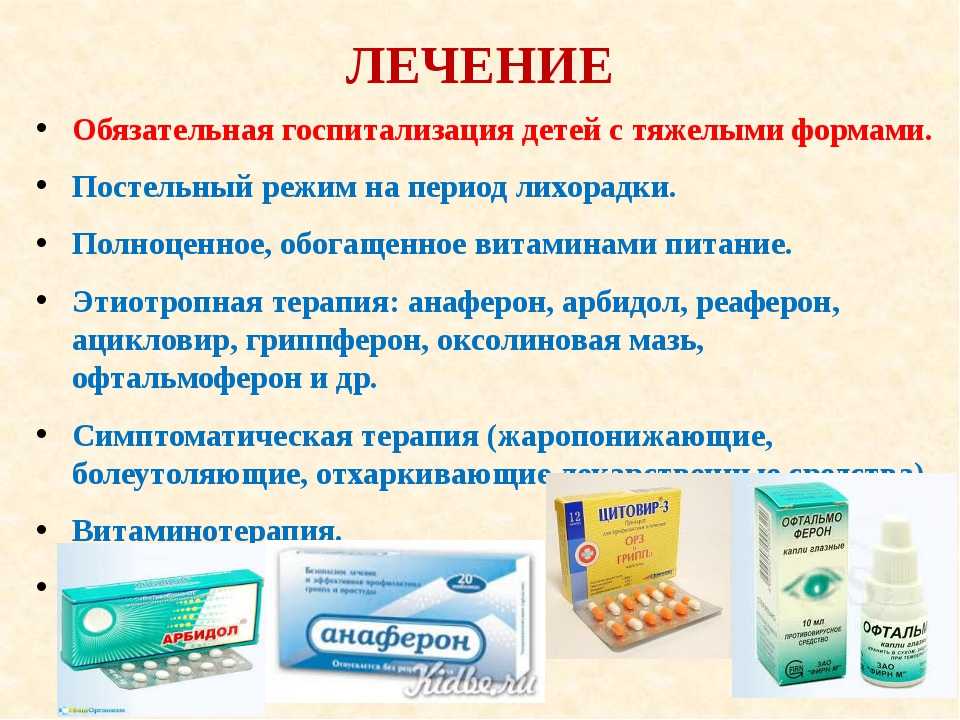
Ротавирусная инфекция у детей обычно предполагает следующие методы терапии.
- Прием медикаментов. В большинстве случаев назначается комплексное лечение, в которое входят лекарственные средства следующих групп:
- сорбенты – для связывания или поглощения токсинов и их выведения из организма;
- ферменты – для восстановления пищеварительных процессов, облегчения работы ЖКТ, улучшения расщепления и всасывания питательных веществ;
- иммуностимуляторы – для регуляции функций иммунной системы и повышения сопротивляемости организма инфекциям;
- пробиотики – для восстановления микробактериальной среды кишечника, которая нарушена диареей.
- Восполнение потерянной организмом жидкости. При незначительном обезвоживании (начиная с первых часов проявления болезни) рекомендуется пить достаточное количество жидкости (негазированной воды, морсов, чаев, компотов из сухофруктов). В тяжелых случаях, когда потери жидкости значительны, назначается внутривенное введение растворов, содержащих электролиты.
- Соблюдение диеты. Лечить ротавирусную инфекцию у ребенка, а также восстанавливаться после перенесенной болезни необходимо, соблюдая строгую диету. Для этого из рациона исключаются продукты из цельного молока, жирные и острые блюда, сырые овощи и фрукты. Желательно, чтобы меню больного состояло из каш, приготовленных на воде, запеченного и протертого картофеля, нежирных бульонов без специй и компота из сухофруктов.
Как не заразить и как не заразиться от ребенка
Профилактика ротавируса у детей начинается дома. Если мама, папа или другой член семьи заражена вирусом, следует придерживаться некоторых правил, чтобы обезопасить детей от заболевания:
- по возможности отстраниться на время от ухода за малышом. Если это сделать невозможно, тогда нужно надеть марлевую повязку и перед каждым контактом с ребёнком мыть руки;
- чаще мыть туалет и ванную;
- протирать поверхности всех предметов и проветривать комнату, где находятся дети;
- если ребёнок питается грудным молоком, лучше на период болезни его перевести на смесь либо на сцеженное и прокипячённое молоко.
Где живет ротавирус?
Почему для примера для этого текста был выбран источник заражения в виде продуктов? Это объясняется тем, что дети, чаще всего, склонны именно к этому пути заражения. Достаточно сказать, что ротавирус превосходно чувствует себя в холодильнике и спокойно может продолжать свое существование в охлажденных продуктах. Хлорирование воды оказывается против этого вируса тоже не действенным методом.
Поэтому очень важно, чтобы в детских учреждениях, особенно на кухнях, работали полностью здоровые взрослые. Чтобы продукты питания, поступающие на детский стол, не контактировали с «ходячим источником заражения», с человеком, больным гастроэнтеритом
Заболевания, относящиеся к кишечным инфекциям
 1. Бактериальные кишечные инфекции:
1. Бактериальные кишечные инфекции:
- Ботулизм;
- Брюшной тиф;
- Галофилез;
- Дизентерия;
- Иерсиниоз;
- Инфекция, вызванная синегнойной палочкой;
- Инфекция, вызванная клостридиями;
- Инфекция, вызванная клебсиеллой;
- Инфекция, вызванная протеем;
- Кампилобактериоз;
- Паратиф А и В;
- Сальмонеллез;
- Стафилококковое пищевое отравление;
- Холера;
- Шигеллезы;
- Эшерихиозы (инфекции, вызываемые патогенными разновидностями кишечной палочки E. coli).
2. Вирусные кишечные инфекции:
- Аденовирусная инфекция;
- Инфекции, вызванные вирусами группы Норфолк;
- Коронаровирусная инфекция;
- Реовирусная инфекция;
- Ротавирусная инфекция;
- Энтеровирусная инфекция (вирусы Коксаки А и В, ЕСНО-вирусы).
3. Протозойные кишечные инфекции:
- Лямблиоз;
- Амебиаз;
- Шистосоматоз;
- Криптоспоридиоз.
Суть лечения
Стоит подчеркнуть, что неграмотное лечение, проведенное в домашних условиях, с отсутствием обращения к специалисту чревато возникновением опасных осложнений, а, кроме того, вероятностью наступления летального исхода.
Схема терапии зависит во многом от тяжести заболевания, а, кроме того, от возраста пациента и его непосредственного местонахождения, но всегда предполагает использование противовирусных препаратов и обильное питье. Также назначаются абсорбирующие медицинские средства, которые снижают интоксикацию организма. Лечение можно осуществлять и на дому, а, кроме того, в условиях стационара.
Препараты для профилактики ротовирусных инфекций у детей мы рассмотрели. Далее опишем медикаменты, используемые в лечении.
Начало ротавирусной инфекции
С момента попадания вируса в организм ребенка до появления
первых симптомов ротавируса проходит примерно 2 дня. Сроки могут быть разными и
зависеть от возраста ребенка, состояния иммунитета и других факторов.
При ротавирусной инфекции, как правило, у детей сразу повышается
температура до 38,5-39,7°C. Рвота может быть однократной, в первые, 2 дня
острого периода или же возникать после каждого употребления жидкости. Жидкий
стул (понос) имеет неприятный запах и варьирует от 5-7 раз до 20 раз при
тяжелом течении инфекции, болезни. Перечисленные симптомы могут возникать не сразу, а нарастать
по мере течения заболевания.
Чаще всего симптомы ротавируса можно перепутать с другими
заболеваниями (ОРЗ, ОРВИ, отравление или простуда). Появляется легкий кашель,
заложенность носа или покраснение зева, диарея, рвота, боль в животе и
повышение температуры тела. Наблюдается общая интоксикация, малыш становится
очень вялым.
Внимание! Взрослые люди тоже болеют ротавирусом, но симптомы могут отличаться от признаков той же инфекции у детей, например, только жидкий стул и недомогание или температура и рвота у взрослого человека могут быть симптомами одного и тоже заболевания! При этом, помните, что вы автоматически становитесь разносчиком инфекции, поскольку она начинается у все по-разному и очень контагиозная. Родители должны знать, как лечить инфекцию у ребенка в случае заражения, и не относится к этому заболеванию легкомысленно. Жидкий стул при ротавирусе наблюдается от 5-15 раз в сутки, имеет пенистый характер и неприятный запах
Жидкий стул при ротавирусе наблюдается от 5-15 раз в сутки, имеет пенистый характер и неприятный запах
Чем кормить ребенка при ротавирусе
Во время кишечного гриппа аппетит либо снижается, либо полностью отсутствует. Рацион зависит от возраста пациента.
Для малышей первого года жизни (новорожденных и грудничков) продолжать предлагать грудь или адаптированную смесь. Это позволит избежать обезвоживания. Но не следует переходить с грудного вскармливания на искусственное, так как это дополнительный стресс для пищеварительной системы. Убрать прикорм.
Для малышей постарше и взрослых разрешены ненасыщенные бульоны, сухарики из белого хлеба. В рационе больного должны входить рисовая и манная протертая каша, мясо в отварном виде.
Во время болезни разрешается давать ребенку нежирный куриный бульон
Из напитков идеальным вариантом будут отвары трав, ягод, несладкий чай и какао на воде.
Не рекомендуется давать молочные и кисломолочные продукты до прекращения диареи. Капусту, редьку, чеснок и лук – исключить из рациона.
Не кормите ребенка насильно. Как только он начнет выздоравливать –аппетит восстановится.
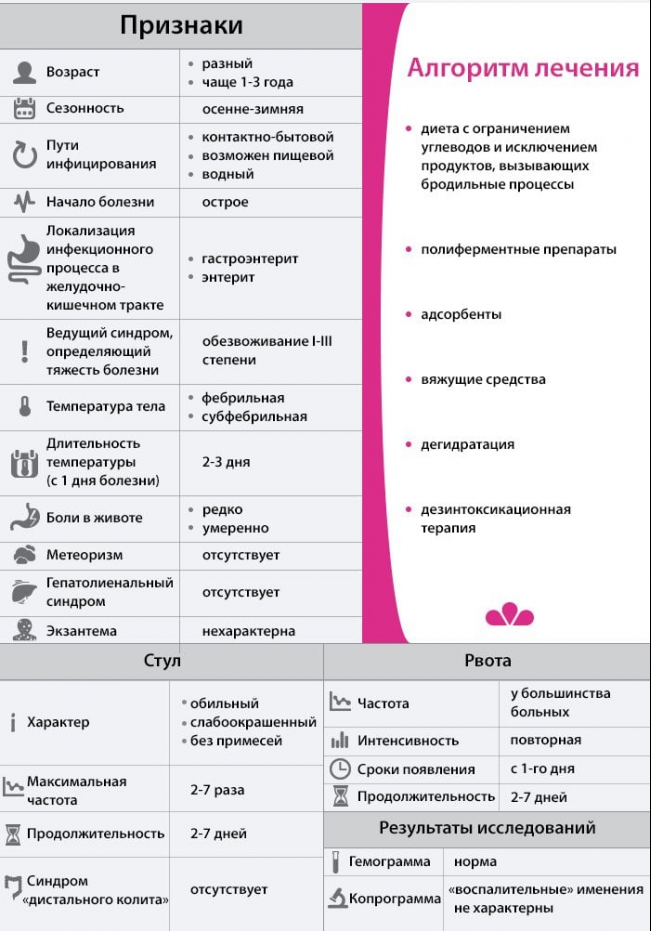
Симптомы ротавирусной инфекции
С момента попадания ротавируса в кишечник до появления первых симптомов, в среднем, проходит 1-2 суток. Более чем у половины пациентов болезнь маскируется под обычную простуду (ОРЗ), проявляясь насморком/заложенностью в носу, небольшим влажным кашлем, болью в горле. Однако спустя несколько дней, или параллельно с признаками ОРЗ, присоединяются симптомы кишечной инфекции, поэтому ротавирусную инфекцию еще называют кишечный или желудочный грипп.
Ротавирусная инфекция у детей
Как правило, заболевание у детей до 5 лет протекает достаточно тяжело. Оно всегда сопровождается тяжелым токсическим отравлением организма и выраженными кишечными расстройствами, которые появляются практически одновременно. К наиболее типичным симптомам относятся:
| Симптом болезни | Характеристика симптома |
| Интоксикация организма | Ротавирусная инфекция у грудничка начинается именно с этого симптома. Ребенок становиться вялым (он практически не двигается, крик слабый, неохотно сосет грудь и т.д.), плачет без повода, часто отмечается усиленная потливость. Дети старшего возраста, помимо отсутствия аппетита и слабости, могут предъявлять жалобы на головную боль или головокружение. |
| Повышение температуры (гипертермия) | Чаще всего, температура тела повышается достаточно сильно (более 38-39оС), но на короткий срок – до 3-х дней. В последующем течении болезни, сохраняются все другие кишечные симптомы, но без температуры. Только при тяжелой ротовирусной инфекции, которая протекает со значительным отравлением организма, гипертермия может наблюдаться дольше недели. |
| Диарея | У детей до 2-го года жизни, жидкий стул может быть 10-14 раз в сутки. Как правило, он пенистый, состоит практически только из воды, может содержать частички слизи. Диарея может сохраняться в течение 10-14 дней. Такая частая дефекация приводит к обезвоживанию организма и усиливает интоксикацию. |
| Рвота | У детей до года рвота продолжается в течение 1-2-х суток, неоднократно повторяется в течение дня, и способствует обезвоживанию. Как правило, ребенок постарше редко страдает этим симптомом дольше суток. |
| Боль в животе | Боль выражена умеренно, может несколько усиливаться при прощупывании живота (особенно в средней/нижней половинах). |
Симптомы ротавирусной инфекции у детей могут быть разной степени выраженности. Как правило, чем старше ребенок, тем легче протекает заболевание. Однако следует помнить, что при появлении любых признаков кишечной болезни, следует обратиться к доктору как можно быстрее.
Ротавирусная инфекция у взрослых
Практически все симптомы у взрослых протекают значительно легче, чем у маленьких пациентов. Интоксикация организма может отсутствовать или выражаться в небольшой слабости и снижении аппетита. Температура редко повышается выше 38оС и часто нормализуется в течение одних суток. Диарея, как правило, наблюдается не чаще 5-ти раз в день, в течение недели (от 3-х до 7-ми дней). Рвота однократная или не выражена.
Ротавирусная инфекция у подростков, протекает аналогично взрослым – симптомы выражены умеренно и хорошо поддаются лечению.
Опасные симптомы
Существует группа «настораживающих» симптомов для детей и взрослых, при появлении которых следует немедленно обращаться за скорой врачебной помощью. Они свидетельствуют о тяжелом течении инфекции и требуют стационарного лечения
Особенно важно контролировать появление этих симптомов у заболевшего ребенка, так как самостоятельно он не сможет этого сделать
- Появление красной крови в стуле или черное окрашивание кала (с блестящим оттенком и неприятным запахом) – крайне неблагоприятный признак, который свидетельствует об открывшемся кишечном кровотечении. В этом случае, следует немедленно вызывать бригаду скорой или обращаться в инфекционную больницу/стационар;
- Учащение диареи до 10-ти раз в сутки или многократная рвота (более 7-ми эпизодов за день) – активный выход жидкости при ротавирусной инфекции значительно усиливает отравление организма токсинами. В этом случае, пациента госпитализируют в инфекционный стационар, где восполняют потерянный объем жидкости и электролитов с помощью капельниц;
- Сильная боль в животе – при типичном течении, боль в животе практически не выражена. Значительное усиление болезненности может свидетельствовать о повреждении стенок кишечника;
- Появление сыпи на теле – небольшие (до 5-ти мм) и редкие красные пятна, которые появились во время болезни, очень характерны для брюшного тифа и паратифов. В некоторых случаях, эти патологии могут маскироваться под обычную ротавирусную инфекцию.
Каковы методы профилактики ротавирусной инфекции?
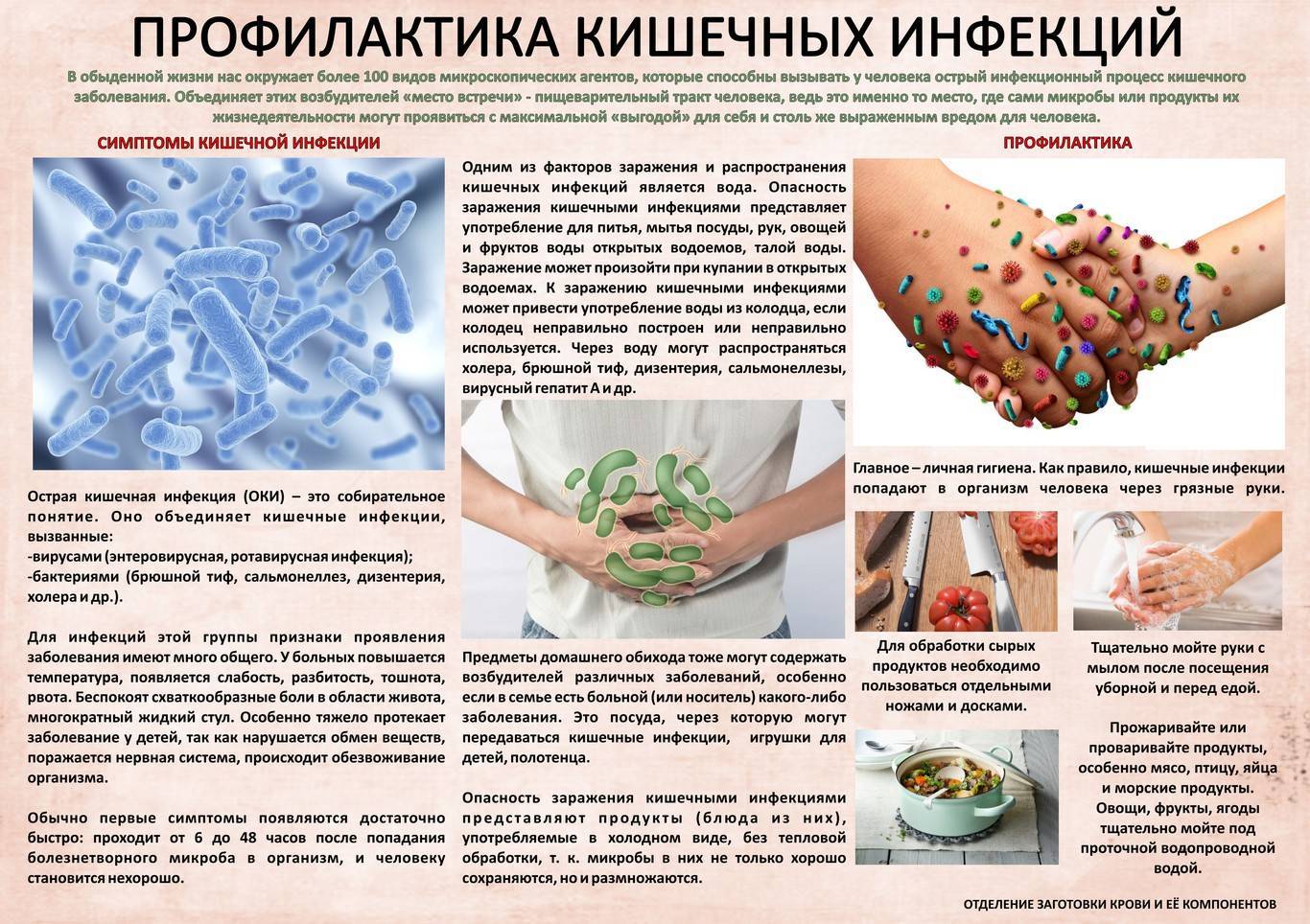
Поскольку ротавирус можно подхватить лишь при контакте с возбудителем инфекции, профилактикой его возникновения можно считать формирование у ребенка правильных гигиенических привычек: мытье рук перед и после еды, при посещении туалетных комнат, при возвращении с улицы, а также употребление в пищу только очищенных продуктов питания и воды.
Необходимо проводить частую влажную уборка дома и дезинфекцию игрушек, укреплять иммунитет малыша и исключать любые контакты с зараженными.
Если же ребенок уже заболел, то стандартно назначается комплексное лечение:
- борьба с обезвоживанием – в первую очередь необходимо обеспечить ребенку обильное и частое питье для восполнения водного баланса организма;
- восстановление электролитного баланса – можно варить для малыша компот из сухофруктов или дать выпить Регидрон;
- снятие симптомов ферментативных нарушений, в том числе нормализация работы ЖКТ, соблюдение специального питания (исключение кисломолочной продукции, тяжелой пищи), при необходимости можно принимать ферменты, улучшающие пищеварение;
- устранение интоксикации с помощью сорбента Полисорб – его активные компоненты склеивают все бактерии и токсины, отравляющие организм ребенка, и выводят их через систему ЖКТ, тем самым безболезненно снимают различные симптомы ротавируса – рвоту, диарею, интоксикацию. Полисорб также помогает восстановить микрофлору кишечника после перенесенного заболевания.
- в случае, если источником ротавирусной инфекции является вирус, врач назначает противовирусный препарат, если бактерии – прописываются антибиотики.
Ротавирус намного опаснее для детей, чем может показаться на первый взгляд, поэтому все вышеперечисленные этапы лечения должны проходить строго под присмотром специалиста. Если у вас возникни хоть малейшие подозрения на развитие в организме ребенка какой-либо инфекции, следует оперативно помочь здоровью ребенка и обратиться ко врачу. Помните – бороться с последствиями ротавирусной инфекции намного проще, если диагностировать ее на ранних этапах развития и своевременно начать лечение.