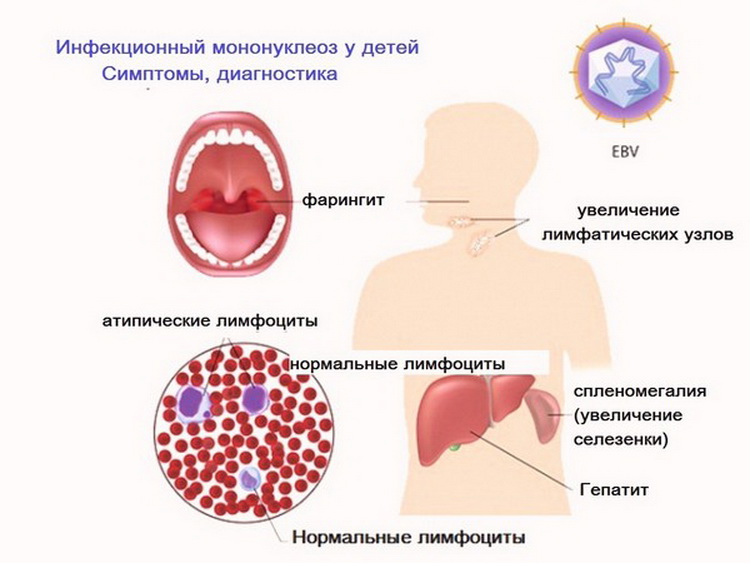
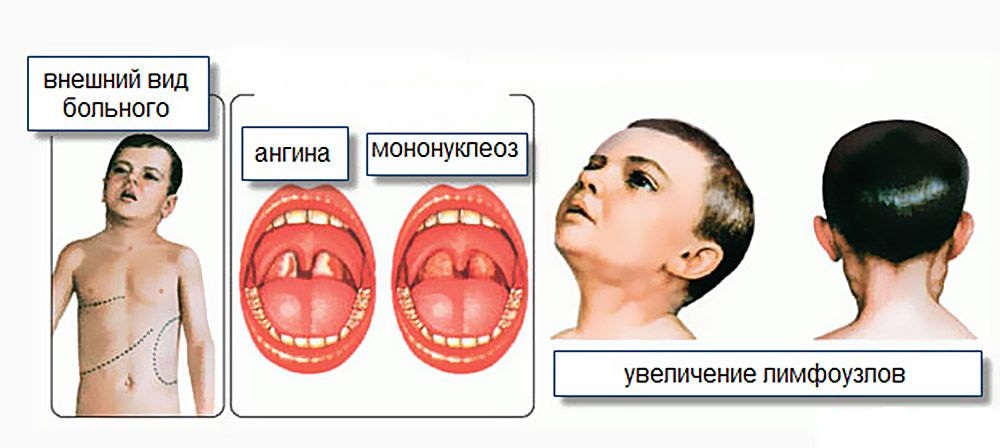
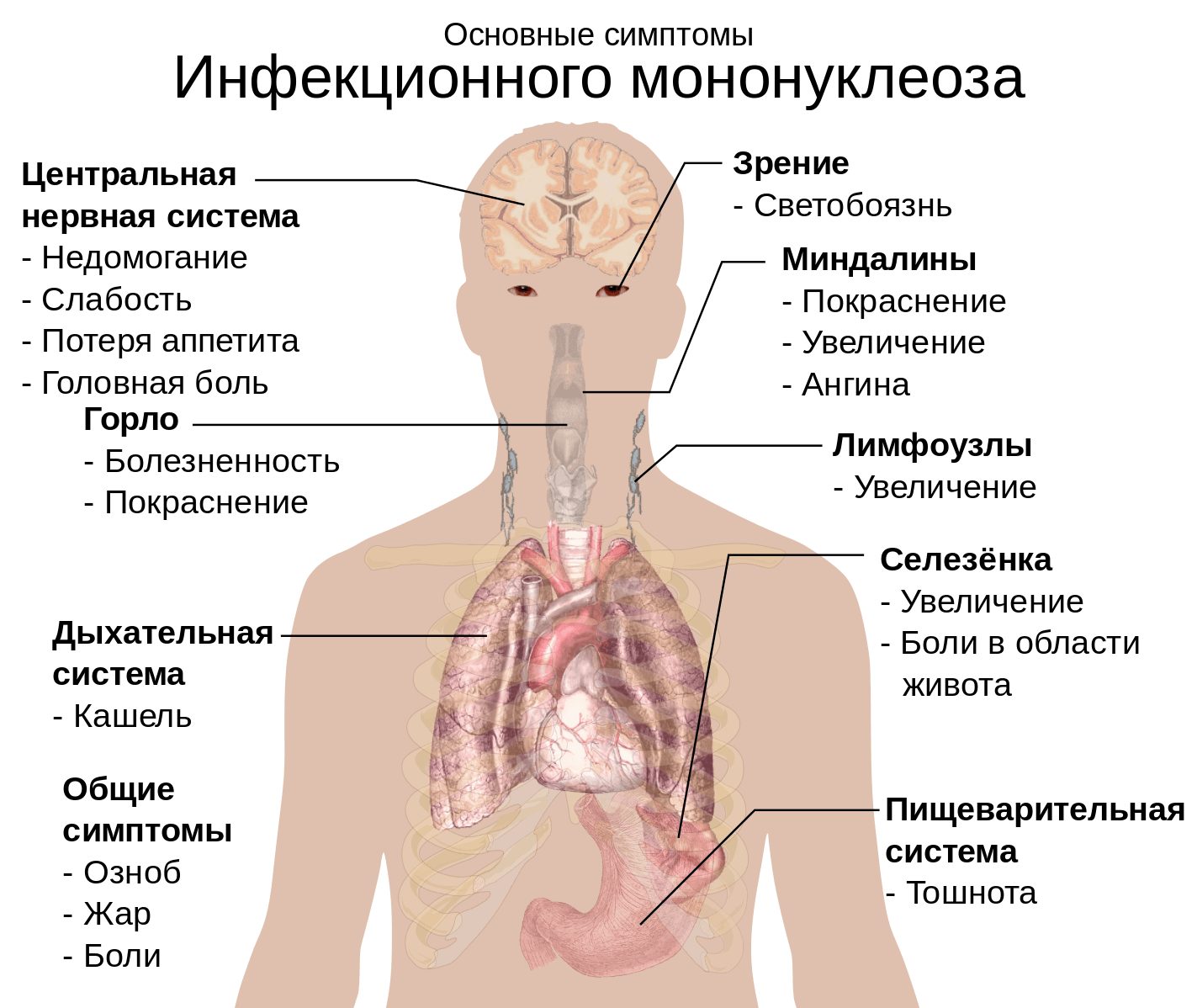
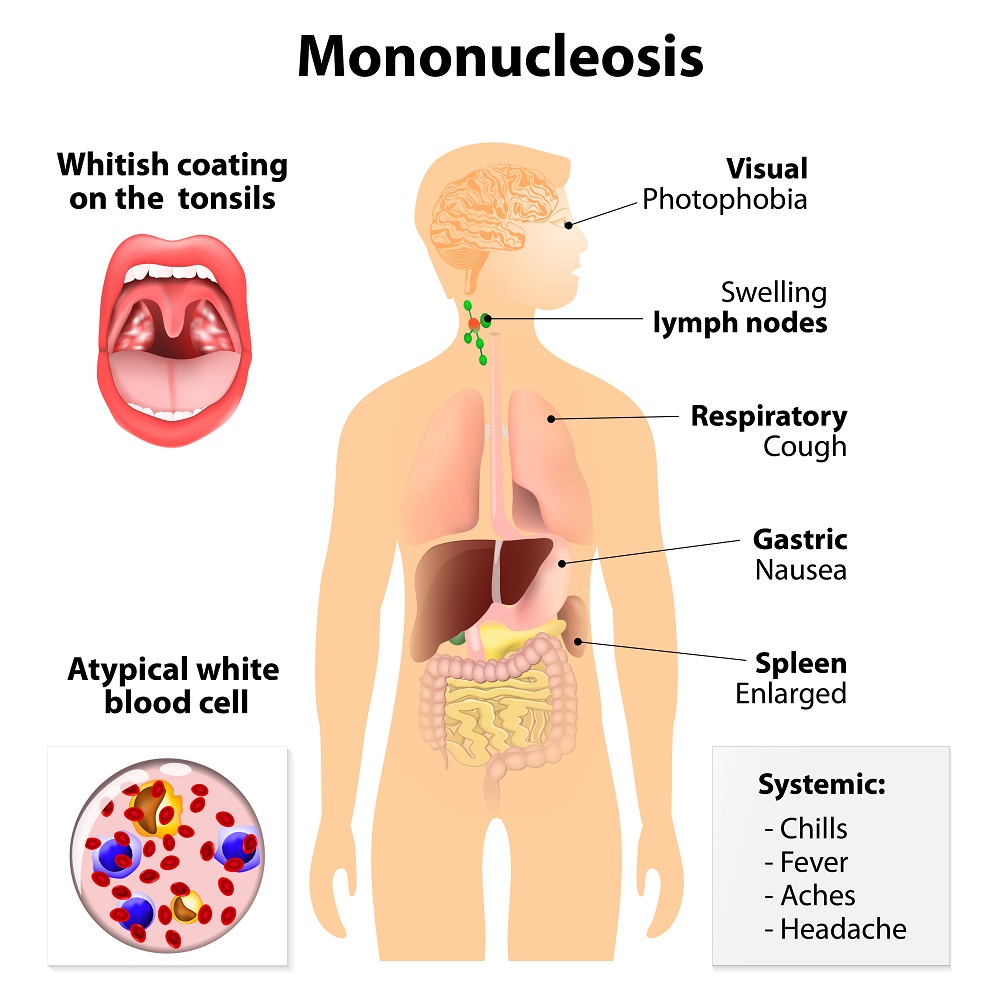
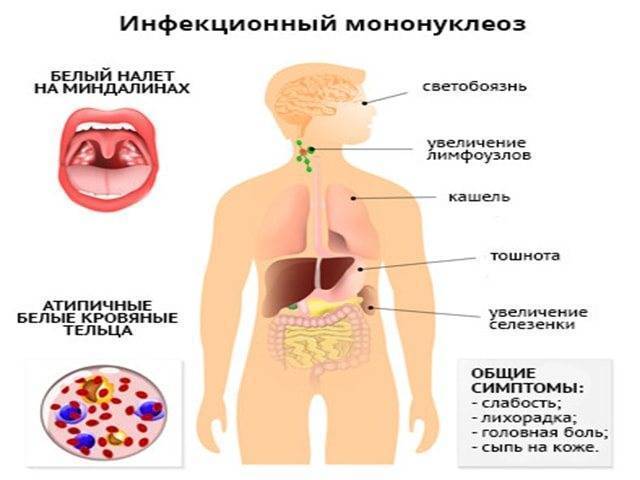
Симптомы и признаки мононуклеоза у детей
Клиническая картина инфекции мононуклеоза у детей строится на трех основных признаках:
- увеличение нескольких групп лимфатических узлов;
- поражение ротоглотки;
- увеличение селезенки и печени.
Начинается заболевание всегда остро с высокой лихорадки. Температура достигает максимума через 2 дня. В течение недели проявления ярко выражены: увеличиваются все группы лимфатических узлов, особенно это заметно на шее. Миндалины также увеличены, гиперемированы. Беспокоит боль в горле и затруднение носового дыхания.
При пальпации лимфоузлы крупные, плотные и безболезненные. Подвижны, потому что не спаиваются с кожей и окружающими тканями. Помимо наружных лимфоузлов, увеличиваются и те, которые находятся в грудной и брюшной полостях.
Воспалительный процесс в ротоглотке представлен отечностью и гиперемией слизистой на небных дужках и миндалинах. На задней стенке глотки обнаруживается большое количество слизи. Миндалины покрыты плотными грязно-серыми пленками.
У всех детей с первого дня болезни начинается увеличение печени, а затем селезенки. Максимальных размеров органы достигают к десятому дню заболевания. Печень при пальпации плотная, может быть болезненной. Увеличение селезенки – это специфический признак инфекционного мононуклеоза. Нормальных размеров она достигает через месяц после выздоровления, печень несколько позже – к четвертому месяцу.
Лицо и веки ребенка отечны, это связано с застоем лимфы. У детей на коже и слизистых может появиться неспецифическая сыпь. В некоторых случаях наблюдается легкое желтушное окрашивание кожи и слизистых оболочек, потемнение мочи. Эти симптомы обусловлены поражением печени.
Методы лечения
Медикаментозная терапия
Вирусная природа мононуклеоза исключает применение антибиотиков при его лечении. Заболевшему прописывается постельный режим, схема приема препаратов зависит от состояния больного и проявившихся симптомов. Однако надо понимать, что основную работу выполняет иммунитет, и от его состояния во многом зависит, как долго организм будет бороться с болезнью.
Для борьбы с основными признаками мононуклеоза применяются противовирусные лекарства Изопринозин или Ацикловир. Кроме того, контроль за температурой тела проводится с использованием жаропонижающих Панадола, Ибупрофена и других средств, подходящих по возрасту.
При появлении воспаления в горле назначаются антисептики, иммуномодуляторы, а также лечебные полоскания. Антибиотики, такие как Кларитромицин, Азитромицин, выписывают только при присоединении к основному диагнозу инфекции, что должно быть подтверждено анализами.

В списке лекарственных препаратов, назначаемых к применению, обязательно должны находиться желчегонные препараты и гепатопротекторы для поддержания работы печени. Витамины поддержат иммунитет в боевом состоянии. Аллергических реакций организма помогут избежать антигистаминные препараты Зиртек, Кларитин.
Народные средства
Методами народной медицины можно воспользоваться только после консультации с врачом и в сочетании с традиционными способами лечения.
Хорошо зарекомендовали себя следующие природные средства:
- чай из липовых листьев и брусничный морс помогут справиться с головными болями и ломотой в теле;
- лихорадочное состояние ребенка облегчат отвары на основе цветов полевой ромашки, листьев мяты;
- общеукрепляющее действие несут отвары из различных растительных сборов, таких как смесь из душицы, тысячелистника, плодов шиповника, мяты, пустырника, рябиновый настой;
- иммуномодулирующее действие оказывает чай из эхинацеи.
Госпитализация
В большинстве случаев мононуклеоз успешно лечится в домашних условиях под наблюдением педиатра и не угрожает жизни. Показаниями для госпитализации являются: температура тела 39,5 С и выше, длительные тошнота, рвота, лихорадка, появление угрозы дыханию.

В условиях стационара при развитии асфиксии может потребоваться курсовой прием Преднизолона. В особенно сложных случаях затруднения дыхательной функции больного переводят на аппаратную вентиляцию легких.
Состояние селезенки мониторится с помощью частых ультразвуковых исследований. В случае ее разрыва орган удаляется хирургическим путем.
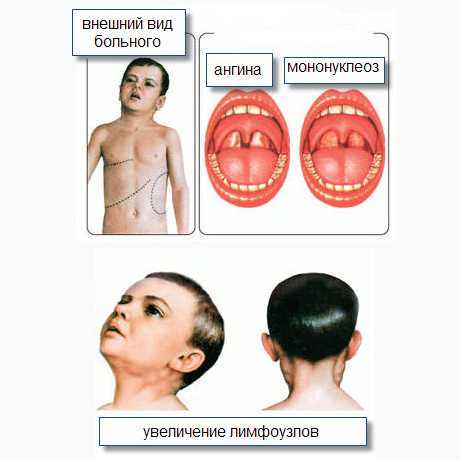
Ангина или мононуклеоз?
Вирусный мононуклеоз заболевание, встречающееся нечасто, но порой его путают с обыкновенной ангиной, которая более известна. Однако лечение этих заболеваний совершенно разное и потому неверный диагноз может привести к серьезным осложнениям. Как отличить одно заболевание от другого? Что делать, если врач назначает антибиотик за антибиотиком, а эффекта от них никакого?
Вирусы и бактерии
Прежде всего, нужно понять простую вещь: вирусы и бактерии по сути своей разные. Если вирус — это внеклеточная форма жизни, представляющая собой упрощенную паразитическую структуру, способную проникать в живую клетку и размножаться внутри нее, то бактерия — это микроскопический организм (чаще одноклеточный), обладающий клеточной стенкой. Вирусы создают благоприятные условия для активизации роста числа бактерий, тогда как бактерии не влияют на вирусы равно также, как и антибиотики (противобактериальные препараты).
Лечение инфекционного мононуклеоза
Лечение включает в себя:
1) Охранительный режим без подъема тяжестей;
2) Диета с щадящим эффектом на желудочно-кишечный тракт и печень (питание малыми порциями; исключить любые жирные продукты, в т.ч. молочные и жареные блюда; продукты, богатые простыми сахарами: сладкие напитки, кондитерские изделия, пирожные, конфеты, сухие завтраки с сахаром; маринованные овощи, копченые продукты, полуфабрикаты и готовая продукция, содержащая консерванты и красители, грибы в любом; в остром периоде нужно ограничить количество белка).
*Список разрешенных продуктов во время болезни:
- Супы на овощных отварах или воде с добавлением различных круп, тонкой вермишели и небольшого количества овощей. Не допускается поджаривание лука и кореньев для заправки супов. Белокочанную капусту можно вводить не ранее, чем через 2 месяца после болезни.
- Белковую пищу в виде паровых котлет, кнелей, фрикаделек, тефтелей из нежирного мяса и рыбы. Отварное мясо птицы и рыбу можно есть куском. При приготовлении удаляется кожа, видимый жир и хрящи. Возможны и другие варианты мясных и рыбных блюд, запеченных в духовке.
- Пшеничный хлеб (белый и серый) в подсушенном виде. Нельзя употреблять свежий хлеб и любую другую дрожжевую выпечку. Из мучных изделий можно рекомендовать бисквит, несдобное галетное печенье.
- Домашние яйца, приготовленные всмятку или паровой омлет.
- Соусы домашнего приготовления на основе перепелиных яиц, сока лимона, сливочного масла.
- Нежирные молочные продукты по предпочтению: кефир, ацидофилин, простокваша, йогурт. Все продукты только натуральные без красителей, подсластителей и усилителей вкуса. Нежирный творог в натуральном виде (с сухофруктами) и блюда из него (запеканки, суфле, сырники, приготовленные в духовке). Сметану лучше заменить йогуртом без добавок.
- Каши (обычно гречневая, овсяная, рисовая, пшеничная), приготовленные на воде и молоке.
- Овощи преимущественно в отварном и тушеном виде. Исключаются из рациона: свежий репчатый и зеленый лук, чеснок.
- Сливочное и растительное масло – по 0,5 чайной ложки на порцию в готовые блюда.
- Некислые фрукты и ягоды в свежем виде, печеные яблоки с медом, яблочный мусс, различные компоты, кисель.
- Настой шиповника, вода без газа, овощные соки, соки из сладких фруктов и ягод, некрепкий чай, настой калины, отвар отрубей.
К сожалению, специфического лечения на сегодняшний день нет.
Назначают терапию в виде жаропонижающих и десенсибилизирующих препаратов, антисептики для купирования воспалительного процесса в ротоглотке, а при функциональных изменениях в печени назначают желчегонные препараты.
Возможно назначение иммуномодулирующих средств и препаратов, содержащих Интерферон альфа-2b. В тяжелых ситуациях специалисты назначают глюкокортикоиды.
Антибактериальные препараты назначают при выраженных наложениях в ротоглотке и развитии осложнений
ВАЖНО: ампициллин, ко-тримоксазол, левомицетин – противопоказаны, т.к. возможно развитие аллергических реакций в виде сыпи и отека Квинке!
В восстановительном периоде показано назначение витаминотерапии (только специалистом!).
Противопоказаны дальние поездки на море, длительное пребывание на солнце под прямыми солнечными лучами без использования кремов с spf.
Ребенок подлежит диспансерному наблюдению от 6 месяцев до года (по показаниям), также не рекомендуется в этот период делать ребенку прививки.
Подъем тяжестей, интенсивные физические нагрузки противопоказаны в течение 3-х и более месяцев (по показаниям). В период восстановления показаны прогулки на свежем воздухе, соблюдение режима дня с чередованием нагрузки и отдыха
Важно выделять больше времени для отдыха и ночного сна
Мононуклеоз
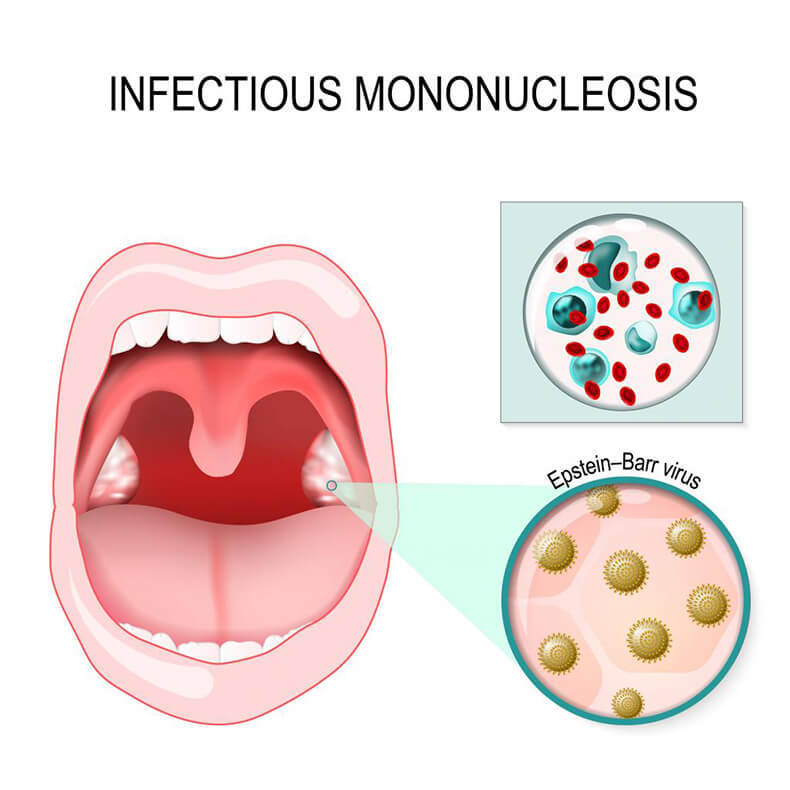
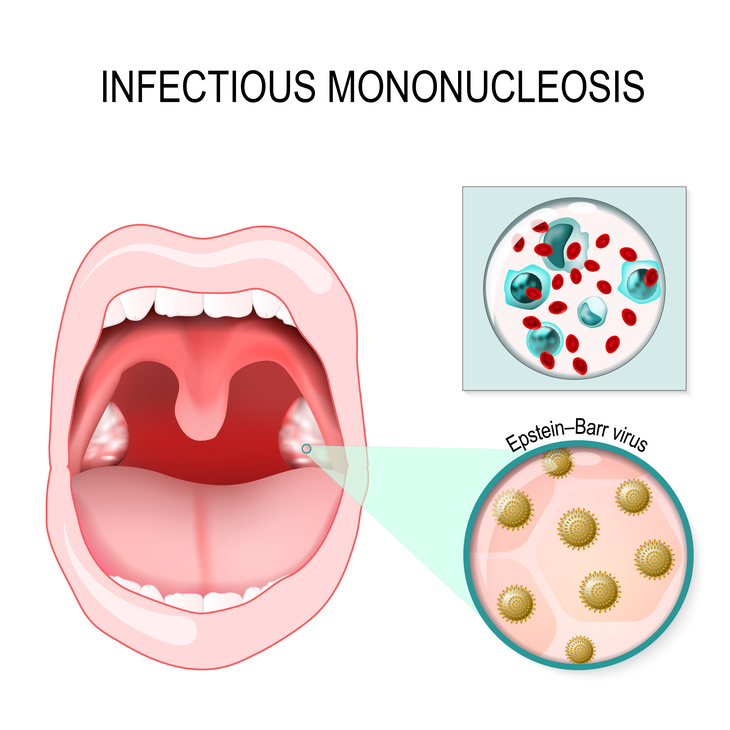
Ангина может быть не только самостоятельным заболеванием, но одним из проявлений другого, не менее опасного недуга. Инфекционный мононуклеоз (другие его названия — болезнь Филатова, моноцитарная ангина, доброкачественный лимфобластоз и др.) — это острое вирусное заболевание, возбудителем которого является вирус Эпштейн-Барра из семейства герпес-вирусов. Заболевание характеризуется воспалительным процессом в глотке (вторичной ангиной) увеличением лимфатических узлов, селезенки, печени и заметными изменениями лейкоцитарной формулы крови. Передается заболевание, как и ангина, при контакте с больным человеком воздушно-капельным или бытовым путем.
Мононуклеоз встречается гораздо реже обыкновенной ангины, однако ученые утверждают, что взрослое население Земли инфицировано различными вирусами герпеса 95%, дети до 14 лет — на 75%. Но все они являются только носителями, заболевает же менее 10% людей
Важно, что заболевание связано с пониженным иммунитетом, так что толчком к развитию болезни может стать обычная простуда
Основными симптомами мононуклеоза являются озноб, незначительная температура (37–37,5 градусов, хотя при остром течении болезни возможны высокие показания), повышенная потливость, вторичная ангина, заметное увеличение лимфатических узлов (особенно затылочных, шейных, подчелюстных и паховых). Кроме того, заметно изменяется клиническая картина крови, так что отличить мононуклеоз от ангины очень просто, если провести соответствующие тесты (общий анализ крови и тест на мононуклеары). При положительных результатах общих анализов, врач может назначить и другие, дополнительные. Самое главное, что позволяет на первых порах поставить под сомнение диагноз «ангина» — это заметное увеличение размеров печени и селезенки больного, характерные для мононуклеоза. Конечно, для невооруженного глаза родителя ничего не будет видно, но врач сможет прощупать внутренние органы и отметить увеличение их размеров.
Что касается лечения, то антибиотики здесь не помогут. Мало того, они ослабят организм ребенка еще больше. При легкой форме мононуклеоза в качестве лечения обычно назначают антигистаминные препараты, полоскание горла, капли в нос и по показаниям — гепатопротекторы. В более тяжелых случаях назначаются внутримышечные инъекции глюкокортикостероидов (в частности, преднизолона) и препараты интерферона, которые снизят вероятность развития хронического заболевания.
Не менее важно для больных мононуклеозом соблюдать постельный режим, давать жаропонижающие препараты только при температуре выше 38–38,5 градусов, не перегревать ребенка и давать обильное теплое питье. В качестве рекомендаций детям старшего возраста назначается диета: в последующие полгода (иногда меньше) из дневного рациона ребенка придется исключить жирные, жареные и острые блюда и все то, что оказывает дополнительную нагрузку на печень
Приветствуются постные мясные продукты, рыба, овощи в неограниченном количестве и фрукты в свежем, отварном или запеченном виде.
После выздоровления рекомендуется регулярное посещение врача в течение некоторого периода времени (полгода-год), врач назначит и дополнительные исследования, в частности, ЭКГ, анализы крови и мочи.
Симптомы и лечение мононуклеоза у детей
Патологию часто называют болезнью поцелуев, из-за типичного пути проникновения. Вирус Эпштейна-Барра, который вызывает данный недуг, передается через слюну, поэтому можно заразиться через кашель или чихание, а также путем совместного использования посуды с больным человеком. Однако мононуклеоз у ребенка не настолько заразен, как некоторые обычные инфекции, такие как грипп и тонзиллит.
Вирусная болезнь Эпштейна-Барра обычно возникает в младенчестве и остается скрытой на протяжении жизни.
Подростки чаще подвержены риску развития недуга. У маленьких детей обычно меньше симптомов, и инфекция часто остается нераспознанной.
При наличии патологии, важно быть осторожными с некоторыми осложнениями, такими как увеличение селезенки и печени. Отдых и адекватный прием жидкостей являются ключом к выздоровлению
Симптомы и признаки патологии
Признаки и симптомы мононуклеоза у детей могут включать:
- боль в горле;
- возможно развитие стрептококкового поражения (ангина), которое не проходит при использовании антибиотиков;
- головная боль;
- кожная сыпь;
- лихорадка;
- мягкая и увеличенная в размерах селезенка;
- опухание лимфатических узлов в области шеи и подмышек;
- усталость.
Период инкубации вируса приблизительно от четырех до шести недель, хотя у маленьких детей может быть короче. Признаки и симптомы, такие как лихорадка и боль в горле, обычно уменьшаются в течение 12-14 дней, но иные проявления как усталость, увеличенные лимфатические узлы и опухшая селезенка могут сохраняться на несколько недель дольше.
Как лечить заболевание
Инфекционный мононуклеоз — это болезнь, которая обычно не требует специальной терапии у пациентов с легкой или умеренной степенью тяжести. Однако если миндалины заметно увеличены или у ребенка долго не проходят симптомы (тяжелая тромбоцитопения или анемия), большинство врачей рекомендуют короткий курс стероидов (1-2 мг/кг преднизолона ежедневно в течение 3-7 дней).
Из-за низкой заразности вируса Эпштейна-Барра изоляция больного не нужна. Так как лечить большинство больных можно амбулаторно, т.е. в поликлинике, то терапия в клинике требуется только при наличии осложнений.
Нестероидные противовоспалительные препараты (диклофенак) используются для лечения лихорадки и дискомфорта. Изучаются новые методы терапии, в том числе использование интерферона-альфа и вливание донорских Т-клеток.
www.emedicine.medscape.com
www.mayoclinic.org
Особенности лечения
Специфической терапии, показанной при развитии острой формы инфекционного мононуклеоза, не существует. Стратегию лечения конкретного пациента определяет врач, основываясь на индивидуальных особенностях организма, стадии и тяжести протекания болезни. Обычно назначается лечение, направленное на устранение неприятной симптоматики.
Если патология протекает в легкой форме, то ребенку показано лечение в домашних условиях, оно должно включать в себя следующий комплекс процедур:
- соблюдение диеты;
- прием витаминов;
- обильное питье;
- полоскания горла.
Если развиваются осложнения, имеет место сильная лихорадка или острые боли в животе и боку, то показана госпитализация. В этом случае пациент получает лечение в условиях стационара.
Терапевтические методы определяются в индивидуальном порядке на основании результатов анализов и других обследований.
Медицинские препараты
Какие медикаменты показаны при лечении болезни? Для устранения вируса Эпштейна-Барра у детей и взрослых применяются аналогичные по свойствам препараты. При подборе лекарств следует учитывать случаи индивидуальной непереносимости и возрастные ограничения.
Как правило, при мононуклеозе назначаются следующие средства:
- жаропонижающие (Ибупрофен, Парацетамол);
- витаминные комплексы;
- местные антисептики;
- иммуномодуляторы;
- гепатопротекторы;
- желчегонные;
- противовирусные;
- антибиотики (Метронидазол) – средства пенициллиновой группы противопоказаны;
- пробиотики;
- прием Преднизолона рекомендован при тяжелой гипертоксической форме мононуклеоза.
Специальная диета
Развитие инфекционного мононуклеоза сопровождается поражением печени, поэтому ребенку требуется соблюдать специальную диету. Из меню следует исключить копчености, сдобную выпечку, маринованные продукты, соленья, животные жиры, сваренные вкрутую или жареные яйца, бобовые культуры, рыбу жирных сортов.
В перечень разрешенных в период лечения продуктов входят:
- свежий некислый творог;
- обезжиренный йогурт;
- неострый нежирный сыр
- паровой пудинг;
- нежирное молоко в составе готовых блюд;
- паровой омлет из белков двух куриных яиц;
- супы: слизистые рисовые или овсяные, вегетарианские, на овощном бульоне;

- отварная рыба нежирных сортов;
- рубленая или протертая телятина, курятина, крольчатина, сваренные в воде или на пару;
- каши на воде из гречневой, рисовой, манной и овсяной крупы, запеканки, пудинги и суфле из перечисленных круп;
- галетное печенье;
- пшеничные сухари;
- подсушенный хлеб.
Народные средства
Прежде чем применять любые народные рецепты для лечения мононуклеоза у ребенка, следует обязательно проконсультироваться с врачом. Средства народной медицины не являются полноценной заменой назначаемым медицинским препаратам. Домашние средства могут применяться как вспомогательные в составе комплексной терапии. Они помогают облегчить состояние маленького пациента и ускорить процесс его выздоровления.

| Народное средство | Способ приготовления | Применение |
| Настой из листьев мелиссы | Измельченные листья лекарственной травы (1 ст.л.) залить 0,25 л кипящей воды. Настаивать в течение 10 минут. Процедить через марлю. | Выпивать по 1 ст.л. трижды в сутки. Можно использовать для обработки высыпаний. |
| Настой из цветков эхинацеи | Высушенную эхинацею (1 ч.л.) тщательно измельчить. Полученный порошок залить 0,25 л кипящей воды. Настаивать 30 минут. | Пить три раза в день по 1/3 стакана. |
| Травяные аппликации | Для того чтобы приготовить средство, понадобятся следующие лекарственные растения:
Все вышеперечисленные травы нужно смешать в равных пропорциях. 5 ст.л. полученной травяной смеси залить кипящей водой (1 л). Настаивать 20 минут. Процедить через марлю. | Использовать для компрессов на область подчелюстных лимфатических узлов 1 раз в 2 дня в течение недели. |
Симптомы мононуклеоза
После контакта ребенка с носителем инфекции реакция бывает неоднозначной. Иммунитет может справиться с возбудителем, тогда признаков болезни не будет заметно. В ином случае симптомы могут быть следующими:
- повышенная температура тела (до 39С),
- озноб,
- головные боли,
- заложенность носа,
- ломота в мышцах и суставах,
- першение в горле, болезненные ощущения при сглатывании,
- затрудненность дыхания, храп по ночам,
- слабость, упадок сил, чрезмерное потоотделение.
Когда болезнь достигает пика, появляются дополнительные симптомы мононуклеоза у детей:
- сыпь на различных участках тела,
- интоксикация организма,
- увеличение лимфоузлов, миндалин,
- гепатоспленомегалия – увеличение печени, селезенки,
- ангина – на задней стенке гортани появляется налет, слизистая краснеет, может произойти ее
- кровоизлияние.
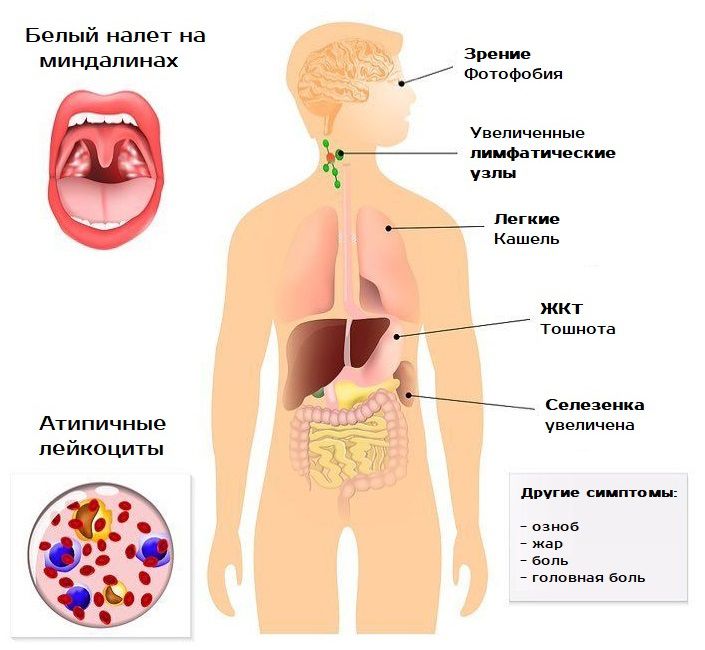
Высыпания, которые зачастую могут и отсутствовать, обнаруживаются на теле ребенка в самом начале болезни, когда проявляется лимфоденопатия и лихорадка. Выглядит это как мелкие пятнышки, имеющие красноватый или бледно-розовый оттенок. Интенсивность сыпи бывает различной, как и ее локализация. Обычно страдает лицо, спина, живот и конечности. Лечить отдельно высыпания не нужно, так как они не чешутся. Зуд может проявиться только как аллергия на антибактериальное средство. Полиаденит – еще один яркий признак инфекции. Провоцирует его появление гиперплазия лимфоидной ткани. На миндалинах в этот период образуется налет серого, желтого или белого цвета. Он легко устраняется и имеет рыхлую структуру.
Периферические лимфоузлы при вирусном поражении начинают увеличиваться. Когда грудной ребенок вертит головой, лимфатические узлы на шее сзади видны невооруженным глазом, их даже не нужно прощупывать. Печень и селезенка также отличаются чувствительностью к заболеванию, их увеличение начинается в первые сутки после попадания вируса в организм малыша. Патология может даже привести к разрыву селезенки. При нормализации состояния пациента приходят в норму и внутренние органы.
Осложнения
При первичном инфицировании вирус Эпштейна — Барри может находится в организме бессимптомно, а в некоторых случаях вызывать серьезные последствия. В первую очередь это респираторные осложнения.
Обструкция верхних дыхательных путей ― лимфоузлы могут увеличиться до таких размеров, что дыхание будет затруднено.
Легочные инфильтраты ― замещение участка легкого нормальной воздушности на более плотные увеличенные ткани. Чаще отмечаются у детей младшего возраста.
Осложнения при мононуклеозе могут затрагивать отдельные органы:
Печень. У 95% пациентов в 2 — 3 раза повышается уровень аминотрансферазы. Кожные покровы могут приобрести легкий желтушный оттенок. Печень будет увеличена, болезненна при перкуссии.
Селезенка. При мононуклеозе селезенка и капсулы значительно увеличиваются в размерах, что приводит к разрывам. Максимальное опухание наблюдается на 10 — 21 день с момента инфицирования. В среднем осложнение наблюдается у половины больных. Разрыв может быть болезненным, а может пройти безболезненно с гипотонией (низким артериальным давлением).
Отмечаются также гематологические осложнения, которые, как правило, не требуют врачебного вмешательства, купируются самостоятельно. Сюда входят:
Гранулоцитопения ― уменьшение содержания гранулоцитов в периферической крови.
Тромбоцитопения ― снижение количества тромбоцитов, увеличение риска кровотечений.
Гемолитическая анемия ― преждевременный распад эритроцитов
Подобные симптомы наблюдают у 50% пациентов. В редких случаях гематологические осложнения проходят тяжело, могут привести к бактериальным заражениям.
Страдает от ВЭБ и нервная система. В крайне редких случаях на фоне инфекционного мононуклеоза может развиться энцефалит, синдром Гийена – Барре, параличи черепных нервов, менингит, миелит.
Классификация и стадии развития мононуклеоза
Инфекционный мононуклеоз делят по типу, тяжести и течению:
По типу выделяют:
- Типичный, когда случаи заболевания сопровождаются основными симптомами, описанными выше;
- Атипичный – стертое течение, бессимптомное течение, висцеральная форма.
Типичная форма по течению делятся на легкую, среднетяжелую и тяжелую формы (все зависит от выраженности общей интоксикации, увеличения групп лимфоузлов, состояния печени и селезенки). Среди атипичных, висцеральные формы расценивают как тяжелые, а остальные – как легкие. Отдельно отмечают, как протекает само заболевание с осложнениями (например, с присоединением другой вирусной или бактериальной инфекции) или без них, с обострением хронических заболеваний или без, с наличием или отсутствием рецидивов инфекционного мононуклеоза.
Течение инфекционного мононуклеоза может быть гладким, неосложненным, осложненным и затяжным. В большинстве случаев болезнь протекает гладко, без осложнений. Так, болезнь заканчивается спустя 2-4 недели.
В диагнозе отмечают и длительность течения болезни:
- острое течение до 3 месяцев;
- затяжное течение от 3 до 6 месяцев;
- хроническое – симптомы беспокоят более 6 месяцев;
- рецидивирующее течение, при котором симптомы возвращаются после перенесенного заболевания через ≤4 недели.
В большинстве случаев заболевание начинается остро с повышения температуры тела выше 38,5°С. Спустя несколько дней может появляться отечность шейных лимфатических узлов, их увеличение, затрудненность носового дыхания и налет на миндалинах. При появлении наложений на миндалинах температура тела обычно еще больше повышается и значительно ухудшается общее состояние.
На 7-12 сутки болезни при осмотре врач может прощупать увеличенные печень и селезенку, в этот же период появляются и атипичные мононуклеары в крови. Увеличение печени и селезенки наблюдают в 97-98% случаев. Иногда появляется желтушность склер и кожи. Как правило, тяжелые гепатиты не развиваются, однако увеличенная печень может оставаться до 3-х месяцев. Размеры селезенки сокращаются и полностью приходят в норму раньше, чем печень.
Увеличенные шейные и заднешейные лимфоузлы располагаются словно цепочкой позади грудино-ключично-сосцевидной мышцы, они могут быть заметны на глаз – размеры от мелкой горошины до грецкого ореха или куриного яйца. Иногда отмечают увеличение бронхиальных и мезентериальных лимфоузлов.
При мононуклеозе часто появляются одутловатость лица, отечность век. В разгар болезни наблюдаются различные высыпания на коже, а на слизистой оболочке полости рта появляются энантема и петехии.
Изменения легких в виде пневмонии возникают как осложнения, связанные с присоединением вторичной инфекции.
Симптомы мононуклеоза у ребенка
Если у ребенка развивается инфекционный мононуклеоз в острой форме, то симптоматика будет включать в себя комплекс признаков интоксикации организма, имеющей вирусное происхождение. При дальнейшем развитии болезни будут проявляться симптомы со стороны зева, а также внутренних органов (по мере распространения вируса в крови пациента). Наглядно ознакомиться с видимыми признаками мононуклеоза можно на фото к статье.
Основными симптомами мононуклеоза у детей считаются:
- высыпания на теле;
- повышенная температура;
- общие признаки интоксикации – головные боли, общая слабость, повышенная утомляемость, нарушения аппетита, озноб;
- изменения зева;
- значительное увеличение заднешейных лимфатических узлов – они достигают размеров куриного яйца, однако остаются безболезненными;
- боль в боку;
- тошнота;
- увеличение селезенки;
- гепатомегалия.
Сыпь
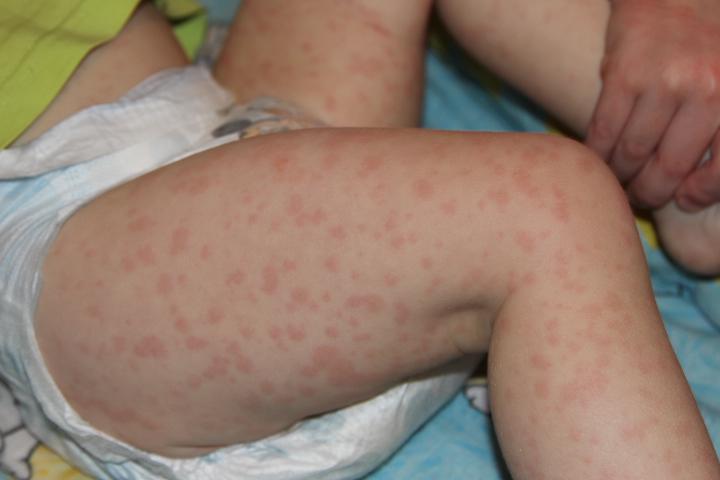
Сыпь представляет собой симптом, характерный для начальной стадии развития заболевания, и наблюдается наряду с лихорадкой. Сыпь выглядит как множественные красные пятнышки небольшого размера.
Чаще всего их скопления локализуются в области спины, живота, а также на лице и конечностях пациента. Симптоматическое лечение сыпи при мононуклеозе не требуется – по мере выздоровления больного она проходит сама собой. Следует помнить о том, что высыпания при заражении вирусом Эпштейна-Барра не чешутся. Если появился зуд, то это симптом аллергической реакции, а не мононуклеоза.
Температура
Повышенная температура тела является одним из основных характерных признаков развития мононуклеоза. На самых ранних стадиях речь идет о субфебрильной температуре, однако она быстро поднимается до 38-40 градусов и может держаться несколько суток. Если температура поднялась выше 39,5 градусов, это рассматривается как прямое показание к госпитализации пациента.
Спустя несколько дней жар спадает до 37-37,5 градусов (такая температура сохраняется долго – в течение нескольких недель), тогда же начинает складываться характерная клиническая картина мононуклеоза.
Поражение горла
Поражения горла при мононуклеозе выглядят как симптоматика гнойной ангины или фарингита (рекомендуем прочитать: как выглядит гнойная ангина у детей: симптомы с фото). Пациент жалуется на боли в горле, в том числе во время глотания, слизистые оболочки миндалин и небных дужек краснеют, отмечается покраснение задней стенки глотки. Симптоматика практически всегда проявляется параллельно с повышением температуры и лихорадочными состояниями.
Симптомы инфекционного мононуклеоза
Первые симптомы заболевания могут возникать в широком промежутке времени после инфицирования: от 1 недели до 1,5 месяцев. Наиболее типичными проявлениями инфекционного мононуклеоза являются:
- Общая слабость, недомогание, головная боль, слизистые выделения из носа, сухой кашель. Чаще всего это первичные признаки патологии.
- Сильное повышение температуры тела (до 39-39,5°C), озноб, усиленное потоотделение, боль в скелетных мышцах и суставах.
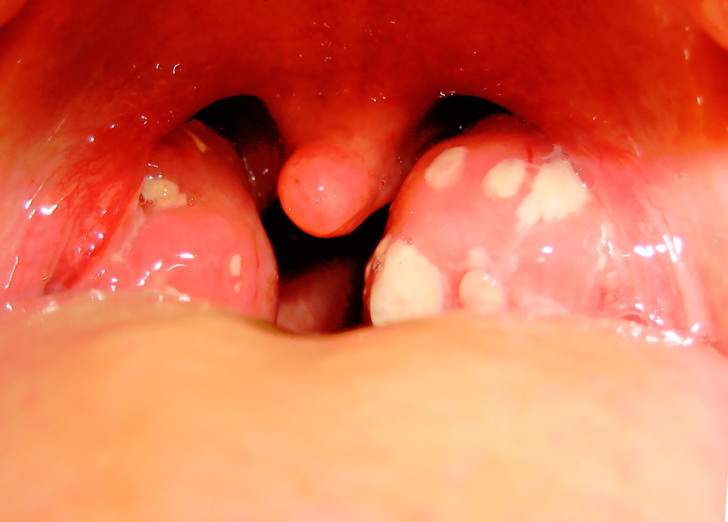
- Боль в горле при глотании. Визуально при этом можно увидеть увеличенные небные миндалины. При присоединении бактериальной инфекции и развитии тонзиллита (обычно через 3-4 дня после появления симптомов) возможен желтоватый налет, легко снимаемый шпателем (рис. 1).
- Увеличение лимфатических узлов в различных участках тела (рис. 2).
Также характерным признаком заболевания является увеличение печени и селезенки — гепатоспленомегалия. Однако клинически это никак не проявляется. Только в отдельных случаях могут быть жалобы на ощущение тяжести в правом подреберье и изменение цвета кожи (желтуха).
В большинстве случаев все характерные для инфекционного мононуклеоза симптомы исчезают к 3-4 неделе болезни. Вторичная бактериальная ангина, являющаяся причиной налета на небных миндалинах, длится до 20 дней.
Симптомы хронического мононуклеоза
При хроническом мононуклеозе у пациентов обычно наблюдаются:
- быстрая утомляемость и слабость;
- головные боли;
- проблемы со сном;
- боль в мышцах;
- боли в животе, диарея;
- повышенная температура.
Возможны проявления герпеса, пневмония, фарингит, кожные высыпания.
Детский мононуклеоз
У детей примерно в половине случаев болезнь протекает вообще без симптомов. А если они появляются, заболевание часто путают с простой ангиной
Тем не менее, мононуклеоз можно выявить, обратив внимание на характерные признаки болезни. Среди них:
- заметное увеличение лимфоузлов, особенно шейных (с обеих сторон);
- сильная заложенность носа;
- воспаление глоточной миндалины (аденоидов), которое приводит к храпу во сне, одышке, потере аппетита, делает голос гнусавым;
- сильная боль в горле, желтый налет как при ангине, легко отделяемый шпателем;
- боль в ухе;
- высокая температура, лихорадка имеет волнообразный характер;
- характерная сыпь после приема антибиотиков.
Когда обратиться к врачу?
Легкие формы острого инфекционного мононуклеоза могут лечиться в домашних условиях
Однако важно понимать, когда необходимо обратиться за медицинской помощью³:
- Сохранение симптомов более 1-2 недель без положительной динамики.
- Тяжелое общее состояние.
- Признаки развития осложнений.
Лечение
Медикаментозное
Лечебная тактика зависит от степени тяжести заболевания. Специфической терапии при инфицировании вирусом Эпштейна-Барр нет, поэтому лечебные мероприятия направлены на устранение симптомов и облегчение состояния пациента.
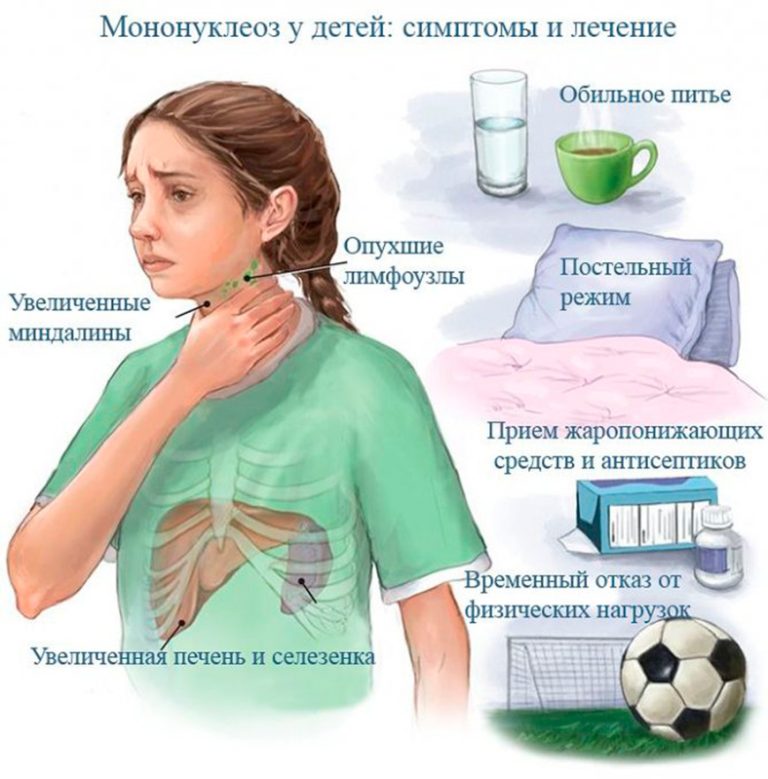
При лёгкой форме ИМ лечится в домашних условиях. Ребёнку назначается:
- обильное питьё;
- полоскание горла отварами трав или растворами антисептиков;
- витаминотерапия;
- диета.
При тяжёлых формах мононуклеоза с длительной лихорадкой, признаками интоксикации и присоединением осложнений больного госпитализируют в стационар. Назначается дезинтоксикационная терапия (внутривенное введение растворов глюкозы, Реосорбилакта). Из десенсебилизирующих препаратов используют антигистаминные – Цетрин, Эриус, Зодак. При нарастающем отёке миндалин или появлении обструктивного синдрома назначаются глюкокортикостероиды (Преднизолон, Дексаметазон) на 3–5 дней.
Появление резкой боли в животе у ребёнка при мононуклеозе может быть признаком разрыва селезёнки. В этом случае требуется УЗИ, консультация хирурга и, возможно, оперативное лечение.
Назначение антибиотиков или противогрибковых препаратов при данном заболевании оправдано только в случае присоединившейся вторичной бактериальной или грибковой инфекции и начавшейся некротической ангины, развившейся пневмонии, миокардита.
Используют цефалоспорины (Цефодокс, Цефутил), макролиды (Сумамед, Клацид), изредка противогрибковые препараты (Фуцис).
Противовирусная терапия (Зовиракс, Ацикловир) в лечении данной инфекции, как правило, не даёт результатов. Клиническая эффективность этих препаратов в лечении инфекционного мононуклеоза не выявлена, вероятнее, всего это связано с циклом развития вируса в организме человека.
Народные средства
Рецепты народной медицины:
- Аппликации из лечебных трав. Для приготовления необходимо взять в равных пропорциях цветы календулы, донника, листья ивы, чёрной смородины, арники, цветы ромашки и почки сосны. Всё смешать, взять 5 столовых ложек готовой смеси и залить литром кипятка. Настоять в течение 20 минут, затем процедить. Получившийся отжим из трав необходимо завернуть в марлю и приложить в область подчелюстных лимфоузлов, сверху прикрыть бумагой для компрессов и укутать тёплым шарфом. Продержать компресс около получаса. Процедуры нужно повторять через день в течение недели.
- Отвар из цветков эхинацеи. Для приготовления средства взять чайную ложку листьев эхинацеи, измельчить, заварить стаканом кипятка и настоять в течение получаса. Принимать по трети стакана трижды в день.
- Отвар из листьев мелиссы. Столовую ложку измельчённых листьев залить стаканом кипятка, настоять на водяной бане 10 минут. После процеживания можно пить по столовой ложке трижды в день При появлении высыпаний этим отваром можно обрабатывать элементы сыпи.
Народные средства на фото
Уход за ребёнком
Малыш должен находиться в хорошо проветриваемом помещении, где ежедневно проводится влажная уборка. Ребёнку следует выделить отдельную посуду и полотенце.
Детям, болеющим инфекционным мононуклеозом, необходим строгий постельный режим на первые 5–7 дней заболевания. Им показано обильное дробное питьё, то есть ребёнок должен пить небольшими порциями каждые 20–30 минут. Полезны будут фруктовые и овощные соки, морсы, компот из сухофруктов, вода с лимоном.
Диета
Так как при мононуклеозе поражаются клетки печени, то рекомендован стол №5. Приём пищи должен осуществляться небольшими порциями и часто – 5–6 раз в день. Из рациона исключаются животные жиры, сдоба, маринады, соленья, копчёная пища.
Стандартной диетой, рекомендуемой врачами при инфекционном мононуклеозе, является стол №5
Запрещённые продукты | Разрешённые продукты |
|
|