В каких случаях проводится ЭКО?
Экстракорпоральное оплодотворение назначается при диагностировании у одного или обоих родителей бесплодия. Под этим термином подразумевается неспособность семейной пары зачать естественным образом в течении 12 месяцев при ведении активной половой жизни без использования средств контрацепции. Заболевания, провоцирующие бесплодие, можно разделить на несколько категорий:
- Анатомические аномалии – врожденные или приобретенные (вследствие травм, воспалительных заболеваний, хирургического вмешательства) нарушения строения половых органов, такие как непроходимость или отсутствие маточных труб у женщин и семенных канальцев у мужчин, рубцы и спайки в матке;
- Эндокринные (гормональные) патологии – нарушения выработки гормонов, развивающиеся из-за заболеваний яичников у женщин или семенных желез у мужчин, щитовидной железы, надпочечников, а также других органов, не выполняющих секреторную функцию (печени, почек, ЖКТ и т. д.);
- Психические нарушения – сильные эмоциональные переживания, депрессия, шизофрения и другие психопатологии могут вызвать нарушения гормонального фона, провоцировать отторжение эмбрионов;
- Эндометриоз – аномальное разрастание эндометрия (слоя, выстилающего поверхность матки) и связанные с ним спаечные процессы;
- Иммунные аномалии – патологии, вызываемые реакцией женского организма на мужскую сперму, аутоиммунные заболевания мужчины, при котором собственная защитная система стерилизует сперму и т. д.;
- Сексуальные расстройства – патологии, затрудняющие или делающие невозможным естественный половой акт или зачатие, такие как эректильная дисфункция у мужчин, отсутствие или недостаточное качество спермы у мужчин, вагинизм, фригидность у женщин;
- Инфекционные заболевания – вирусы, грибки, бактерии, кишечные паразиты способны нарушить работу половых органов, вызвать общие заболевания (воспалительные, эндокринные и т. д.), затрудняющие зачатие или наступление беременности, спровоцировать слишком резкий иммунный ответ женского организма;
- Генетические нарушения – некоторые хромосомные патологии сопровождаются невозможностью зачать или выносить здорового ребенка, например синдромы Мартина-Белла, Калмана, Нунан, мускрвисцидоз и т. д.;
- Обменные нарушения – такие заболевания, как сахарный диабет, анемия, ожирение и т. д. тесно связаны с гормональными сбоями и потому являются дополнительным фактором, мешающим наступлению беременности.
Помимо этого, в медицинской практике имеются случаи психологического бесплодия. Оно развивается вследствие осознанного или неосознанного нежелания женщины беременеть, вызываемого страхом перед потерей привлекательности, болью, сопровождающей процесс вынашивания и родов и т. д. Психологическая реакция в этом случае способна вызвать физиологические последствия, мешающие зачатию – например, изменение гормонального фона, сбой в обмене веществ и т. д.
На практике бесплодие может быть спровоцировано как одной причиной, так и комплексом указанных факторов. Неспособность к нормальному зачатию выявляется как одного из родителей, так и у обоих сразу. Поэтому для определения точной причины бесплодия каждый из них проходит диагностику.
Еще одной причиной для проведения экстракорпорального оплодотворения, является отсутствие женщины постоянного полового партнера или супруга. Это может обуславливается психологическими, ценностными установки будущей матери, ее социальным положением и другими факторами. При этом физиологически она может быть абсолютно здорова физиологически. Другой, менее распространенной в нашей стране, ситуацией является желание однополой пары завести ребенка. В этом случае генетический материал для получения эмбрионов может быть взят от обоих родителей.
Особенности совместного применения
Для того чтобы лечение дало максимальный эффект, долгожданная беременность наконец-то наступила и развивалась нормально, необходимо выполнять все назначения врача. В каждом случае схемы приема препаратов подбираются индивидуально. Обычно врач рассматривает следующие варианты лечения:
- При низкой концентрации гормонов, необходимых для наступления овуляции, оплодотворения яйцеклетки и её успешного закрепления в матке используют Прогинову и Дюфастон.
- Если желтое тело, специальная железа, отвечающая за выработку гормона прогестерона, функционирует нормально, но при этом овуляции не происходит – применяют Цикло-прогиву.
- В том случае, когда беременность связана с лютеиновой недостаточностью, то есть когда желтое тело не формируется и прогестерон в нужном количестве не вырабатывается, может назначаться Цикло-прогинова и Дюфастон.
Если врач назначил вам Цикло-прогинову, Прогинову и Дюфастон при планировании беременности, важно не пропускать очередной прием и точно следовать назначенной схеме. Не всегда при бесплодии, связанном с недостаточной толщиной эндометрия, необходима гормональная терапия
Бывает так, что проблема решается комплексными витаминными препаратами. Поэтому, если врач не назначает вам гормоны, не стоит начинать принимать их самостоятельно
Не всегда при бесплодии, связанном с недостаточной толщиной эндометрия, необходима гормональная терапия. Бывает так, что проблема решается комплексными витаминными препаратами. Поэтому, если врач не назначает вам гормоны, не стоит начинать принимать их самостоятельно.
Особые указания
При наличии нескольких факторов риска развития тромбоза либо высокой степени выраженности одного из факторов риска нужно учитывать вероятность взаимного усиления действия этих факторов и назначенной терапии на развитие тромбоза. Суммарное значение имеющихся факторов риска в таких случаях повышается. При наличии высокой вероятности риска Прогинову принимать не следует.
Перед назначением лечебного курса, а также регулярно в процессе терапии (как минимум 1 раз в полгода) нужно проводить необходимые исследования, включающие осмотр молочных желез, гинекологические обследования, измерение артериального давления и другие, при наличии пролактиномы – медицинский осмотр (включая периодическое определение концентрации пролактина).
В тщательном медицинском наблюдении нуждаются женщины при наличии следующих состояний/заболеваний:
- Эндометриоз (в настоящее время или при наличии указаний в анамнезе);
- Фибромиома матки;
- Желтуха во время предшествующей беременности или предшествующего приема половых гормонов;
- Эпилепсия;
- Заболевания печени или желчного пузыря (назначение Прогиновы после перенесенного гепатита возможно не раньше, чем через полгода (после нормализации показателей функции печени));
- Артериальная гипертензия;
- Сахарный диабет;
- Хлоазма в настоящее время или в прошлом (необходимо избегать продолжительного пребывания на солнце или ультрафиолетового излучения);
- Малая хорея;
- Системная красная волчанка;
- Доброкачественные заболевания молочных желез (мастопатия);
- Мигрень;
- Бронхиальная астма;
- Порфирия;
- Повышенное содержание триглицеридов в крови;
- Отосклероз;
- Повышенный риск тромбоза вен (риск увеличивается с возрастом, а также при избыточной массе тела, варикозном расширении вен, указаниях в семейном анамнезе на тромбоз).
Риск возникновения тромбоза глубоких вен может кратковременно увеличиваться из-за операций, длительной неподвижности или серьезных травм. При планировании хирургических вмешательств или операций нужно заранее сообщить врачу о приеме препарата (за 4-6 недель).
Для профилактики инфаркта или инсульта применять Прогинову не следует.
Во время терапии необходимо учитывать вероятность развития следующих заболеваний:
- Рак эндометрия: риск возрастает при длительной монотерапии. При сохраненной матке необходимо сочетанное применение Прогиновы с гестагенами. При частых нерегулярных или прорывных кровотечениях необходимо проконсультироваться со специалистом;
- Рак молочной железы (РМЖ): относительный риск возрастает с увеличением длительности монотерапии эстрогенами. В течение первых нескольких лет после прекращения ЗГТ повышенный риск постепенно уменьшается до обычного уровня. ЗГТ может увеличивать маммографическую плотность молочных желез, что в отдельных случаях может негативно влиять на рентгенологическое выявление рака молочной железы (возможно использование других методов исследования для скрининга на предмет РМЖ);
- Рак яичников: при длительной (дольше 10 лет) заместительной терапии эстрогенами (ЭЗТ) незначительно увеличивается риск развития рака яичников;
- Опухоли печени: связь с проводимой ЗГТ не доказана. При развитии необычных ощущений в верхней части живота, не проходящих в течение короткого промежутка времени, необходимо проконсультироваться со специалистом.
При появлении одного из следующих состояний необходимо прервать терапию и обратиться к врачу:
- Обострение имеющейся мигрени;
- Возникший впервые приступ мигрени (характеризуется тошнотой и пульсирующей головной болью, которым предшествуют нарушение зрения);
- Внезапные нарушения слуха или зрения;
- Любые необычно частые или необычно тяжелые головные боли;
- Воспаление вен (флебит).
Также причиной прекращения приема Прогиновы является тромбоз либо подозрение на него. К признакам возможного тромбоза относится кашель с кровью, потеря сознания, необычные болевые ощущения в ногах либо руках или их отечность, внезапная нехватка воздуха.
В случае развития желтухи или наступления беременности терапию нужно прекратить.
Перед проведением лабораторных исследований необходимо предупредить врача о приеме Прогиновы, поскольку терапия может оказывать влияние на результаты некоторых из них.
С контрацептивной целью принимать Прогинову не следует (рекомендовано использование негормональных методов, кроме температурного и календарного). В случае подозрения на беременность прием препарата необходимо приостановить (до ее исключения).
Женщинам в возрасте от 65 лет перед началом приема Прогиновы нужно проконсультироваться со специалистом (из-за данных, указывающих на увеличение вероятности развития деменции).
Схема стимуляции овуляции на основе «Клостилбегита»
Начало стимуляции овуляции «Клостилбегитом» начинается на 5-й день и заканчивается на 9 день цикла и проходит за пять дней. Доза препарата зависит от многих факторов, и ее назначает только лечащий врач. Весь процесс проводится под контролем врача, иначе он будет бессмысленным. Проведение УЗИ – мониторинга поможет определить, как реагирует организм женщины на прием «Клостилбегита» и как происходит рост фолликулов, в которых созревают яйцеклетки. Первое УЗИ проводят через два дня после начала стимуляции, потом через день, и до тех пор, пока фолликулы не достигнут диаметра более 20 мм. После этого в обязательном порядке вводят хорионический гонадотропин человека в виде инъекции ХГЧ. Дозировку врач подберет индивидуально от 5000-10000 ЕД. Инъекция этого препарата предотвратит ряд осложнений, которые могут возникнуть после стимуляции. Спустя сутки происходит овуляция. В этот момент нужно провести искусственную инсеминацию или оплодотворение яйцеклетки естественным путем. Частоту и сроки половых актов при проведении стимуляции овуляции врач назначает индивидуально.
О подготовке к беременности женщины
Подготовка женщины к зачатию и вынашиванию ребенка включает следующие действия:
- отказ от вредных привычек (алкоголя, курения наркотиков);
- контроль веса (при необходимости похудение под наблюдением врача);
- исключение контакта с токсичными веществами на работе или в другом месте;
- правильное и сбалансированное питание;
- контроль артериального давления;
- консультации узких специалистов, медицинские исследования и анализы;
- прием минералов и витаминов (лучшие витамины подберет врач).
Иногда назначается Лонгидаза при планировании беременности или другие лекарственные препараты, если во время обследования были обнаружены патологии, например, сбился цикл или имеются гинекологические заболевания.
На какие инфекции и болезни нужно провериться перед беременностью?
В некоторых случаях для зачатия ребенка имеются противопоказания. Из-за риска для здоровья женщины и плода не рекомендуется беременеть в следующих случаях:
- при тяжелых аутоиммунных заболевания (планирование беременности при АФС и других патологиях может закончиться выкидышами);
- при диабетической нефропатии (при диабете вынашивание ребенка в некоторых случаях возможно, но под строгим наблюдением врачей);
- при сердечной недостаточности и тяжелых пороках сердца;
- при эпилепсии;
- при тяжелой гипертензии, которая сопровождается серьезными осложнениями;
- при почечной и печеночной недостаточности;
- при тромбофилии (врожденной, не поддается излечению).
Важно пройти комплексное обследование, чтобы выявить все патологии, в том числе и протекающие скрыто. В некоторых случаях потребуется пройти лечение
К примеру, женщина может забеременеть при эндометриозе, хотя это и затруднительно, но сначала потребуется пройти комплексную терапию с гормональными препаратами. Необходимо вылечить цистит при планировании беременности, а также другие хронические и острые воспалительные процессы. И хотя цистит и планирование беременности напрямую не связаны, любые воспаления негативно влияют на общее состояние здоровья будущей матери.
Женщине обязательно нужно провериться на наличие гинекологических заболеваний, хотя не все патологии влияют на зачатие и вынашивание ребенка. Эрозия шейки матки и планирование беременности никак не взаимосвязаны, поэтому прижигание можно провести после рождении малыша. А вот лечение молочницы при планировании беременности обязательно следует провести, чтобы ребенок не заразился грибком при рождении.
Чтобы выявить имеющиеся патологии, будущим родителям необходимо пройти комплексное обследование. Обязательный список анализов:
- общий анализ крови и мочи;
- биохимический анализ крови;
- коагулограмма;
- анализ крови на гормоны;
- PAP-тест на наличие злокачественных клеток;
- группа крови и резус;
- анализ на ИППП;
- анализы на инфекции (ВИЧ, гепатит и др.).
Кстати, современная медицина позволяет при ВИЧ родить здорового ребенка.
В обязательном порядке проводится анализ на TORCH-инфекции (краснуху, герпес, токсоплазмоз, цитомегаловирус). При герпесе, как и других перечисленных инфекциях, беременность противопоказана. Если выявлено заболевание, сначала необходимо пройти лечение
Важно, чтобы была сделана прививка от краснухи, а также прививка от кори и других опасных инфекционных заболеваний. В таком случае снижается риск развития заболевания и осложнений при заражении
Для комплексного и всестороннего обследования необходимо пройти следующие исследования:
- УЗИ;
- маммографию;
- флюорографию;
- ЭКГ.
Другие исследования могут подбираться врачом в индивидуальном порядке.
Дюфастон или Утрожестан – что лучше?
Роль первого препарата при планировании зачатия и благополучно протекающей беременности общеизвестна. Однако существуют и эффективные аналоги.
Основной конкурент данного лекарственного средства – Утрожестан – при планировании зачатия тоже весьма эффективен. Препарат содержит прогестерон, изготавливаемый из растительного сырья. По этой причине используется точно так же, как и его аналог, описанный выше. Нет большой разницы в том, что при планировании беременности использовать — Дюфастон или Утрожестан. Какому конкретно препарату отдать предпочтение, решает доктор.
Отличие этих лекарственных средств в том, что Дюфастон — синтетический препарат, а Утрожестан натуральный. Но у первого гораздо меньше побочных эффектов.
Существенная разница между этими препаратами и в том, что Утрожестан можно не только пить, но и вводить прямо во влагалище, что предупреждает развитие аллергических реакций. А какой именно препарат назначать для терапии, решать будет доктор.
Противопоказания для приема
Поможет ли препарат Дюфастон забеременеть? Безусловно, да, но доктора должны учитывать как показания, так и противопоказания к его приему. Неправильное отношение к этому вопросу может негативно повлиять на здоровье женщины.
Основные противопоказания следующие:
- хроническая почечная недостаточность;
- гиперчувствительность к компонентам лекарства;
- наследственные патологии, например, синдромы Дабин-Джонсона и Ротора.
Перед тем как пить лекарственный препарат Дюфастон при планировании долгожданной беременности, нужно обратить внимание на свое здоровье. Например, если у пациентки имеются проблемы с сердечно-сосудистой системой или диабет, то при приеме этого препарата ей нужно быть осторожнее
Доктор должен постоянно следить за состоянием ее здоровья.
Принимать Дюфастон для того, чтобы забеременеть, можно спокойно, так как он безопасен. Это же касается и самого периода беременности. Но при лактации желательно, чтобы пациентка его не пила. Главный компонент препарата дидрогестерон выделяется с молоком матери и делает невозможным грудное вскармливание малыша.
Основные женские гормоны и их влияние на наступление беременности
Вырабатываются яичниками. Нужны для подготовки эндометрия (слизистой оболочки матки) к прикреплению эмбриона. Участвуют в процессе овуляции.
Если выработка эстрогенов нарушена, овуляция не происходит, то есть наступление беременности невозможно. Кроме того, нарушается менструальный цикл, что также приводит к проблемам с зачатием.
Прогестерон
Нужен для наступления беременности и ее поддержания.
Повышенный уровень прогестерона может привести к аменорее (отсутствию месячных), а если женщина уже беременна, то к нарушениям развития плаценты. Результат пониженной концентрации прогестерона – отсутствие овуляции, задержка внутриутробного развития плода.
Фолликулостимулирующий гормон (ФСГ)
Стимулирует созревание фолликула.
Повышение концентрации ФСГ свидетельствует об истощении яичников, приводит к нарушениям менструального цикла и даже к полному отсутствию менструаций. Еще одно последствие высокого уровня ФСГ – разрастание внутреннего слоя слизистой матки.
Лютеинизирующий гормон (ЛГ)
Контролирует овуляцию, способствует формированию желтого тела.
Отклонение уровня ЛГ от нормы приводит к поликистозу яичников, то есть к появлению на них многочисленных кист. Также нарушаются функции яичников, из-за чего фолликул не созревает, а овуляция не происходит.
Пролактин
Отвечает за будущую лактацию, участвует в регуляции менструального цикла.
Повышение уровня пролактина (гиперпролактинемия) приводит к подавлению выработки ФСГ и ЛГ, отсутствию овуляции и даже бесплодию. При гиперпролактинемии нарушается менструальный цикл. Кроме того, при избытке пролактина не нарастает достаточный слой эндометрия, из-за чего даже оплодотворенная яйцеклетка (эмбрион) не может имплантироваться в стенку матки. С гиперпролактинемией связано около 40% случаев ненаступления беременности.
Стоит помнить, что на работу репродуктивной системы влияют все гормоны. Например, недостаток гормонов щитовидной железы может привести к снижению либидо, замершей беременности или к врожденным порокам развития плода. Поэтому не стоит удивляться, если при ненаступлении беременности или подготовке к зачатию врач назначит анализы на уровень различных гормонов в организме, а не только перечисленных выше.
Схема терапии
Прогинова и Дюфастон при планировании беременности могут назначаться по отдельности или вместе, в зависимости от конкретной проблемы. Чтобы препараты помогли, их нужно принимать по определенной схеме:
- Для Дюфастона: 10 мг/день с 14 по 25 день цикла в течение 6 циклов подряд и более.
- Схема приема Прогиновы: по одному драже после еды ежедневно в течение 3-х недель, далее перерыв на 1 неделю.
Во время планирования беременности один препарат дополняет действие другого. При совместном приеме Дюфастона и Прогиновы одновременно приходят в норму и толщина эндометрия, и концентрация гормонов.
Препараты для стимуляции
Обычно гормональные препараты схожи для всех протоколов. Основное отличие заключается в дозировке. Лекарства можно разделить на три группы в соответствии с этапами ССО:
- стимуляция яичников. Главный компонент — агонисты или антагонисты ГнГРГ, помогающие стимулировать созревание фолликулов;
- оплодотворение. Основной компонент — ХГЧ. Гормон вводят за 36 часов до пункции, так как он способствует разрыву фолликула и выходу яйцеклетки;
- прикрепление эмбриона к матке. На этом этапе женщинам назначаются препараты с прогестероном для увеличения шансов на успешную имплантацию.
Для более глубокого понимания принципа действия гормональной стимуляции предлагаем ознакомиться с основными препаратами.
Оргалутран
Сильный препарат, применяемый для полной остановки выработки гормонов ЛГ и ФСГ. Подавление функций гипофиза начинается сразу, как только вещество попадает в кровь. Обычно стимуляцию оралгутраном проводят не более 5 дней.
Клостилбегит
Чаще всего применяется в коротком протоколе ЭКО. Таблетки стимулируют созревание большого количества фолликулов, поэтому по инструкции лекарство нельзя принимать больше 6 раз за всю жизнь, иначе произойдет истощение яичников. Прием препарата дает очень хорошие результаты, но только в сочетании с другими препаратами, влияющими на рост эндометрия.
Меногон
Обладает похожим действием с клостилбегитом. Препарат стимулирует выработку гормонов ЛГ и ФСГ и вызывает хорошую реакцию яичников. В результате созревает достаточно большое количество доминантных фолликулов.
Цетротид
Обладает особым назначением — задержкой овуляции. Препарат блокирует выработку половых гормонов, при этом ничем их не заменяя. Такая функция может потребоваться при необходимости регулировки менструального цикла для полного созревания фолликулов.
Менопур
Один из самых эффективных препаратов. Средство не только стимулирует рост фолликулов, но и положительно влияет на развитие эндометрия и выработку эстрогена.
Инъекции ХГЧ
Как только фолликулы достигнут размера в 18–20 мм, женщине назначают укол ХГЧ (хорионический гонадотропин человека). Препараты, содержащие ХГЧ, можно использовать только спустя сутки после приема средств, подавляющих выработку половых гормонов. В качестве инъекций часто назначают Прегнил, Профази, Гонакор и другие.
Как действует лекарство, почему его назначают и когда оно необходимо
Лекарство назначают, когда в организме не вырабатывается нужное количество прогестерона. Иногда его не отменяют вплоть до третьего триместра — в это время уже сформирована плацента, производящая прогестерон. Даже для беременной женщины и малыша препарат абсолютно безопасен. Также он не воздействует на овуляцию, свертываемость крови, не влияет отрицательно на печень.
Можно ли после приема Дюфастона забеременеть? Да, многие гинекологи рекомендуют это средство, так как оно показало себя с отличной стороны.
На Дюфастоне забеременеть можно — он восполняет недостаток прогестерона и является его синтетическим аналогом.
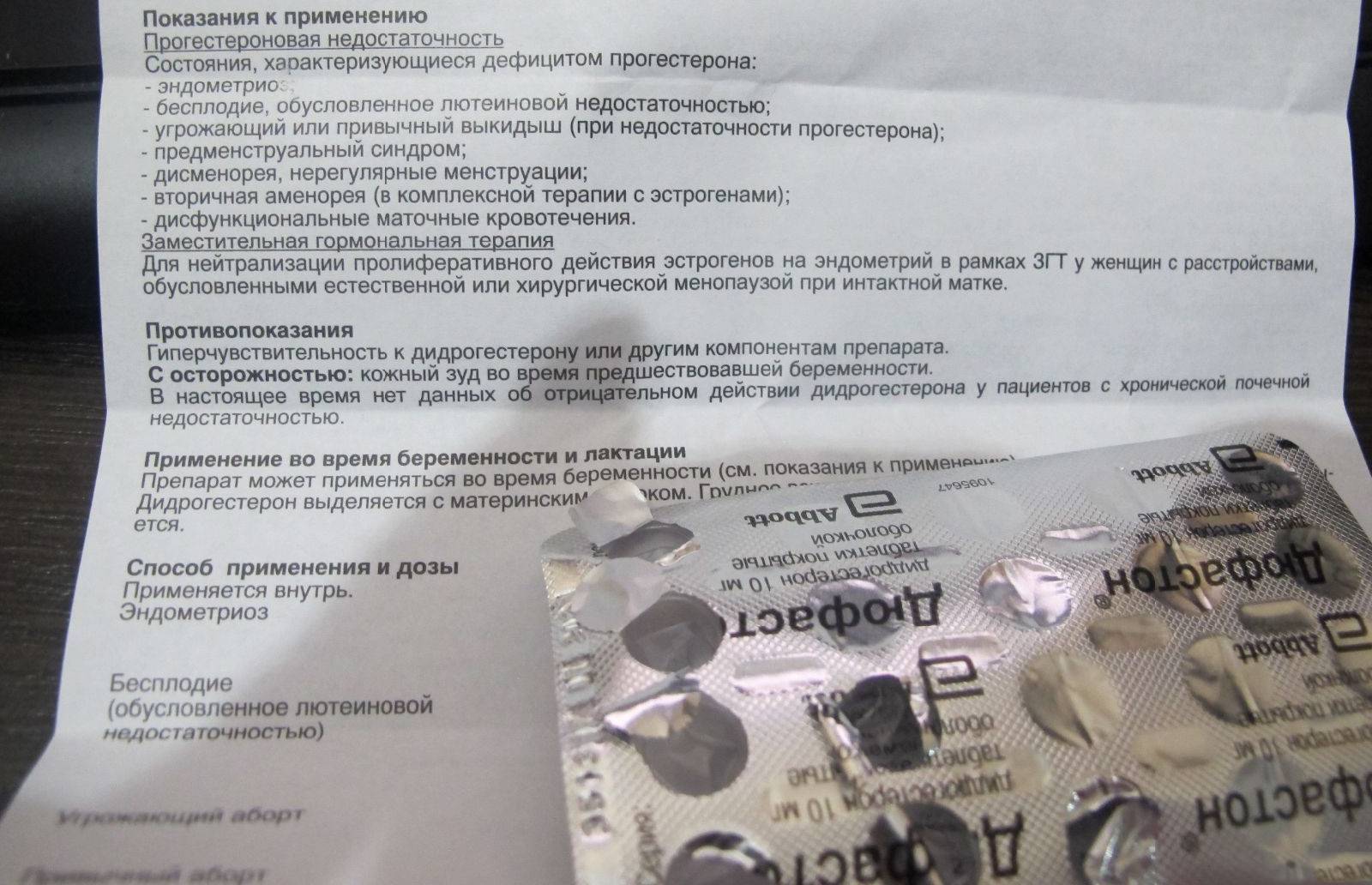
Препарат врачи прописывают в случаях, когда проблемы с зачатием связаны с недостатком гормона:
- бесплодие;
- угроза выкидыша;
- эндометриоз;
- маточные кровотечения;
- нерегулярный цикл;
- аменорея.
Пациентке важно точно знать, как нужно пить Дюфастон, чтобы забеременеть. Препарат необходимо пить в определенные дни менструального цикла, иначе он может действовать как противозачаточное
Помогает ли забеременеть Дюфастон? Да, потому что в его состав входит искусственный прогестерон, называемый «гормоном беременности». В естественных условиях выработка его происходит в постовулярные дни цикла, подготавливая матку к возможному зачатию. Чтобы определить действительно ли причина проблем с зачатием — отклонения в гормональном фоне, нужно обратиться в женскую консультацию и сдать анализы.
Как пить лекарственное средство Дюфастон при планировании в ближайшее время беременности? Обычно принимать его начинают с 16 по 25 день менструального цикла. Если беременность наступила, то прием продолжается до 20 недели, после чего дозировка постепенно уменьшается.
Доктора назначают прием препарата как минимум на три месяца. Если за это время зачатия не произошло, Дюфастон можно принимать до 6 месяцев.Комментарий эксперта: