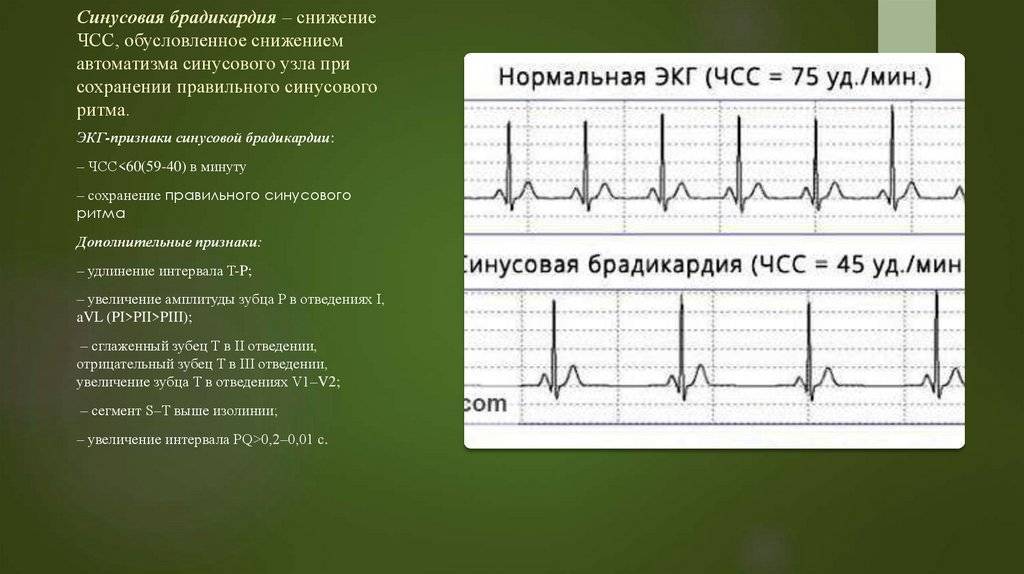
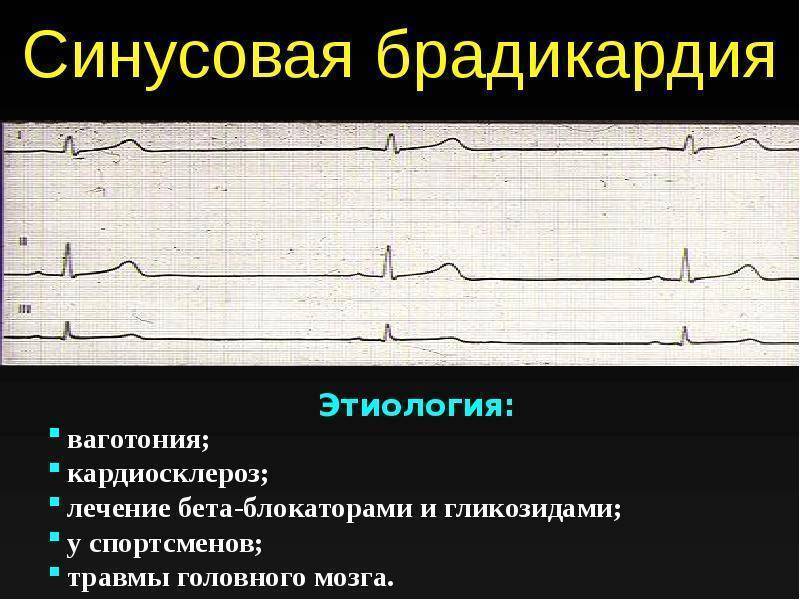
Брадикардия у детей: причины и риски
Замедленный сердечный ритм у ребенка может быть физиологической нормой у пассивных детей. Часто такая особенность наблюдается у малышей, которые отстают в развитии, а их вес ниже возрастной нормы. Значительное влияние на работу сердца оказывают некоторые медикаментозные средства. Нельзя забывать и о сопутствующих причинах:
- сниженный иммунитет;
- наследственность;
- сердечные патологии;
- недоношенность (в младенческом возрасте);
- патологии сосудов;
- нервно-психические заболевания;
- стрессы.
Брадикардия является частым спутником тяжелых инфекционных процессов. Такой сердечный сбой отмечается у подростков на фоне эндокринных нарушений.
Как видим, причин замедленного сердечного ритма может быть много. Но при отсутствии должного лечение возрастает риск трансформации процесса в серьезное осложнение. Ведь при замедленном ритме сердца снижается скорость кровоснабжения, что отражается на многих биохимических процессах. Скопление в тканях углекислого газа может привести к гипоксии, а это в свою очередь грозит нарушением деятельности мозга.
Диагностика заболевания у детей
Для детей разного возраста существуют свои установленные нормы частоты сокращений сердечной мышцы. Так, например, при рождении она составляет порядка 140 ударов, сделанных за 1 минуту, однако в год уже снижается до 120 и т.д.
Определить, насколько ситуация у конкретного ребенка выбивается из нормальных показателей, можно при помощи специальных методов диагностики.
В первую очередь, назначается проведение тестовой ЭКГ в трех вариантах: в положении сидя, лежа, а затем после небольшой нагрузки. Это дает возможность проследить за тем, существуют ли нарушения ритма у юного пациента. Дополнительно может быть назначено суточное мониторирование ЭКГ, осуществляемое на протяжении 24 часов. Процедура не осложняет жизнь ребенка, не мешает его двигательной активности и может проводиться в абсолютно любом возрасте.
Также кардиолог может порекомендовать прохождение нагрузочных тестов, демонстрирующих скрытые сбои в работе сердечно-сосудистой системы, и фармакологических проб.
Как возраст влияет на появление сердечных шумов?
Родителям важно знать, что в каждом детском возрасте есть вероятность столкнуться с неприятным явлением. Проходя несколько этапов развития, сердечно-сосудистая система малыша меняется, стремясь достигнуть уровня развития взрослого организма
Процесс естественный, но сталкивающийся иногда с тем, что увеличение длины кровеносных сосудов и объема сердца не совпадает с общим ростом детского организма. Такая же картина вырисовывается и при опережении развития сердечно сосудистой системы роста организма. Что же происходит в определенном возрасте в сердце ребенка?
ЧИТАЕМ ТАКЖЕ: что означает окно в сердце у ребенка?
Период новорожденности
Обследуя новорожденного, неонатолог в обязательном порядке прослушает шумы. Легкое их проявление свойственно всем детям и связано оно с перестройкой кровеносной системы ребенка. Свойственный плоду прямой кровоток между аортой и легочной артерией завершается. Главная задача специалиста – правильно распознать услышанную проблему и вовремя выявить порок. Согласно статистическим подсчетам, около 1,5% грудничков появляются на свет с врожденным пороком.

1-12 месяцев
Если осмотр ребенка в роддоме не вызвал тревоги у неонатолога, шумы после месяца может прослушать педиатр. Подобная проблема после месячного возраста, когда родовые отклонения должны были уйти, выливается в серьезный диагноз в 5-6 месяцев. Синюшность кожи, одышка, отставание в развитии, отмеченные у годовалого малыша или в течение первого года, указывают на порок сердца. Шумы без описанных выше симптомов относят к функциональным, которые исчезают с ростом ребенка.
1-2 года
Всеобщее плановое обследование, направленное на выявление сердечных недугов, проводится детям в возрасте 1 года. Обнаруженные в это время лишние тоны могут быть вызваны усиленной тревогой ребенка или быстрым ростом. Возможно, врач ранее не придал значения нарушению. Как правило, 95% шумов, установленных в этом возрасте, относятся к безопасному функциональному виду, ведь порок с большой точностью диагностируется гораздо раньше.
2-3 года
Период, в котором каждый 3-й малыш наблюдается у кардиолога по причине сердечных шумов. Внезапно возникшие добавочные тоны могут быть объяснены факторами, сопутствующими обследованию. Ребенок много бегал перед тем как пройти обследование или у него немного скакнула температура, либо он тревожился и сильно волновался перед посещением доктора.

5-7 лет
Шумы у дошкольников 5-7 лет кардиологи относят к доброкачественным, не вызывающим особых опасений тонам, указывая на их внешнюю природу. Основательные физические нагрузки, чувство тревоги, лихорадка, гипертиреоз могут стать причиной таких проявлений в сердце. Если родители устранят образовавшиеся негативные факторы из жизни своего ребенка, исчезнут и патологические тоны.
ЧИТАЕМ ТАКЖЕ: дополнительная хорда в сердце у ребенка: что это?
10-12 лет
Подростковый возраст 10-12 лет и начало полового созревания отмечаются небольшими функциональными тонами, даже если раньше они не проявлялись. Идет рост сосудов в ширину и длину, но идет он неравномерно.
Врачи отмечают, что возрастные тоны не опасны для здоровья пациента – переступив определенный возрастной рубеж, симптомы исчезают без каких-либо последствий. Родителям можно не волноваться.
ИНТЕРЕСНО: в течение какого времени и до какого возраста ребенок считается новорожденным?
Факторы развития брадикардии
- Склеротические изменения миокарда – мышечного слоя сердца, затрагивающие синусовый узел.
- Повышенный тонус парасимпатической нервной системы.
- Повышенное внутричерепное давление (при отеке мозга, опухоли, менингите, кровоизлиянии в мозг).
- Действие некоторых лекарственных препаратов для лечения сердечно-сосудистых заболеваний (бета-блокаторы, антиаритмики и др.).
- Токсические отравления свинцом, никотином.
- Гипотиреоз – снижение функции щитовидной железы.
- Голодание.
- Возрастные изменения в сердце.
- Заболевания сердечно-сосудистой системы (атеросклероз коронарных сосудов , ИБС, кардиосклероз, инфаркт, эндокардит, миокардит, постинфарктные рубцы и др.).
- Нарушение обмена минеральных веществ и электролитов, участвующих в проведении электрических импульсов в сердце.
- Обструктивное апноэ (остановка дыхания во время сна).
- Инфекционные и воспалительные заболевания (ревматизм, системная красная волчанка).
- Гемохроматоз (накопление железа в органах и тканях).
- Некоторые заболевания, не связанные с работой сердечно-сосудистой системы (брюшной тиф, желтуха и др.).
Тахикардия: причины и опасность
Если частота сердечных ударов у ребенка превышает возрастную норму на 20-30, тогда кардиолог сообщает родителям, что у ребенка тахикардия. Такое нарушение часто сопровождает другие патологии, но может выступать в роли функционального расстройства. Причин учащенного ритма множество, и они зависят от возраста маленького пациента.
Так, у грудничков и дошкольников в числе провоцирующих факторов:
- гипоксия;
- интоксикация;
- обезвоживание;
- анемии;
- повышение температуры тела;
- течение инфекционных процессов;
- врожденные пороки сердца;
- эмоциональные перегрузки;
- ревматизм.
Если частота сердечных ударов увеличена в два раза и более по сравнению с нормой — могут появиться пароксизмы. При этом у детей часто наблюдаются обмороки.
Причины тахикардии у подростков немного отличаются. Это:
- стремительный рост;
- гормональный сбой;
- беспорядочное питание и диеты;
- эндокринные нарушения;
- хронические заболевания.
В пубертатном периоде у детей часто появляются проблемы с артериальным давлением, что тоже может спровоцировать развитие тахикардии.
Профилактика брадикардии
В качестве профилактики брадикардии врачи обычно рекомендуют слежение за своим общим состоянием. Это означает, что все те факторы, которые могут привести к развитию болезни, нужно выявлять на раннем этапе.
Немаловажно и то, что, по сути, брадикардия является скорее патологическим симптомом, а не полноценным заболеванием. Поэтому она – это следствие, а не причина вашего плохого самочувствия
В некоторых случаях она вообще может быть физиологической особенностью организма. Поэтому крайне важно вовремя проходить консультацию у врача и следить за своим самочувствием самостоятельно.
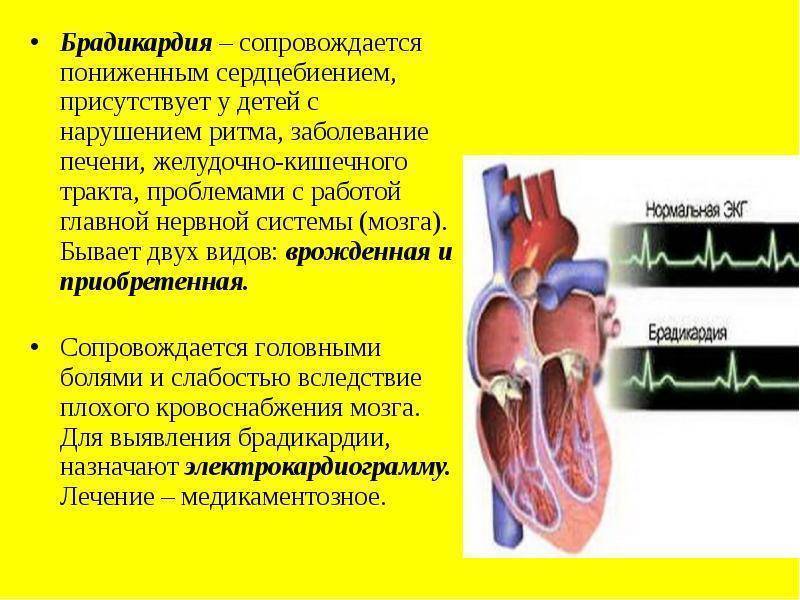
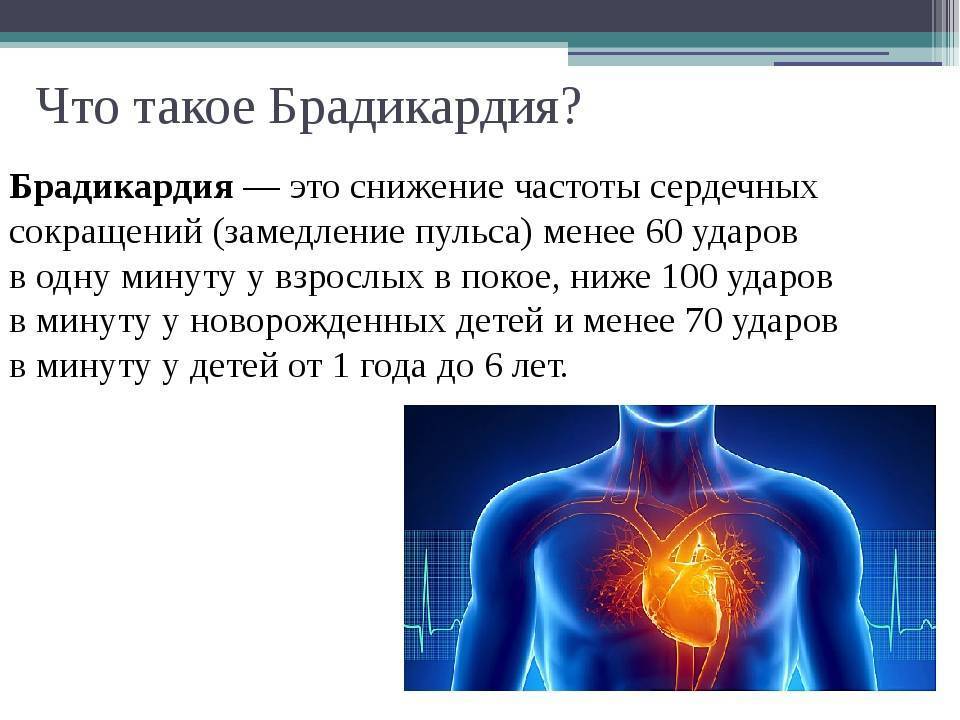
Брадикардия – это не всегда признак наличия серьезного заболевания, хотя чаще всего этот симптом указывает на то, что в организме происходит что-то неладное. Не стоит мучить себя догадками – обратитесь к кардиологу за консультацией. Чем раньше будут выявлены причины появления неприятной симптоматики, тем выше вероятность полного избавления от патологии при помощи консервативных методов лечения.
Разновидности
В зависимости от клинической картины выделяют несколько типов брадикардии:
- Синусовый тип брадикардии– возникает вследствие того, что блуждающий нерв находится в гипертонусе.
- Гетеротропный тип брадикардии– причина возникновение – синусовый узел сердечной мышцы находится в угнетенном состоянии. У ребенка данная форма брадикардии возникает крайне редко.
- Блокада сердца – отсутствие электрической связи с сердечными желудочками. При данном состоянии количество ударов в минуту находится в пределах от 30 до 40. Симптомы сердечной блокады – судороги и частые обморочные состояния.
По тяжести протекания брадикардия имеет три стадии (за пример взяты показатели нормы сокращения сердечной мышцы у подростков):
- Первая стадия (легкая) – частота сокращения сердца от 60 до 60.
- Вторая стадия (средняя) – от 40 до 50.
- Третья стадия (выраженная брадикардия) – ниже 40 ударов в минуту.
Симптомы брадикардии

Обычно брадикардия проявляется:
- замедлением сердцебиения до 30-50 ударов в минуту;
- слабостью;
- головокружением;
- временным нарушением памяти;
- кратковременным расстройством зрения;
- спутанным мышлением;
- нарушением концентрации внимания;
- потерей сознания;
- потемнением в глазах;
- судорогами.
Зная симптомы, становится понятно, чем опасна брадикардия. Так, если частота пульса снижается до 40 ударов в минуту, возникает недостаточность кровообращения. В результате мозг и внутренние органы начинают испытывать острую нехватку кислорода. Если больному не будет оказана своевременная медицинская помощь, возможна полная остановка дыхания.
Если Вы обнаружили у себя схожие симптомы, незамедлительно обратитесь к врачу. Легче предупредить болезнь, чем бороться с последствиями.
Лучшие врачи по лечению брадикардии
10
Кардиолог
Думикян Анаит Шаликоевна
Стаж 36
лет
Кандидат медицинских наук
Медцентр ОН КЛИНИК на Цветном бульваре
г. Москва, Цветной б-р, д. 30, корп. 2
Цветной бульвар
390 м
8 (495) 185-01-01
9.6
Кардиолог
Терапевт
Пульмонолог
Врач высшей категории
Воронова Наталья Анатольевна
Стаж 17
лет
Кандидат медицинских наук
Евромедклиник
г. Москва, Сиреневый бульвар, д. 32а
Щелковская
900 м
8 (495) 185-01-01
9.8
Кардиолог
Терапевт
Пульмонолог
Врач высшей категории
Закараева Сацита Гиланиевна
Стаж 30
лет
Кандидат медицинских наук
Московский доктор в Бутово
г. Москва, ул. Коктебельская, д. 2, корп. 1
Бульвар Дмитрия Донского
500 м
8 (499) 969-29-32
10
Кардиолог
Физиотерапевт
Врач высшей категории
Профессор
Михайленко Лариса Витальевна
Стаж 31
год
Доктор медицинских наук
Медицинский центр К-Медицина
г. Москва, Проспект Мира, д. 105, стр. 1
ВДНХ
730 м
8 (495) 185-01-01
9.9
Кардиолог
Врач функциональной диагностики
Романова Наталья Евгеньевна
Стаж 22
года
Кандидат медицинских наук
Ваш доктор в Тропарёво
г. Москва, Ленинский пр-т, д. 131
Тропарево
870 м
8 (495) 185-01-01
8.9
Кардиолог
Терапевт
Врач функциональной диагностики
Врач высшей категории
Наткина Динара Умарбековна
Стаж 9
лет
Кандидат медицинских наук
Поликлиника ПрофМедЛаб
г. Москва, Пресненский Вал, д. 14
Улица 1905 года
660 м
8 (495) 185-01-01
8.9
Кардиолог
Терапевт
Сафиева Зульфия Омаровна
Стаж 14
лет
Добромед Коровинское шоссе
г. Москва, Коровинское шоссе, д.23, к.1
Селигерская
2.3 км
8 (495) 185-01-01
9.8
Кардиолог
Врач функциональной диагностики
Аритмолог
Соколова Светлана Олеговна
Стаж 24
года
Кандидат медицинских наук
Медцентр Столица на Арбате
г. Москва, Большой Власьевский пер., д. 9
Смоленская
760 м
8 (499) 519-39-10
9.3
Кардиолог
Педиатр
Терапевт
Врач высшей категории
Мусаева Алина Фарвазовна
Стаж 16
лет
Клиника МедСемья на Беломорской
г. Москва, Беломорская, д. 26
Беломорская
230 м
8 (499) 969-28-50
8.7
Кардиолог
Терапевт
Врач функциональной диагностики
Врач высшей категории
Гудкова Юлия Сергеевна
Стаж 15
лет
Медико-стоматологическая клиника SHIFA (ШИФА) м. Университет
г. Москва, Ломоносовский пр-т, д. 25, корп. 1
Университет
390 м
8 (495) 185-01-01
Диагностика брадикардии
на запястьена шееособенно с ЧСС менее 50 ударов в минутуСаму брадикардию можно подтвердить следующими диагностическими методами:
- аускультация;
- электрокардиография (ЭКГ);
- фонокардиография.
Электрокардиография
расстояние между пиками двух одинаковых зубцов или волнОсновными электрокардиографическими признаками атриовентрикулярной блокады являются:
- увеличение продолжительности интервала P – Q;
- выраженная деформация желудочкового комплекса QRS;
- число сокращений предсердий всегда больше числа желудочковых комплексов QRS;
- выпадение желудочковых комплексов QRS из общего ритма.
Фонокардиография
особенно выраженной и с гемодинамическими нарушениямиДля уточнения диагноза пациентам с брадикардией могут назначить следующие диагностические методы обследования:
- Общий и биохимический анализ крови. Этот лабораторный метод может указать на наличие воспалительного процесса в организме, поможет заподозрить инфекцию или отравление.
- Общий и биохимический анализ мочи. Назначается из тех же соображений, что и анализ крови.
- Анализ крови на гормоны. Чаще всего проверяют уровень гормонов щитовидной железы для подтверждения гипотиреоза.
- Эхокардиография (ЭхоКГ). Данный метод представляет собой исследование сердца с помощью ультразвукового излучения. Он дает представление о строении органа и нарушениях гемодинамики. Его назначают в обязательном порядке при наличии других симптомов (наряду с брадикардией).
- Анализ на токсины. При отравлениях свинцом или другими химикатами на анализ могут взять кровь, мочу, кал, волосы или другие ткани организма (в зависимости от обстоятельств, при которых произошло отравление).
- Бактериологическое исследование. Бактериологическое исследование крови, мочи или кала необходимо для подтверждения диагноза инфекционного заболевания.
Несколько случайных отзывов
02.03.2018Мама Кнышева Константина
Хочу выразить огромную благодарность всему медицинскому составу который участвовал в процессе лечения! А особенно хочется отметить работу Рубанова С.С и Шарова А.В. Спасибо Вам огромное, вы профессионалы своего дела! Сыну 2 года лечили зубки под наркозом. Мы конечно очень переживали, а зря, все прошло просто великолепно! Какое же теперь счастье видеть своего ребенка здоровым и с красивыми зубками! Спасибо Вам ещё раз!
18.07.2015Дашкова Т.С.
Большое спасибо хочу выразить Шагиной Ирине. Врач очень приятный, все хорошо объяснила, очень хорошо относится к детям даже под конец рабочего дня.
12.07.2016Анонимно
Честно скажу, мне угодить трудно. Но “Эдкарик” смог. Пришли на осмотр к ортопеду и на УЗИ, остались очень довольны. Ребенок не пискнул ни разу, хотя он это любит. Очень аккуратные и вежливые врачи, внимательные. Хотелось бы, чтобы в “Эдкарике” появился офтальмолог и прививки детям делали. Приходится ездить к МЭ, а так здесь хочется(((
16.03.2016Анонимно
Огромное спасибо коллективу “Эдкарика”, врачам и ассистентам, а также администраторам Валентине, Оксане и Александре за оперативность и профессионализм! Ваши благодарные пациенты.
Смотреть все
Оставить отзыв
Причины аритмии
Сердце обладает свойством автоматизма. Оно сокращается под воздействием импульсов, которые вырабатываются в самом сердце. За генерацию и проведение импульсов отвечает проводящая система миокарда, образуемая узлами нервной ткани. Нарушения в работе этой системы приводят к сбою сердечного ритма.
Вызвать аритмию могут сердечно-сосудистые заболевания:
- ишемическая болезнь сердца (нарушение кровообращения сердечной мышцы);
- перенесенный инфаркт миокарда. В 15% случаях наблюдается такое осложнение, как постинфарктная аневризма – выпячивание стенки желудочка сердца. Аневризматический сегмент не участвует в сокращении, что приводит к возникновению аритмии;
- кардиомиопатии (изменения размера и формы сердца), а также врожденные и приобретенные пороки сердца;
- миокардиты (воспалительные заболевания сердечной мышцы);
- артериальная гипертензия.
Кроме этого аритмия может быть вызвана:
- вегето-сосудистой дистонией;
- нарушением электролитного баланса организма (в результате острого недостатка магния, а также дефицита или переизбытка калия и кальция);
- курением, злоупотреблением алкоголем, отравлением;
- стрессом;
- физическими нагрузками;
- лихорадочными состояниями при инфекционных заболеваниях;
- эндокринными нарушениями. В частности, аритмия может наблюдаться во время климакса.
Диагностика
Врачи выделяют несколько острых временных промежутков, когда особо обостряется возможность развития патологии. Зачастую аритмия у ребенка развивается в младенчестве, в 4-5 лет, в 7-8 лет, в 11-12 лет и в подростковом периоде. В эти возрастные интервалы происходят скачки роста. Поэтому проведение профилактической диагностики и кардиологического обследования в это время имеет особое значение, даже если симптомы болезни никак себя не проявляют.
Выявить отклонение и установить диагноз может только детский кардиолог или аритмолог. Изначально следует пройти консультацию у профильного специалиста, который:
- изучит историю болезни маленького пациента;
- проведет полный осмотр, сделает пальпацию, перкуссию и аускультацию;
- назначит необходимую лабораторную и инструментальную диагностику.
Чтобы выявить заболевание и зафиксировать диагноз, доктор назначает:
- Электрокардиографию (ЭКГ) – метод исследования сердца, который позволяет зарегистрировать электрическую сердечную деятельность.С его помощью врач выявляет отклонения ритма, определяет частоту сокращения мышцы.
- Суточное мониторирование ЭКГ – изучение сердечной деятельности, которое проходит на протяжении суток. В сравнении с ЭКГ этот метод более точный. Позволяет зарегистрировать динамику ритма во время разных периодов жизнедеятельности ребенка: активности и сна.
- Нагрузочные тесты – анализ активности сердца при разных по интенсивности физических нагрузках. Назначаются при подозрении аритмии сердца у ребенка в 3 года и старше.
Результаты диагностики позволяют кардиологу установить заболевание. Дополнительно врач может назначать процедуры, которые помогут выявить причины развития патологии:
- Эхокардиография (ЭхоКГ) – изучение сердца с помощью ультразвука. С ее помощью можно обнаружить органические предпосылки развития аритмии: пороки, новообразования и др.
- Электроэнцефалография (ЭЭГ) – изучение электрической активности мозга. Назначается, если есть подозрение на связь патологии с отклонениями в работе головного мозга.
- Рентгенография – исследование с помощью рентгеновских лучей. Позволяет обнаружить предпосылки аритмии, которые с работой сердца напрямую не связаны: болезни крупных сосудов, патологии позвоночника и др.
Профилактика болезни
Чтобы не только сердце, но и весь организм был крепким и здоровым, нужно в первую очередь нормализовать рацион. Необходимо исключить все кофеинсодержащие напитки, а также шоколад, жареную пищу и уменьшить количество сахара. Самая лучшая диета – растительно-молочная. Полезны фруктовые соки, свежие овощи. Подкрепить эффект от диеты помогут витаминные комплексы. Ребенку обязательно нужно принимать магний и калий, которые нормализуют сердечный ритм. Предварительно проконсультируйтесь с врачом. И обязательно включите в дневной распорядок ребенка умеренные физические нагрузки, например утреннюю гимнастику. Она стимулирует работу сердца и повышает его стойкость к выбросу избыточного количества адреналина. В итоге снижается раздражительность, нормализуется эмоциональный фон. При этом нельзя перенапрягаться, любые занятия должны быть умеренными. Очень полезно, например, плавание.
- Е.Л. Бокерия. Эктопическая предсердная тахикардия у детей: клиника, диагностика и лечение // Анналы аритмологии, 2006, №3, с.16-19.
- А.И. Сафина, И.Я. Лутфуллин, З.А. Гайнуллина. Нарушения ритма сердца у новорожденных // Практическая медицина, ноябрь 2010, №6(45), с.75-79.
- Л.А. Балыкова, И.С. Назарова, А.Н. Тишина. Лечение аритмий сердца у детей // Практическая медицина, сентябрь 2011, №(53), с.30-37.
Синусовая брадикардия сердца у ребенка: причины и показатели
Возможные причины детской брадикардии:
- наследственная предрасположенность;
- наличие инфекционных заболеваний;
- быстрый рост ребёнка;
- заболевания сердечно-сосудистой системы.
О детской брадикардии в видео Союза педиатров России:
https://youtube.com/watch?v=lQfJ6llsw7g
У новорождённых
Нормой пульса у новорождённых является 120-140 ударов. Это значение носит непостоянный характер и зависит от того, своевременно ли ребёнок появился на свет.
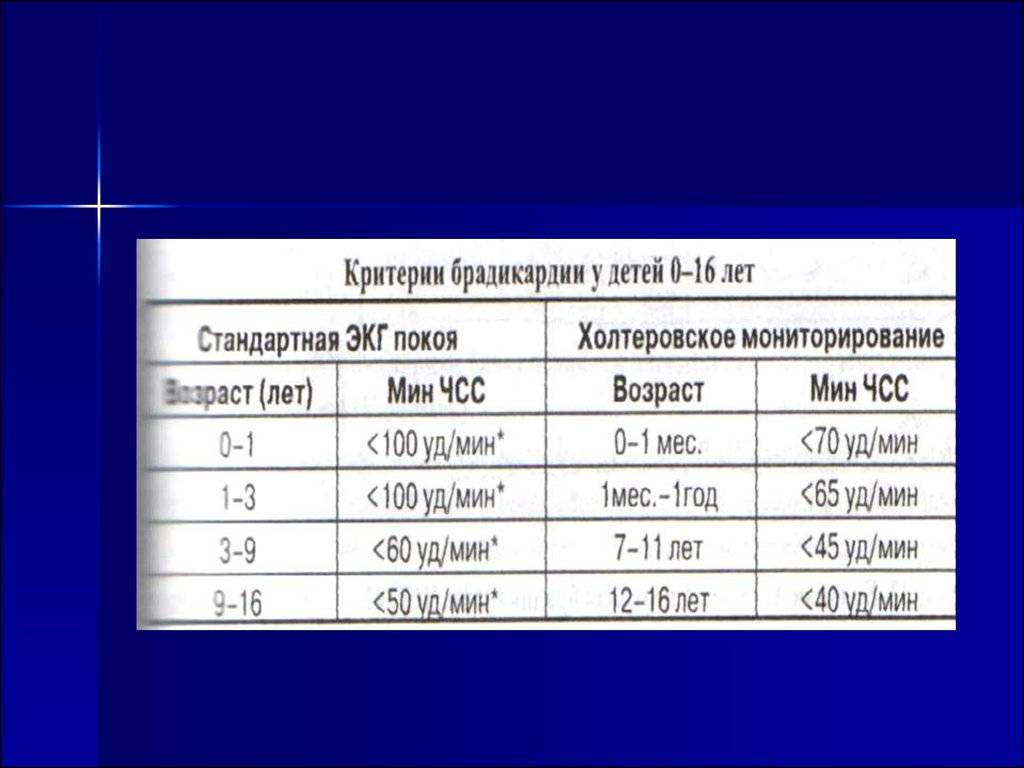
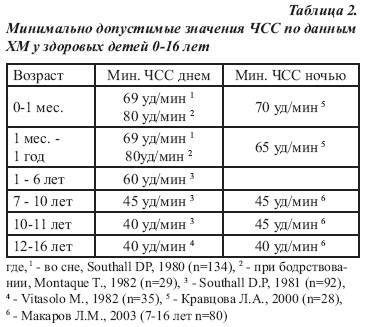
Критерием синусовой брадикардии у младенца считается ЧСС менее 100 в минуту более 10 с. Явно патологическим характер брадикардии считается при ЧСС менее 90 — у недоношенных, и менее 80 — у доношенных детей.
От 1 года и старше
 Со временем пульс начинает снижаться. К первому году жизни нормой считается 130-132 удара.
Со временем пульс начинает снижаться. К первому году жизни нормой считается 130-132 удара.
К двум годам пульс снизится до отметки 124 удара. Однако в этом возрасте на данный показатель влияет активность детей, физические нагрузки и другие факторы, частота сердцебиения может быть от 95-155 ударов. Нормой частоты пульса у детей в возрасте от 5-6 лет является 105 ударов.
Отклонением от нормы и признаком заболевания является снижение пульса до 80-90 ударов в минуту.
У детей школьного возраста
У школьников нормой ЧСС является диапазон от 80-110 ударов. Болезнь у детей школьного возраста проявляется в виде снижения ЧСС до 70 ударов в минуту.
Детям удобнее мерить частоту сердечных сокращений пульсометром. Они бывают разных видов. Например прибор на палец очень удобен во время спортивных занятий, запястные аппараты компактны и просты в использовании, а нагрудный — это классический вариант портативного монитора ЧСС.
У подростков
У детей в возрасте от 13 до 15 лет пульс считается нормальным, если он колеблется в диапазоне от 65-95 ударов. Сердцебиение подростка старше 15 лет в норме должно быть таким же, как и у взрослого человека. При брадикардии у подростков ЧСС снижается до 50-60 ударов в минуту.
Народная медицина в лечении брадикардии
Хорошим дополнением к основной медикаментозной терапии брадикардии является лечение народными средствами. Оно включает следующие рецепты:
Редька и мед
Хорошо помогает ускорить сердцебиение сок редьки с медом. Для приготовления этого средства необходимо срезать с редьки верхушку. Сделать внутри углубление, вынув ложкой часть мякоти. Заполнить его медом и оставить на ночь. На следующий день употребить образовавшийся сироп в течение дня, разделив на три приема.
Грецкие орехи
Проверенным средством в лечении многих сердечных заболеваний, в том числе и брадикардии, являются грецкие орехи. Взять полкилограмма очищенных ядер, смешать их со стаканом сахара и таким же количеством кунжутного масла. Залить литром кипятка разрезанные на 4 части лимоны в количестве 4-х штук. Все полученные компоненты смешать. Смесь принимать за 30 минут до еды 3 раза в день по столовой ложке.
Лимон и чеснок
Лимон и чеснок — самые действенные методы в лечении брадикардии. Из 10 лимоном выжать сок. Измельчить и добавить в него 10 головок чеснока. Все ингредиенты залить литром свежего меда. Настаивать в течение 10 дней, ежедневно встряхивая. Принимать натощак по 4 чайные ложечки, рассасывая каждую порцию не менее минуты.
Сосновые побеги
Спиртовая настойка молодых верхушечных побегов сосны. Для ее приготовления берется 70 веточек и настаивается на солнце в 300 мл водки в течение 10 дней. Дозировка на один прием — 20 капель.
Отвар из плодов шиповника
Взять 10 крупных ягод и отварить в 400 мл воды (примерно 15 минут). Остуженный отвар процедить, в него протереть через сито ягоды, смешать с тремя чайными ложками меда. Принимать ежедневно перед каждым приемом пищи по половине стакана до полного исчезновения всех признаков брадикардии.
Одинаково ли проявляются нарушения ритма сердца?
Все нарушения ритма и проводимости клинически проявляют себя по разному у разных пациентов. Часть больных никаких симптомов не ощущает и узнает о патологии только после планового проведения ЭКГ. Эта часть больных незначительна, так как в большинстве случаев пациенты отмечают явную симптоматику.
Так, для нарушений ритма, сопровождающихся учащенным сердцебиением (от 100 до 200 ударов в мин), особенно для пароксизмальных форм, характерно резкое внезапное начало и перебои в сердце, нехватка воздуха, болевой синдром в области грудины.
Некоторые нарушения проводимости, например пучковые блокады, ничем не проявляются и распознаются только на ЭКГ. Синоатриальная и атрио-вентрикулярная блокады первой степени протекают с незначительным урежением пульса (50-55 в мин), из-за чего клинически могут проявляться лишь незначительной слабостью и повышенной утомляемостью.
Блокады 2 и 3 степени проявляются выраженной брадикардией (меньше 30-40 в мин) и характеризуются кратковременными приступами потери сознания.
Кроме этого, любое из перечисленных состояний может сопровождаться общим тяжелым состоянием с холодным потом, с интенсивными болями в левой половине грудной клетки, снижением артериального давления, общей слабостью и с потерей сознания. Эти симптомы обусловлены нарушением сердечной гемодинамики и требуют пристального внимания со стороны врача.
Основные проявления
- Приступы потери сознания или головокружения во время урежения пульса (приступы
Морганьи-Эдемс-Стокса или продромы МЭС). - Артериальная гипертензия или нестабильное АД, плохо корригируемые гипотензивной терапией
на фоне брадикардии или периодических урежений пульса. - Снижение толерантности к физической нагрузке, повышенная утомляемость, на фоне брадикардии.
- Хроническая недостаточность кровообращения по большому и малому кругу, не поддающаяся
консервативной терапии, при постоянной или приходящей брадикардии. - Стенокардия напряжения и покоя в сочетании с урежением ритма сердца, особенно при отсутствии
данных за стенотическое поражения коронарных артерий. - Стойкая инвалидизация пациента на фоне снижения ритма сердца, рефрактерность заболевания
к консервативной терапии.
Диагностика низкого пульса
Определение причин патологически низкого пульса предусматривает проведение комплексной диагностики. Прежде всего врач выслушивает жалобы пациента, собирает анамнез и проводит осмотр. При выявлении брадикардии (т. е. снижения пульса) пациенту назначают . Что касается диагностических исследований, то они заключаются в следующем:
- Электрокардиография;
- Суточный мониторинг по Холтеру;
- УЗ-сканирование сердца;
- ;
- Велоэргометрия.
Помимо этого, при необходимости, может быть проведено ЧПЭФИ, которое позволяет изучить проводящие пути сердца и определить органический или функциональный характер заболевания.
Проявления аритмии в детском возрасте
Далеко не в каждом случае заболевание удается вычислить по симптомам: зачастую о нем узнают лишь во время прохождения планового осмотра у врача, предусмотренного по возрасту.
Симптомы аритмии у младенцев
На первом году жизни аритмия у детей симптомы имеет следующие:
- одышка, появляющаяся приступами: резко началась и так же неожиданно исчезла;
- побледнение или приобретение кожей синего оттенка;
- повышение капризности, беспокойное поведение;
- потеря аппетита;
- беспорядочный сон;
- низкая прибавка веса, недостаточная для возрастных норм;
- сильная пульсация сосудов в области шеи.
Симптомы аритмии у детей старшего возраста
Аритмия у ребенка постарше проявляется следующим образом:
- быстрая утомляемость;
- сложности с переносимостью физических нагрузок;
- дискомфорт в зоне грудины и сердца;
- пониженное артериальное давление;
- обмороки и предобморочное состояние.
Актуальность проблемы
Проблема допуска к беременности, ведения женщин с поражениями сердца и сосудов становится все более актуальной. Стремление продвинуться выше по социальной лестнице, обзавестись финансовой «подушкой безопасности», более поздний возраст заключения браков привели к увеличению возраста первородящих женщин. Материнство в зрелом возрасте чаще сопряжено с риском эндокринных, сердечно-сосудистых заболеваний (или ССЗ).
Также высокий уровень развития медицины стал причиной того, что все больше женщин с врожденными пороками сердца доживает до репродуктивного возраста и допускается до беременности, в то время как повышенная нагрузка на организм становится главной причиной материнской смертности. Среди всех ССЗ наибольший риск неблагоприятного исхода беременности и родов несут:
врожденные пороки сердца;
ревматические поражения клапанов сердца;
состояния с повышением артериального давления.
Кардиомиопатии встречаются крайне редко, но представляют самую большую опасность для женщин.
Своевременное выявление ССЗ дает возможность профилактического наблюдения, госпитализации и своевременного лечения.