Вирус Коксаки у детей
Несмотря на общность проявлений вируса Коксаки в организме взрослых и детей, существует и ряд особенностей. Прежде всего, у большинства детей инфекция Коксаки протекает бессимптомно. Как считает доктор Комаровский наиболее частые симптомы вируса Коксаки у детей — герпангина и синдром «рука-нога-рот», которыми болеют практически все дети. По его мнению, какое-то особое лечение для таких детей не требуется, достаточно симптоматической терапии и обильного употребления жидкости. Заболевания быстро проходят.
Иногда родители интересуются: заразен ли и сколько заразен ребенок. Ребенок является источником возбудителя ЭВИ с возможностью его передачи окружающим лицам на протяжении всего заболевания, а во многих случаях и после заболевания на протяжении 1-2 недель. Поэтому больной ребенок должен быть изолирован в кратчайшие сроки.
Особую группу риска представляют дети новорожденные и младшего возраста дети. В большинстве случаев у них ЭВИ проявляется в форме относительно доброкачественной лихорадки, у некоторых с сыпью на теле. В то же время вирусы Коксаки являются наиболее частой причиной энцефаломиокардита. Ребенок заражается преимущественно от родственников в семье, иногда внутриутробным путем. Характерна вялость, рвота, повышение температуры тела, симптоматика поражения сердца: одышка, акроцианоз, тахикардия, нарушение сердечного ритма, расширение границ сердца. При энцефалите — очаговые симптомы. Течение тяжелое, возможны летальные исходы.
Еще одним чрезвычайно серьезным, является сепсис-подобное заболевание, этиологическим агентом которого являются вирусы Коксаки. Очень часто инфекционное заболевание протекает крайне тяжело, молниеносно с некрозом печени и поражением сердца, легких, поджелудочной железы и мозга и заканчивается летальным исходом. Тяжесть заболевания определяется уровнем материнских антител, состоянием здоровья ребенка и вирулентностью возбудителя инфекции.
Диагностика и лечение вирусной инфекции
Определение Коксаки в организме не всегда может основываться только на основании внешних проявлений, так как они могут быть схожими с другими заболеваниями. Более точно диагностировать вирус Коксаки у заболевшего можно с помощью лабораторных исследований:
- ПЦР-анализ на вирус в смывах из носоглотки и в фекалиях – самый точный метод, который позволяет определить генотип вируса;
- определение количества и активности специфических антител в крови – серологический анализ сыворотки крови на наличие антител к вирусу Коксаки;
- анализ пункции спинномозговой жидкости.
Для успешного лечения заболевания и предотвращения развития осложнений, первое, что следует сделать при появлении любых признаков, указывающих на Коксаки – обратиться за врачебной помощью, даже если человек находится на отдыхе. Специфической терапии против заболевания, вызванного вирусом Коксаки, как и другими энтеровирусами, не существует. Лечение носит симптоматический характер. Если нет серьёзных осложнений, допустимо лечиться дома.Медицинские средства (препараты, лекарства, витамины, медикаменты) упоминаются в ознакомительных целях. Мы не рекомендуем их использовать без назначений врача. Рекомендуем к прочтению: “”.
Комплекс лечебных мер в таком случае включает в себя постельный режим, прием иммуномодулирующих, противовоспалительных средств и препаратов с содержанием парацетамола. У маленьких детей и пожилых людей инфицирование вирусом Коксаки может дать осложнение в виде энцефалита, поэтому терапия должна проводиться под контролем педиатра и терапевта.
Лечение болезни у ребёнка включает общетерапевтические меры (постельный режим, отказ от посещения детского сада или школы, сбалансированную диету с достаточным количеством питья и витаминов), а также воздействие симптоматического характера:
- При наличии язвочек и ранок в ротовой полости, а также заболеваний горла, применяются специальные антисептические жидкости для полоскания, таблетки от боли в горле.
- Кожную сыпь необходимо смазывать “зелёнкой”, Каламином или Фукарцином для того, чтобы предупредить дальнейшее распространение инфекции.
- Боли в мышцах, высокую температуру и головную боль поможет снять, например, Ибупрофен или детский Парацетамол.
- В случае обильной рвоты и диареи врачи рекомендуют Энтерофурил, а для восстановления водно-солевого баланса можно использовать специальные растворы (Регидрон).
- При тяжёлом течении инфекции рекомендуется подключать к терапии препараты индукторов интерферонов.
- Если ребёнка мучают признаки интоксикации, нужно дать ему абсорбирующие препараты вроде Энтеросгеля или активированного угля.
- Для купирования сильного зуда у малыша, предлагаются антигистаминные препараты (Зодак, Фенистил, Эриус).
Использование антибиотиков не всегда является целесообразным – их назначают только в случае вторичного развития бактериального инфицирования на фоне энтеровирусного заболевания. Если через 2-3 дня у ребёнка нет улучшения самочувствия, а также появляются признаки менингита, нужно незамедлительно повторно обратиться за врачебной помощью.
Публикация по теме: Лечение Коксаки
Методы диагностики
Чтобы поставить верный диагноз, одних только клинических проявлений синдрома недостаточно. Необходимы различные диагностические исследования:
- Анализ крови. Включает выявление уровня тромбоцитов, гемоглобина, С-реактивного белка, антитрипсина, СОЭ (РОЭ), трансаминазы.
- Анализ мочи. Выявляет примеси в биологической жидкости хлопьев гноя или белковых соединений.
- Магнитно-резонансная или компьютерная ангиография. Позволяет достоверно оценить степень проходимости коронарных сосудов.
- Эхокардиография. Подтверждает или опровергает нарушение функциональности сердечной мышцы.
- Электрокардиография. Используется для выявления раннего инфаркта миокарда и постановки данного диагноза.
- Рентгенография органов грудной клетки. Позволяет достоверно оценить возможное изменение границ сердца.
Профилактика вируса Коксаки
Специфическая профилактика до настоящего времени отсутствует, что обусловлено большим числом серотипов вируса. Неспецифическая профилактика предусматривает:
- соблюдение правил личной гигиены (тщательное мытье рук с дезраствором после посещения туалета/перед приемом пищи);
- тщательное мытье фруктов, овощей перед употреблением с ополаскиванием кипятком;
- использование для питья бутилированную воду;
- купаться только в разрешенных местах, во время купания не заглатывать воду;
- избегание контактов с лицами, имеющими клинические проявления ЭВИ.
При выявлении очага ЭВИ, с целью его локализации проводятся:
- Активное выявление больных ЭВИ и лиц, контактировавших с больными и установление за ними наблюдения.
- Изоляция и госпитализация больных (по необходимости).
- Дезинфекционные мероприятия — дезинфекцию (заключительную и текущую).
- Усиление санитарного надзора за организацией питания, системой водоснабжения, содержанием территории, соблюдением режима организованных детских коллективов и ЛПУ.
- При неблагоприятной эпидситуации рекомендуется введение по 0,3 мл/кг гамма-глобулина всем лицам в очагах инфекции.
Лечение для детей
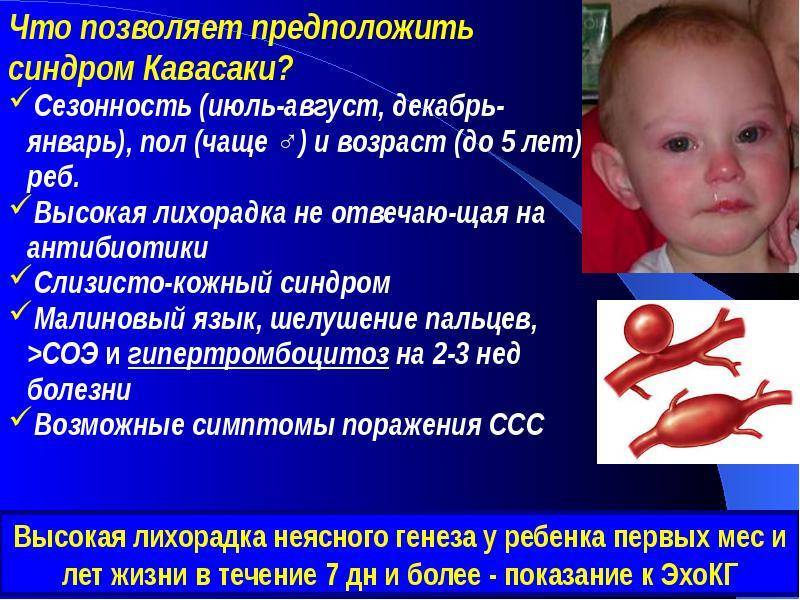
Традиционное лечение синдрома Кавасаки у детей включает две стадии. Первая предполагает применение Аспирина или внутривенный ввод сыворотки Иммуноглобулина. Действие данных лекарственных препаратов направлено на предупреждение образования тромбов и развитие аневризмы артерий. Максимального эффекта от терапии можно добиться при условии, что пациент получит лечение в первые 8-10 дней с момента наступления острой фазы заболевания.

На второй стадии лечат появившиеся в коронарных сосудах аневризмы. Если аневризма артерии достигает больших объемов, то пациенту дополнительно показаны антикоагуляторные средства, такие как Варфарин.
Практика показывает, что у детей, перенесших болезнь Кавасаки, спустя некоторое время способны развиться аномалии коронарных сосудов. Таким образом, им следует раз в 2-3 года проходить обследование на эхокардиографе и консультироваться у кардиолога. Если у пациента развивается стеноз аорты, то ему необходимо провести катетеризацию, а иногда и шунтирование коронарных артерий.
Болеют ли дети омикроном?
Да, омикрон настигает и детей. И как показывают статистические данные из США, по сравнению с волной заражений годичной давности, у детей динамика роста выше, чем у взрослых. Заболеваемость в январе 2022 года по сравнению с аналогичным периодом 2021 года у детей до 4-х лет выросла в 2,6 раза. Это самый большой прирост среди всех возрастных групп. Одно из объяснений такой динамики — отсутствие вакцинации среди малышей данной возрастной категории. Кроме того, маленькие дети чаще других болеют острыми респираторными заболеваниями. Еще один фактор, способствующий распространению коронавируса среди детей — это работающие школы и детские сады. Если в 2020 году почти весь мир переходил на дистанционное образование, то сейчас к таким мерам прибегают значительно реже.
Вызовите врача при первых симптомах ковида у ребенка и строго выполняйте его рекомендации. Коронавирус у детей протекает легче, чем у взрослых, но возможны серьезные осложнения. Фото: svitlanahulko85.gmail.com / Depositphotos
Примечательно, что на такую картину по заболеваемости коронавирусом в США могут оказывать влияние также некоторые социальные и регуляторные аспекты. В частности, пожилые люди ведут себя куда осторожнее детей, и их круг общения значительно уже. Второй немаловажный фактор — порядок тестирования в ряде штатов. Так, с открытием школ детей стали регулярно тестировать (чаще, чем взрослых), а многие взрослые болеют в легкой форме и не тестируются.
Когда ребенку с ковидом нужна госпитализация?
«Основной причиной госпитализации детей при ковиде является развитие бронхиолитов и пневмоний. Мнения врачей противоречивые: одни утверждают, что у госпитализированных детей течение легче, чем при дельте. Другие отмечают развитие серьезных осложнений: дыхательной недостаточности, гипертермии, обезвоживании. Но все сходятся во мнении, что омикрон чрезвычайно заразен, чем и вызывает такое быстрое распространение. Согласно клиническим рекомендациям Минздрава, лечение ковида проводят с помощью рекомбинантных интерферонов альфа, умиферона и симптоматической терапии. При более тяжелом течении показана госпитализация».
Тысячная Елена Михайловна
эксперт
Руководитель Детской клиники ЕМС, врач-педиатр
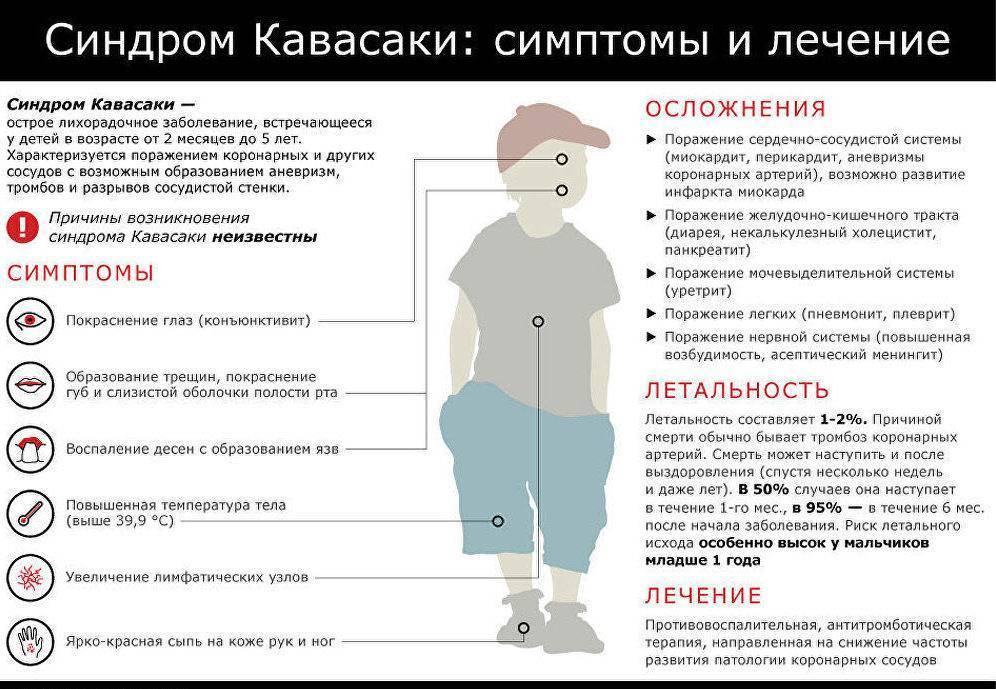
Осложнения и прогнозы
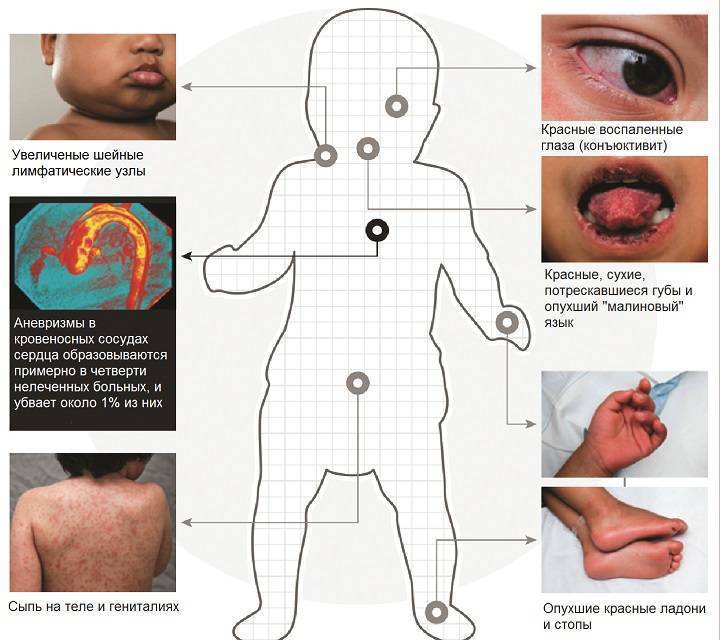
При всей опасности болезнь Кавасаки редко вызывает осложнения. Их развитие возможно при ослабленном иммунитете пациента, а также при проведении неграмотной терапии. Наиболее частые последствия:
- миокардит;
- ишемическая болезнь сердечной мышцы;
- вальвулит (воспаление клапанов сердца);
- повреждение коронарных сосудов;
- аневризма аорты;
- артрит;
- отит;
- менингит;
- водянка;
- гангрена.
Любое возможное осложнение влечет за собой колоссальный риск для здоровья пациента, поэтому не стоит медлить с визитом к специалисту. Несмотря на серьезные последствия, болезнь Кавасаки имеет высокий процент благоприятных исходов.
Выраженная симптоматика практически полностью сходит на нет к 2,5-3 месяцам от начала развития заболевания. По истечении 6-8 недель ногтевые пластины пациента покрываются беловатыми поперечными бороздками.
Но если болезнь пустить на самотек, то разрыв аневризмы аорты грозит в 27% случаев. Статистика летальных случаев составляет около 0,2-0,4%, что дает право надеяться на положительный исход заболевания.
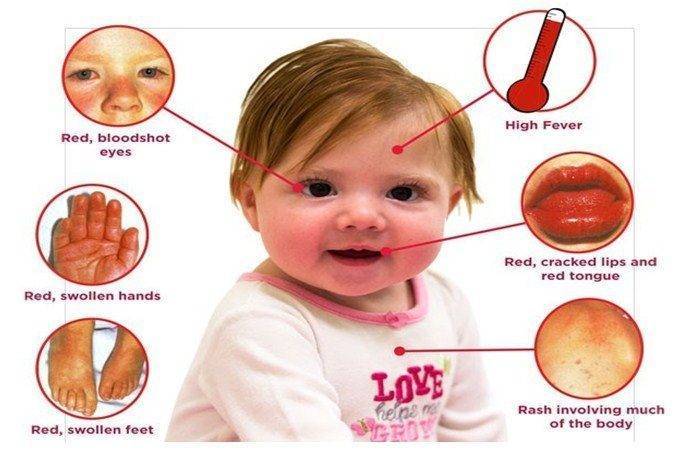
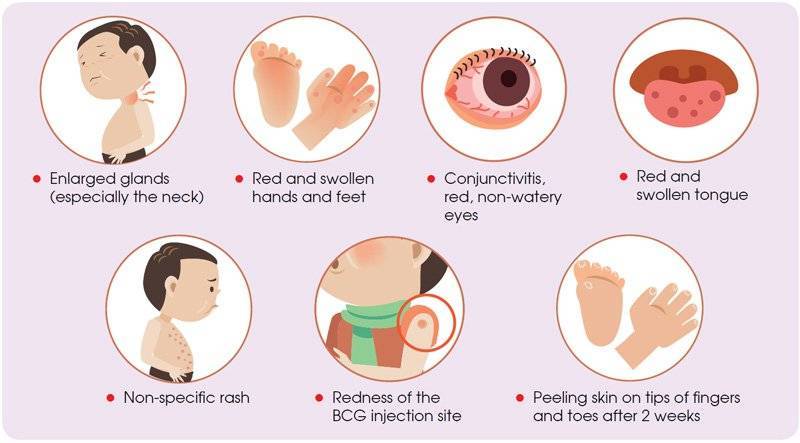
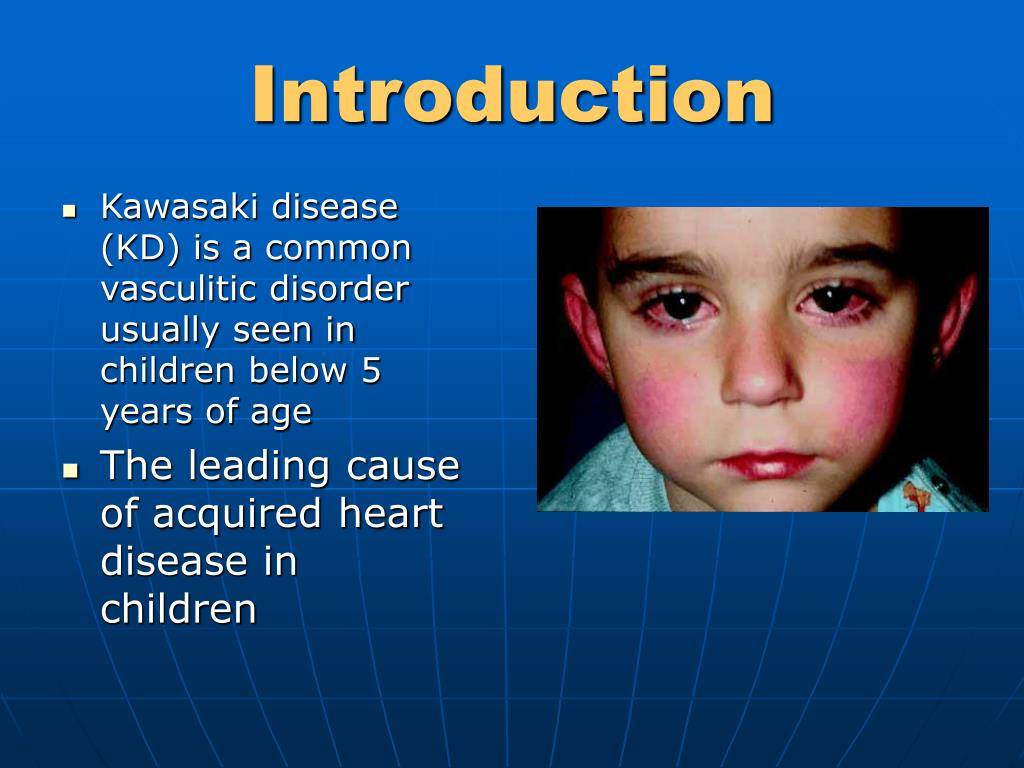
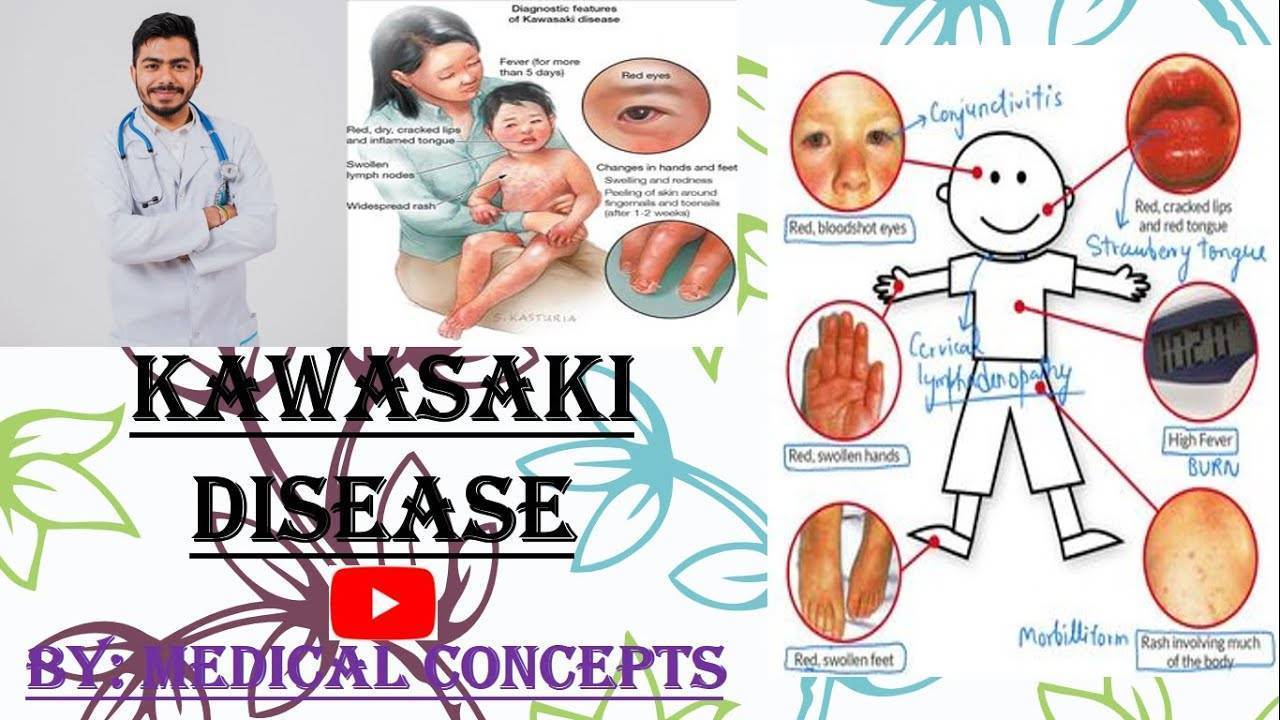
Симптомы и формы заболевания
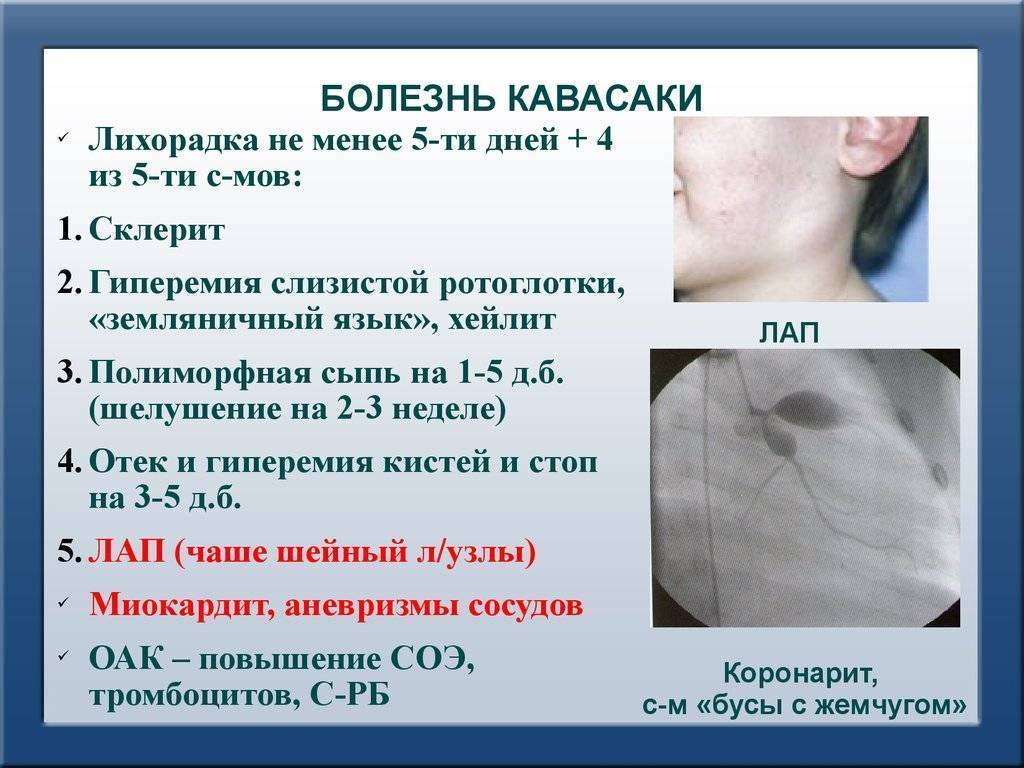
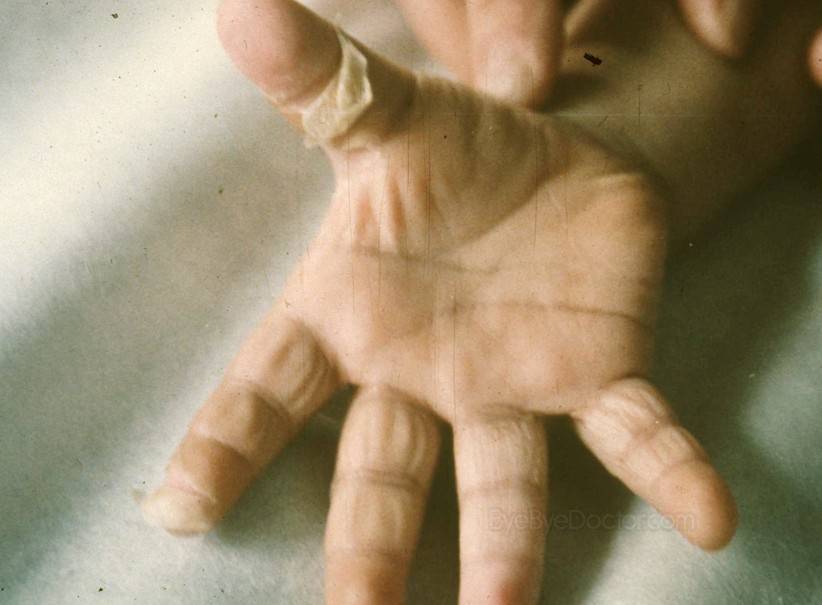
Первостепенным симптомом болезни Кавасаки является повышение температуры тела, длящееся 5-6 дней. При этом отмечается выраженное увеличение подчелюстных и шейных лимфоузлов, отечность и покраснение языка, губ. Встречается образование трещин на коже губ.
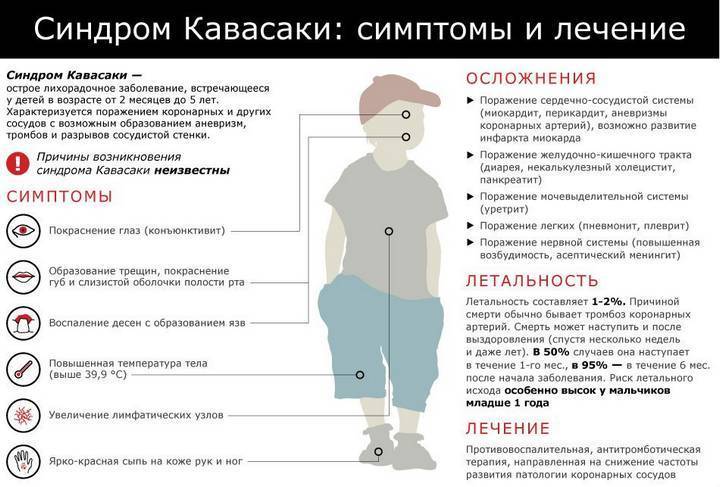
Заболевание отличатся наличием трех форм, которые циклично сменяют друг друга:
- Острая длится около двух недель с типичной симптоматикой интоксикации. В сердечной мышце при этом развивается воспаление, которое ослабляет и нарушает его работу.
- Подострая отличается симптомами нарастающего тромбоцитоза крови и проявляется признаками сердечной патологии (аритмией, систолическим шумом на верхушке сердца, приглушенностью тонов сердца) (рекомендуем прочитать: почему появляется и как лечится систолический шум в сердце у ребенка?). Продолжительность – 2-3 недели.
- Выздоровление наступает примерно через 2 месяца с начала развития синдрома. Для данной стадии характерно исчезновение специфической симптоматики болезни с последующей нормализацией работы кровеносной системы и показателей СОЭ.
ЧИТАЕМ ТАКЖЕ: норма СОЭ у ребенка в 2 года
Способы передачи и пути развития инфекции
Вирусы Коксаки – представители нескольких видов РНК-содержащих энтеровирусов, которые хорошо размножаются в желудочно-кишечном тракте.
Инфекция наиболее распространена в широтах с умеренным климатом – в такой местности сезоном наивысшей заболеваемости являются лето и осень.
Основной способ заражения – воздушно-капельный, также распространён фекально-оральный путь передачи вирусов, то есть через предметы быта, посуду, питьё и еду, грязные руки, немытые овощи или фрукты. Нередки случаи заражения через купание в водоёмах. Возможно инфицирование плода в утробе матери.
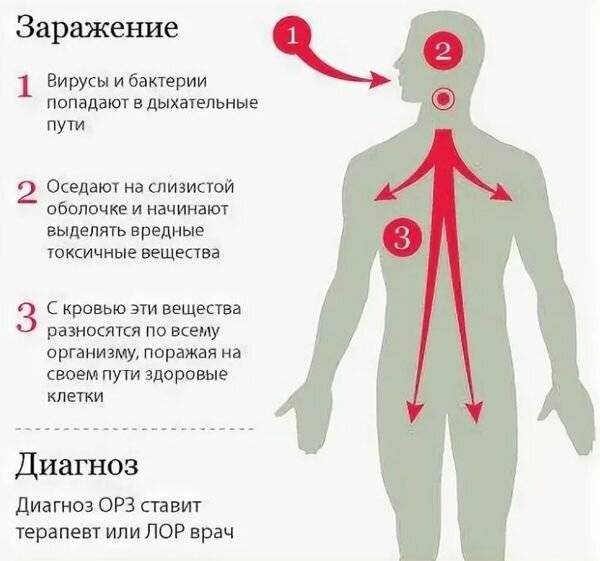
Вирусы Коксаки относятся к внутриклеточным паразитам. Попадая в человеческий организм, вирус проникает в слизистую оболочку носоглотки или в пейеровы бляшки кишечника. В лимфатических узлах происходит его размножение, после чего вирусы оказываются в крови и с ее током разносятся по всему организму. Распространяясь таким образом, вирус проникает в клеточную структуру внутренних органов и вызывает в них воспалительные процессы. Наибольшее количество вирусных частиц оседает в клетках нервной ткани, кожи, печени, почек и поперечно-полосатой мышечной ткани. После этого в процесс угнетения вирусной активности включается иммунная система: вырабатываемые ею Т-лимфоциты начинают уничтожать заражённые клетки и сами вирусные частицы.
Разновидности вируса Коксаки
Изучение инфекционных возбудителей продолжается и по сей день, так как их разновидностей или штаммов пока выделено более 30, и есть вероятность, что это ещё не предел.
Учёные разделяют все известные на сегодня типы вирусов Коксаки, в зависимости от антигенных свойств серогрупп, которые содержатся в этих штаммах, на 2 группы:
- Группа А: инфицирует кожные покровы и слизистые ткани, вызывает геморрагический конъюнктивит, асептический менингит, заболевания верхних дыхательных путей, энтеровирусный везикулярный стоматит с экзантемой, а также так называемые герпангины.
- Группа В: поражает внутренние органы – сердце, печень, поджелудочную железу, оболочку легких, становится причиной перикардита, миокардита, гепатитов, не связанных с гепатотропными вирусами.
Обе разновидности отличаются устойчивостью в окружающей среде, однако гибнут от ультрафиолетового облучения и дезинфицирующих растворов вроде хлорамина и хлорной извести. Также разрушительное действие на возбудителей оказывает кипячение. Спирт и низкие температуры на частицы вируса никак не воздействуют и в замороженном состоянии могут выживать в течение нескольких лет.
Опасность омикрона для детей
Основная опасность омикрона в том, что он чрезвычайно быстро распространяется. Несмотря на то, что новый штамм менее опасен для человека (как показывают результаты предварительных исследований), высокий уровень заразности может привести к серьезным сбоям работы системы здравоохранения.
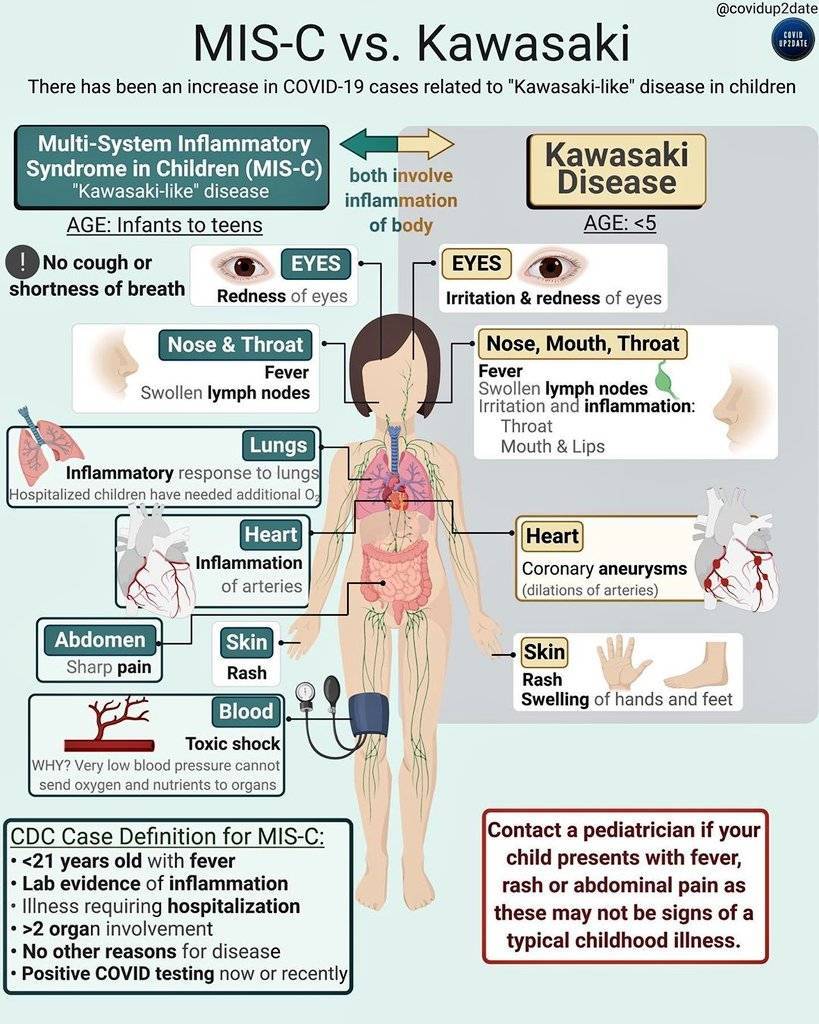
Ребенок с мультисистемным воспалительным синдромом. Это тяжелое осложнение коронавирусной инфекции. Фото: Journal of Biosciences and Medicines / ResearchGate (CC BY 4.0)
Отметим, что текущая волна пандемии привела не только к стремительному увеличению числа инфицированных среди детей, но и госпитализаций. Потребность в стационарном лечении среди взрослых в США в январе 2022 года, по сравнению с январем 2021 года, увеличилась примерно на 25%. В то время как среди детей эта цифра выросла в 4-5 раз!
Одно из объяснений учащенной госпитализации среди детей (помимо отсутствия вакцинации) связано с особенностями инфекции, вызванной штаммом омикрон. По сравнению с дельтой, омикрон хуже размножается в нижних отделах легких, но легко — в бронхах. Из-за анатомических особенностей дыхательной системы у маленьких детей часто развиваются бронхиты и их осложнения — бронхиолиты, которые могут протекать достаточно тяжело. Поскольку у детей просвет бронхов меньше, чем у взрослых, то при воспалении бронхи быстрее закупориваются, что приводит к дыхательной недостаточности. Отметим, что при заражении предыдущими штаммами коронавируса бронхиолиты почти не встречались.
Среди детей, заболевших коронавирусом, регистрируют и смертельные исходы. Как и прежде, уровень смертности среди детей крайне низок. Вероятность летального исхода увеличивается у детей с ожирением, пороками развития сердца и другими хроническими или врожденными заболеваниями.
Возможные осложнения после перенесённой болезни
Чем опасен Коксаки для детей и взрослых? Он не только провоцирует появление симптомов, сильно похожих на десяток разных других заболеваний, но и может стать причиной появления некоторых болезней. Неправильное и несвоевременное обращение к врачу увеличивает шансы получить осложнения после вируса. Среди них – энцефалит, вирусный менингит, паралич, миокардит, инсулинозависимый сахарный диабет, плевродиния.
У детей, кроме перечисленных проблем, может проявляться гнойная ангина, частичный паралич, а также изменение ногтей (как правило, спустя 4-8 недель после выздоровления ногти могут частично отслаиваться, менять цвет и форму, становятся ломкими и хрупкими, и даже полностью отпадать, с последующим замещением обновленной ногтевой пластиной).
Симптоматика и проявления поражения инфекцией
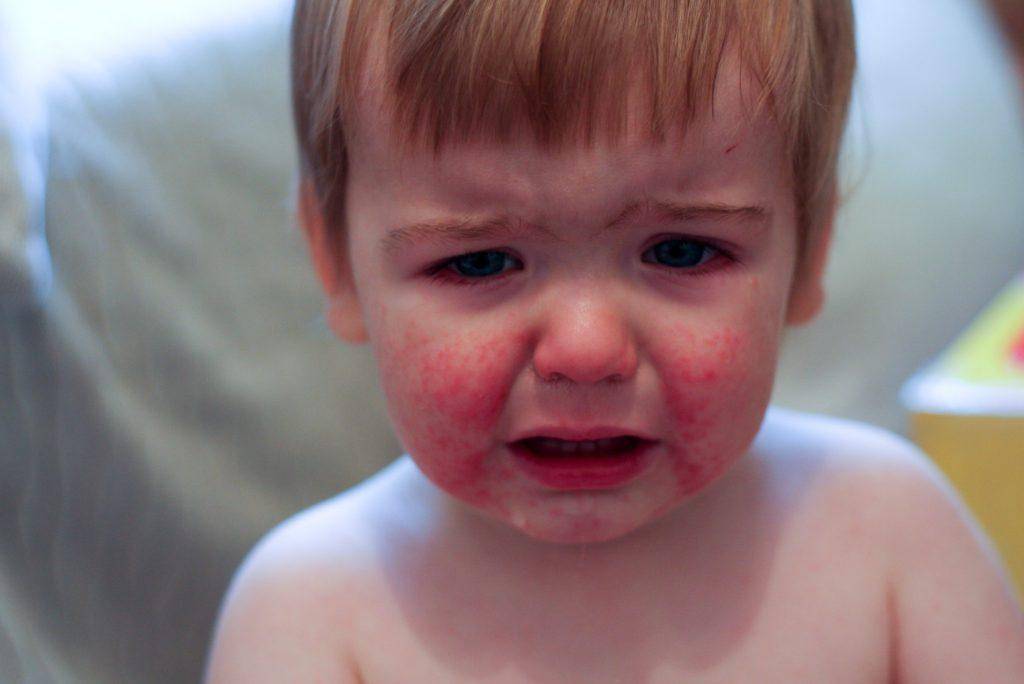
С момента заражения может проходить от 2 до 10 дней. Понять, как начинается болезнь, спровоцированная вирусом Коксаки, можно по общим симптомам всех форм, которые может принимать вирус – это сыпь по телу, особенно на конечностях, диарея и лихорадка. Быстрее всего проявляется высокая температура (до 40 градусов), отсутствие аппетита и расстройство пищеварения. Может болеть голова, корень языка покрывается белым налётом. Из менее очевидных признаков можно назвать увеличение лимфоузлов, печени, селезёнки, учащение сердцебиения.
Специфические проявления вируса зависят от того, в каких органах сконцентрировано наибольшее количество инфекции. Это могут быть мышечные спазмы и судороги, тошнота, рвота, сильное повышение температуры, увеличение печени, боли в животе, признаки конъюнктивита, и другие симптомы.
Рекомендуем статью: Симптомы Коксаки
Формы протекания и развития вирусного заболевания
В зависимости от того, в каких органах преимущественно локализуется возбудитель, заболевание может проявляться в различных формах:
- гриппоподобной;
- полиомиелитоподобной;
- кишечной форме;
- гепатитоподобной;
- в виде энтеровирусной экзантемы;
- герпетической ангины;
- геморрагического конъюнктивита;
- плевродинии;
- серозного менингита;
- в виде нарушений в работе сердца.
Первый тип является самым лёгким, своей симптоматикой напоминает интоксикацию при гриппе, и характеризуется резким повышением температуры до 39-40 градусов, которое быстро проходит. Такие формы как серозный менингит, плевродиния или гепатоподобная, могут иметь более серьёзные последствия, поэтому обратиться за врачебной помощью в этих случаях просто необходимо.
Кроме того, клинически различают скрытую и острую формы течения болезни:
- В первом случае, если иммунитет заражённого работает активно, никакие симптомы не проявятся, и защитные силы организма просто подавят возбудителя.
- Вторая форма означает, что иммунитет не способен сдержать распространение и размножение вируса, и болезнь развивается с характерной симптоматикой.
Инкубационный период и его особенности
Время с момента заражения, в течение которого вирус активно размножается и распространяется в организме до проявления клинических симптомов называется инкубационным периодом. При инфицировании Коксаки он составляет от двух до семи дней. В этот период:
- На первой стадии развития болезни вирусные частицы накапливаются в кишечнике и на слизистой носоглотки (при обнаружении вируса на этой стадии, вылечиться будет достаточно просто).
- На второй стадии вирус попадает в кровь, и с ней транспортируется по организму, оседая в лимфоузлах, мышцах, органах.
- Третья стадия – выраженный воспалительный процесс, когда вирус начинает разрушать клетки тканей и органов, проявляется выраженной интоксикацией.
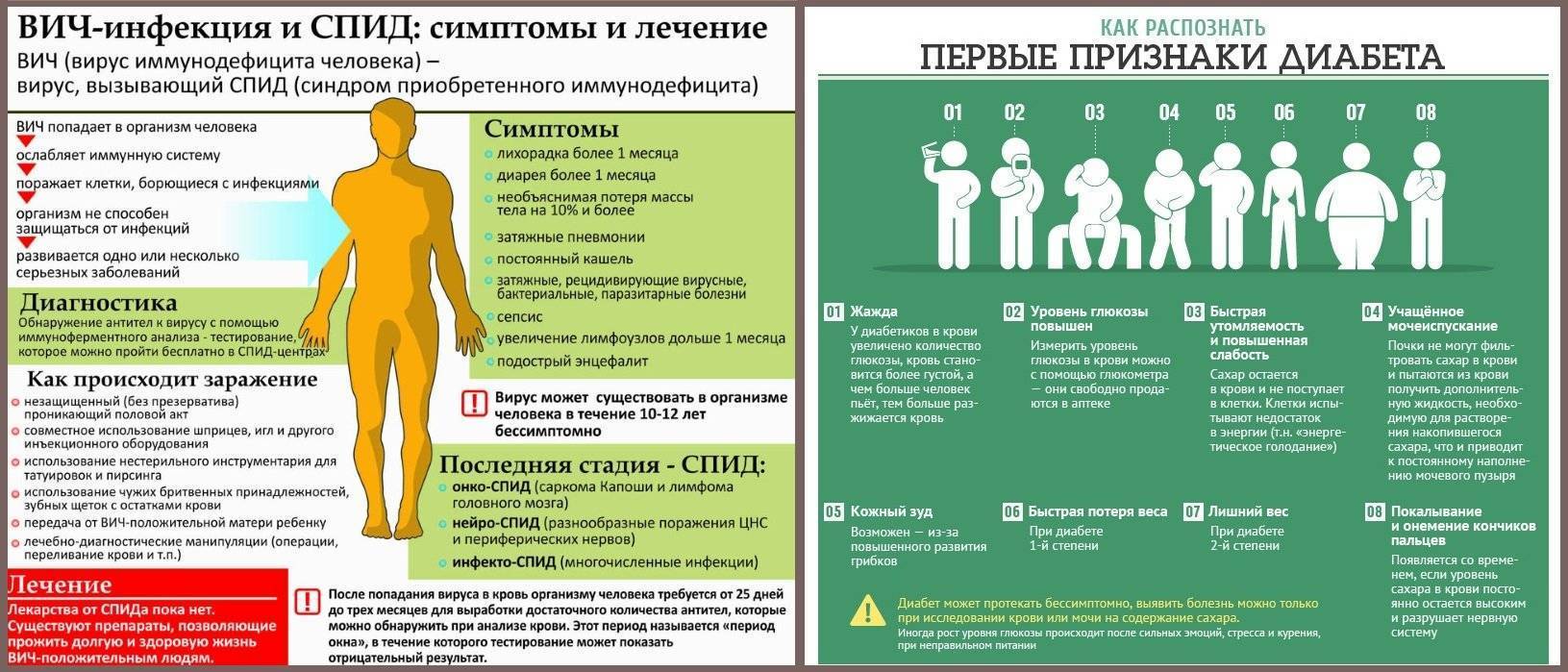
Название “руки-ноги-рот” наиболее показательно характеризует симптомы болезни, появляющиеся при этом: на конечностях, ладонях, и стопах, а также на слизистой ротовой полости и вокруг рта. Сыпь представляет собой вирусную пузырчатку, то есть пузырьки, наполненные серозным содержимым, которые со временем лопаются, образуя корочки. Через некоторое время на местах поражения сыпью кожа шелушится, особенно между пальцами и вокруг ногтей на руках и ногах – этот процесс является специфическим признаком синдрома “руки-ноги-рот”.