Введение
В практике врача нередко бывают пациенты, у которых наиболее ярким, первым и основным проявлением болезни является повышенная температура тела. У одних она не превышает 38 °C (субфебрилитет), у других составляет ≥38 °C (лихорадка). Последняя, прежде всего, свидетельствует о наличии в организме инфекции (бактерии, вирусы, грибы, простейшие, гельминты). Реже причиной лихорадки являются иммунодефицитные состояния (в итоге приводящие к инфекции), собственно заболевания иммунной системы (на которые также легко наслаивается инфекция). Все остальные причины достаточно редки. Нормальная температура тела колеблется в течение суток в пределах 0,5–1,0 °C (в аксиллярной ямке — 36,5–37,5 °C). Утром температура тела минимальна, к вечеру она повышается. У 45–50% детей максимальная суточная ректальная температура достигает 37,8 °C. Аксиллярная температура ниже ректальной на 0,5–0,6 °C, но фебрильная аксиллярная температура обычно соответствует фебрильной ректальной (Luszczak M., 2001; Hay W. et al. (Eds.), 2003). Колебания температуры тела зависят от возраста (у младенцев она неустойчива; у стариков — ниже, чем у здоровых молодых людей), времени суток (ранним утром ниже, днем выше), уровня физической активности, температуры и влажности окружающей среды, физиологического состояния организма (овуляция). Ношение очень теплой одежды, высокая температура окружающей среды, прием горячей ванны, занятия физическими упражнениями повышают температуру тела на 1–1,5 °C. Горячая еда или напитки повышают температуру в полости рта, поэтому оральную температуру измеряют через 30 мин после еды.
Симптомы белой лихорадки у ребенка
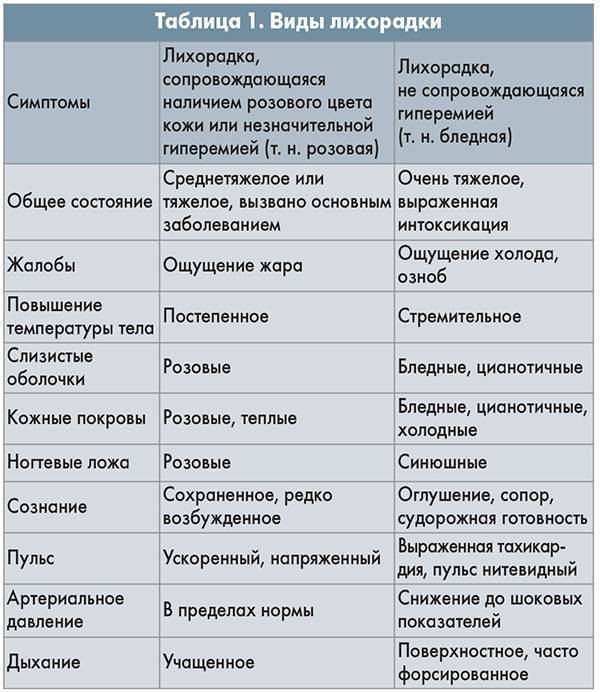
При белой лихорадке происходит нарушение кровообращения. В данном случае общее состояние ребенка и его самочувствие резко ухудшаются. Даже при субфебрильных значениях (37,1 37,8°) температуры тела у ребенка появляется яркая клиническая картина лихорадки.
Основные симптомы белой лихорадки у ребенка:
- Бледность кожных покровов, на фоне которой визуализируется мраморный рисунок,
- Симптом «гусиной кожи»
- Носогубный треугольник приобретает синюшный оттенок,
- Даже при высоких цифрах конечности малыша остаются холодными. Это связано со спазмом мелких кровеносных сосудов,
- Пульс частый (тахикардия),
- Озноб,
- Дыхание поверхностное, одышка,
- Кожа сухая,
- Малыш вялый, капризный, аппетит отсутствует. Грудные дети сонливы, но сон беспокойный,
- В тяжелых случаях наблюдаются судороги. Этот симптом часто отмечается у детей младшего возраста (до 2 лет). У детей старшего возраста может наблюдаться бред.
При белой лихорадке жаропонижающие средства неэффективны.
Профилактические мероприятия
Меры для предупреждения возникновения лихорадки заключаются в профилактике болезней, которые ее вызывают. В первую очередь необходимо следить, чтобы малыш:
- не контактировал с людьми, зараженными инфекцией;
- питался чистыми, качественными и свежими продуктами;
- соблюдал гигиену;
- не переохлаждался и не перегревался.
При возникновении какого-либо заболевания, которое может привести к развитию лихорадки, следует:
- давать как можно больше питья — оно поможет при обезвоживании;
- проветривать комнату — бактерии и вирусы любят сырые душные помещения;
- увлажнять воздух — это благоприятно влияет на дыхательные пути;
- не обтирать ребенка уксусом или спиртом;
- строго следовать назначениям врача;
- при возникновении опасных или непонятных симптомов вызывать скорую помощь.
Успешному лечению способствует хорошее эмоциональное состояние. В минуты слабости ребенку особенно нужно присутствие мамы. Уделите малышу как можно больше внимания, почитайте сказку, расскажите интересную историю, и малютка пойдет на поправку.
Что такое Жёлтая лихорадка –
Жёлтая лихорадка (yellow fever, fievre jaune, fiebre amarilla, vomito negro, febris flava)- острое облигатно-трансмиссивное заболевание с природной очаговостью из группы вирусных геморрагических лихорадок. Относится к особо опасным инфекциям. Характерно тяжёлое течение с высокой лихорадкой, пораженими печени и почек, желтухой, кровотечениями из ЖКТ.
Впервые клиническая картина жёлтой лихорадки была описана во время вспышки в Америке в 1648 г. В XVII-XIX веках зарегистрированы многочисленные эпидемии в Африке и Южной Америке, вспышки заболевания на юге Европы. Трансмиссивный путь передачи инфекции через комаров Aedes aegypti установил К. Финлей (1881), его вирусную этиологию – У. Рид и Д. Кэррол (1901). Природная очаговость заболевания, роль обезьян в циркуляции возбудителя в очагах установлена исследованиями Стоукса (1928) и Соупера с соавт. (1933). В 1936 г. Ллойд с соавт. разработали эффективную вакцину против жёлтой лихорадки.
Online-консультации врачей
| Консультация нейрохирурга |
| Консультация психиатра |
| Консультация специалиста по лечению за рубежом |
| Консультация невролога |
| Консультация ортопеда-травматолога |
| Консультация анестезиолога |
| Консультация онколога-маммолога |
| Консультация семейного доктора |
| Консультация детского психолога |
| Консультация трихолога (лечение волос и кожи головы) |
| Консультация гастроэнтеролога |
| Консультация пульмонолога |
| Консультация нарколога |
| Консультация специалиста по лазерной косметологии |
| Консультация кардиолога |
Новости медицины
Футбольные фанаты находятся в смертельной опасности,
31.01.2020
“Умная перчатка” возвращает силу хвата жертвам травм и инсультов,
28.01.2020
Назван легкий способ укрепить здоровье,
20.01.2020
Топ-5 салонов массажа в Киеве по версии Покупон,
15.01.2020
Новости здравоохранения
Глава ВОЗ объявил пандемию COVID-19,
12.03.2020
Коронавирус атаковал уже более 100 стран, заразились почти 120 000 человек,
11.03.2020
Коронавирус атаковал 79 стран, число жертв приближается к 3200 человек,
04.03.2020
Новый коронавирус атаковал 48 стран мира, число жертв растет,
27.02.2020
Что нужно делать при высокой температуре у ребенка: лечение лихорадки
Сформировавшись в процессе эволюции, лихорадка по своей сути является ауторегуляторной реакцией организма, направленной на поддержание гомеостаза. При повышении температуры тела активируются ферменты, угнетающие репродукцию вирусов, увеличивается выработка интерферона, замедляется размножение бактерий, снижается резистентность ряда микроорганизмов к лекарственным средствам. Возрастает фагоцитарная активность лейкоцитов и макрофагов, стимулируется трансформация лимфоцитов, т.е. выработка антител, и, как следствие, усиливается иммунный ответ. Поэтому, прежде чем начать лечение, необходимо в каждом конкретном случае определить, что выгоднее для больного.
Согласно клиническим рекомендациям специалистов ВОЗ, при лихорадке у детей жаропонижающую терапию исходно здоровым детям следует проводить при температуре тела не ниже 39-39,5°С. Однако если у ребенка на фоне лихорадки независимо от степени выраженности гипертермии отмечаются ухудшение состояния, озноб, миалгия, нарушенное самочувствие, бледность кожных покровов и другие проявления токсикоза, антипиретическая терапия должна быть назначена незамедлительно.
Особенностью лечения лихорадки у детей из группы риска по развитию осложнений является то, что им назначают жаропонижающие лекарственные средства даже при субфебрильной температуре.
Таблица «Критерии назначения жаропонижающих лекарственных средств при лихорадке у детей»:
Группа детей | Благоприятный тип лихорадки, «розовая» лихорадка | Неблагоприятный тип лихорадки, «бледная» лихорадка |
Здоровые дети в возрасте старше 2 месяцев | > 39-39,5°С | > 38°С |
.Дети из группы риска | > 38-38,5°С | > 37,5°С |
А что нужно делать при лихорадке у ребенка, когда клинические и анамнестические данные свидетельствуют о необходимости проведения жаропонижающей терапии? В этих случаях необходимо руководствоваться рекомендациями специалистов ВОЗ, назначая эффективные и безопасные лекарственные средства.
Таблица «Жаропонижающие лекарственные средства, разрешенные для использования у детей»:
Лекарственное средство (форма выпуска) | Безрецептурный отпуск | С какого возраста можно назначить |
Парацетамол (сироп, суспензия, свечи) | Да | С 1-го месяца |
Ибупрофен (сироп, суспензия) | Да | С 6-го месяца |
Метамизол натрия (раствор для в/м введения) | Нет | С 6-го месяца |
Общепризнано, что если у ребенка с неотягощенным преморбидным фоном температурная реакция имеет благоприятный характер («розовая» лихорадка), не превышает 39°С и не оказывает отрицательного влияния на состояние ребенка, то от использования лекарственных средств следует воздержаться. Что делать при лихорадке у ребенка с такой температурой? В этих случаях показано обильное питье, могут быть использованы физические методы охлаждения. Для усиления теплоотдачи ребенка необходимо раздеть, обтереть водой комнатной температуры.
Симптомы сухого кашля у детей при различных заболеваниях дыхательных путей
Сухой детский кашель сигнализирует о том, что дыхательные пути не освобождаются от мокроты, а значит, происходит ее застой, который может привести к бронхиту или пневмонии. Распознать его легко: першение в горле, невозможность откашляться, приступы сухого кашля у ребенка, которые повторяются снова и снова. Такой кашель усиливается в теплой комнате и непосредственно после того, как малыш ложится спать.
ОРЗ и ОРВИ
При ОРЗ, ОРВИ сухой непродуктивный кашель причиняет ребенку много страданий. Может повышаться температура до высоких значений, и тогда родителям приходится вызывать неотложную помощь, чтобы нормализовать состояние малыша. Сухой кашель раздражает слизистую глотки, от него повышается давление.
- ломотой в теле;
- головными болями;
- расстройством стула;
- насморком;
- осиплостью голоса;
- увеличением глоточных миндалин;
- заложенностью носа;
- повышением температуры;
- увеличением аденоидов;
- ознобом, признаками лихорадки;
- потерей аппетита;
- покраснением горла, появлением белого налета на языке.
Чем младше ребенок, тем сложнее он переносит вирусные инфекции наподобие ОРВИ и ОРЗ, которые без лечения могут осложняться болезнями верхних дыхательных путей, протекающими, как правило, хронически, с частыми обострениями и упорным кашлем. Вылечить его бывает довольно сложно. Каждый родитель стремится помочь своему ребенку, приобретая средства от сухого кашля у детей, но с медикаментами лучше не шутить. Назначать их должен только врач.
Бронхиты и трахеиты
Трахеит и бронхит — распространенные осложнения ОРЗ, гриппа, ОРВИ и других вирусных инфекций. Иногда заболевания протекают самостоятельно, но это случается редко. При трахеите инфекционные возбудители вызывают воспаление трахеи — трубочки, соединяющей бронхи и гортань. Кашель при этом заболевании сухой, мучительный, усиливается ночью и утром. Температура остается в пределах нормы, могут возникать боли за грудиной.При бронхите кашель сухой обычно первые дни болезни, а потом он становится влажным, и мокрота начинает активно отходить. Дополнительно у ребенка наблюдаются насморк, першение в горле, головные боли, слабость, повышенная утомляемость.
Ларингит и фарингит
При ларингите (воспаление слизистой гортани) кашель у ребенка сухой, приступообразный и мучительный, мокрота плохо отделяется из-за ее повышенной вязкости. При этом может развиться саднение в горле, нередко появляется головная боль. При обострении ларингита температура тела часто повышается, миндалины могут быть отечными и красными, как и голосовые связки.Фарингит (воспаление глотки) протекает с сухим кашлем, покраснением задней стенки глотки, повышением температуры и чувством першения в горле. Мокрота в большинстве случаев не выделяется, если только заболевание не протекает на фоне других инфекций.
Диагностика заболевания: как измерить температуру
Для диагностики лихорадки измеряют температуру тела. Это можно сделать несколькими способами.
Чтобы измерить температуру в подмышечной впадине, термометр зажимают рукой в подмышке примерно на 10 минут. Кожа должна быть сухой, наконечник термометра должен плотно прилегать к ней.
При измерении температуры в прямой кишке до введения наконечник термометра смазывают вазелином и вводят на глубину до 2 см через задний проход на 1-2 минуты. Ректальное измерение считается самым точным. Оно выполняется быстро, и его рекомендуют использовать для маленьких детей.
Чтобы измерить температуру во рту, нужно поместить наконечник термометра под язык на 3 минуты (или до сигнала цифрового термометра). За 15 минут до термометрии ничего не едят и не пьют. Способ подходит для взрослых и детей старше 4 лет.
Для измерения температуры в ухе используют ушной инфракрасный термометр с наконечником специальной формы. Термометр подносят к уху, направляя его датчиком в сторону слухового прохода. Измерение выполняют до звукового сигнала. Вставлять наконечник в слуховой проход не нужно. Способ можно использовать для детей старше 6 месяцев и для взрослых.
Важно! До и после каждого измерения температуры (особенно, если оно выполняется ректально или орально) наконечник термометра нужно обрабатывать дезинфицирующим средством. Для ректальных и оральных измерений нельзя использовать один и тот же термометр
Если термометра нет, примерно оценить температуру можно с помощью прикосновения. Для этого сначала нужно коснуться своей кожи, а затем кожи другого человека: так можно почувствовать, является ли она горячей. Косвенным признаком жара может быть обезвоживание. Чтобы проверить его, нужно несильно ущипнуть кожу на тыльной стороне руки. Если кожа не расправляется мгновенно, организм может быть обезвожен.
Что такое белая лихорадка, чем она опасна?
Белой, или бледной, лихорадкой в медицине называют состояние, которое возникает как защитная реакция организма против вирусной или бактериальной инфекции. Сама по себе она не является самостоятельным недугом, а появляется как следствие борьбы организма против конкретного заболевания.
Существует 2 вида лихорадок — красная и белая. Такое название появилось из-за цвета кожных покровов при скачке температуры — кожа краснеет или бледнеет. Среди этих видов более опасен белый тип.
В чем заключается опасность для ребенка, ведь лихорадка — это защитная реакция, свидетельствующая о том, что организм борется с поражением? В 3% случаев появление такого симптома заканчивается фебрильными судорогами. Если не сбивать высокую температуру тела, она приводит к поражению внутренних органов и головного мозга.
ЧИТАЕМ ТАКЖЕ: что такое судороги у ребенка и как с ними справляться?
Классификация лихорадки у детей
Классификация лихорадки у детей проводится по следующим признакам:
- По этиологии: инфекционная (наблюдается при инфекционных заболеваниях); неинфекционная (наблюдается при асептическом воспалении, различных тканевых повреждениях и нарушении функции ЦНС).
- По наличию воспаления: воспалительной природы; невоспалительной природы.
- По длительности: эфемерная (от нескольких часов до нескольких дней); острая (до 2 недель); подострая (до 6 недель); хроническая (свыше 6 недель).
- По степени повышения температуры: субфебрильная (до 38°С); умеренная (до 39°С); высокая (до 41°С); гипертермическая (свыше 41°С).
- По типу температурной кривой: постоянная (суточные колебания температуры до 1°С); послабляющая (суточные колебания до 2°С); неправильная, или атипичная (суточные колебания различны и незакономерны); изнуряющая (сочетание послабляющей и неправильной, с суточными размахами более 2-3°С); перемежающаяся (периоды высокой температуры сочетаются с периодами апирексии); возвратная (чередование лихорадочных приступов от 2 до 7 дней с периодами апирексии); извращенная (извращение суточного температурного ритма с более высокой температурой в утренние часы); истощающая (подъемы температуры до высоких цифр с очень быстрым ее снижением).
Далее вы узнаете, как проявляется лихорадка у ребенка, и чем отличается «белая» гипертермия от «красной».
Причины возникновения белой и красной лихорадки
Температура тела может поменяться по ряду причин:
- Инфекция. Вирусы, бактерии, другие болезнетворные микроорганизмы, паразиты, проникшие, в организм, могут спровоцировать рост температуры.
- Вакцина. Такая на первый взгляд безобидная процедура может повлечь за собой лихорадку.
ЧИТАЕМ ТАКЖЕ: причины возникновения и симптомы мышиной лихорадки у детей
К неинфекционным причинам возникновения гипертермии относят следующие патологии:
- аллергическая реакция;
- опухоли различного происхождения;
- травмы головы и сопутствующие кровоизлияния;
- тромбоз сосудов;
- реакция на лекарства;
- патологии обмена веществ;
- болезни эндокринных желез.
Симптомы Ку-лихорадки у детей:
Клинические проявления очень полиморфны. От 15 до 20 суток в среднем длится инкубационный период (временной отрезок, проходящий от заражения ку-лихорадкой до проявления первых признаков). Для ку-лихорадки у детей характерно острое начало, температура тела становится высокой, чувствуется разбитость и слабость. Появляется жар, головная боль и потливость. С первых дней заболевания появляются такие симптомы:
- гиперемия слизистых оболочек миндалин
- гиперемия слизистых оболочек мягкого неба
- инъекция сосудов склер
- гиперемия лица
- одуловатость лица.
В частых случаях возникает энантема. Под энантемой у детей подразумевают сыпи на слизистых оболочках.
В пик проявления симптомов случается нередко бронхит или трахеобронхит, трахеит. Есть вероятность развития очаговой пневмонии, в более редких случаях – плевропневмонии. Течение пневмонии торпидное (вялое, без проявления явных симптомов). Почти у 100% больных детей возникают такие симптомы как неустойчивость психики, бессонница, головная боль. Высока вероятность появления галлюцинаций, болей в глазных яблоках и мышцах. Дети старшего возраста могут жаловать на то, что у них болит живот, стул жидкий. В тяжелых случаях ку-лихорадки у детей возможно развитие серозного менингита, энцефалита.
Основным симптомом рассматриваемого заболевания является длительное повышение температуры. Почти во всех случаях лихорадка постоянная или с ремиссиями. Ребенок обильно потеет, часто есть озноб. Лихорадка может длиться как несколько дней, так и 3-4 недели (также больше – в отдельных случаях).
Общее состояние больного ребенка при заболевании ку-лихорадкой удовлетворительное или среднетяжелое во время всего периода болезни. От пути инфицирования (заражения) зависит степень поражения органов и систем организма.
У части детей выражаются в основном симптомы поражения нервной системы, у других — желудочно-кишечного тракта, еще у части больных детей — поражения органов дыхания. Потому считается, что ку-лихорадка имеет множество клинических проявлений, что делает диагностику данного заболевания довольно сложным делом.
Ку-лихорадка у детей бывает таких форм:
- легкая,
- среднетяжелая,
- тяжелая.
В очагах инфекции у детей в частых случаях фиксируются субклинические и стертые формы болезни, которые можно выявить с помощью серологических методов (изучение определенных антител или антигенов в сыворотке крови больных, основанное на реакциях иммунитета).
Болезнь протекает остро (длительность до 2-3 недель), подостро (выздоровление наступает через 1,5 месяца и ранее) и хронически (длительностью до 1 года). Есть вероятность рецидивов.
Причины белой гипертермии
Причин возникновения белой лихорадки у ребенка достаточно много, к ним относятся такие заболевания и состояния:
- Острые респираторные вирусные инфекции (ОРВИ) и грипп,
- Бактериальные инфекции (заболевания органов дыхания, мочевыделения), к которым также относятся и инфекции пищеварительного тракта,
- Профилактическая прививка. Вакцинация, которая проводится у детей первого года жизни, часто сопровождается гипертермией бледного типа,
- Интоксикации (пищевые отравления) также могут проявляться данным типом лихорадки,
- Сильное эмоциональное и психологическое перенапряжение может привести к внезапному и резкому повышению температуры,
- Обширные травмы и ожоги. У маленьких детей даже небольшие ожоги могут спровоцировать гипертермию,
- Злокачественная опухоль различной локализации,
- Интенсивная боль и период после болевого шока.
Когда и как нужно сбивать температуру?
Использовать лекарства для того, чтобы сбивать температуру, нужно не всегда. Пока она остается в пределах 38,9°C, взрослым можно не использовать жаропонижающие средства, если самочувствие остается нормальным. Исключение — пожилые люди, а также люди с болезнями сердца, органов дыхания, неврологическими и другими тяжелыми заболеваниями.
Для снижения температуры используются жаропонижающие или нестероидные противовоспалительные средства. По рекомендациям Всемирной организации здравоохранения, безопасными считаются препараты на основе парацетамола и ибупрофена (но их не нужно применять вместе). При лихорадке лекарства принимают только в случае, если жар начинает нарастать (не нужно пить их постоянно). Между приемами обязательно соблюдают интервал, рекомендованный лечащим врачом или указанный в инструкции препарата.
При высокой температуре важно использовать нелекарственные методы лечения:
Отдых
Важно оставаться дома, отдыхать, соблюдать постельный режим.
Питьевой режим. Лихорадка вызывает обезвоживание, поэтому больному нужно пить больше жидкости
Это поможет быстрее вывести токсины.
Защита от перегрева. Лучше, если одежда будет легкой, не слишком теплой. Воздух в комнате должен быть прохладным. Периодически ее можно проветривать.
Обтирание. Сбить жар и улучшить самочувствие поможет обтирание прохладной водой. Для этого используют влажную губку или салфетку, протирая кожу на разных участках тела в течение нескольких минут.
При повышенной температуре важно соблюдать питьевой режим. Фото: https://ru.freepik.com. Важно! Холодная ванна или душ не всегда эффективны при высокой температуре
Прохладная вода охладит тело, но она также может вызвать дрожание мышц и озноб, из-за которых жар только усилится
Важно! Холодная ванна или душ не всегда эффективны при высокой температуре. Прохладная вода охладит тело, но она также может вызвать дрожание мышц и озноб, из-за которых жар только усилится
При лихорадке у ребенка важно, чтобы температура не становилась выше 38,5°C. Для этого можно давать рекомендованные врачом жаропонижающие средства, следить, чтобы ребенок не перегревался (не нужно укутывать его)
При повышении температуры можно делать обтирания прохладной водой, но не спиртом, водкой или уксусом. Также необходимо исключить обезвоживание: все в порядке, если ребенок достаточно пьет, мочится в среднем раз в четыре часа, а его моча остается светлой. Чтобы корректировать баланс жидкости, ребенку можно давать сладкие напитки, соки, компоты, воду. Пока сохраняется жар, нужно постоянно наблюдать за ребенком, контролировать его состояние и обращаться к врачу, если оно ухудшается (рис. 2).
Принципы трактовки результатов измерений и обследования. Группы риска
При инфекционных заболеваниях центральный «термостат мозга» не позволяет температуре тела, даже в отсутствие лечения, подняться >41,1 °C. Гипертермическое поражение мозга не развивается при температуре тела <41,7 °C. Нет достоверной связи между наличием тяжелой бактериальной инфекции и повышением температуры тела >40 °C. Прорезывание зубов никогда не сопровождается гипертермией >38,4 °С.
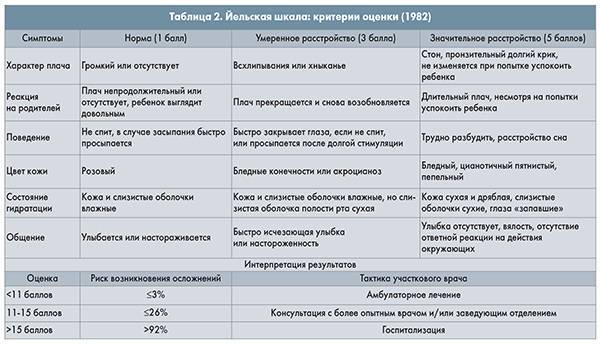
Фебрильные судороги появляются у 4% высоколихорадящих детей и у 3% ранее здоровых детей в возрасте от 6 мес до 6 лет. Чем быстрее поднимается температура тела, тем выше вероятность фебрильных судорог. Повторные фебрильные судороги при этом же эпизоде заболевания регистрируют у 10–15% детей. Позже у 40% детей при аналогичных условиях развиваются рецидивы фебрильных судорог. Чем в более раннем возрасте произошел судорожный эпизод, тем выше вероятность его повторения.
При первом эпизоде фебрильных судорог в возрасте до 1 года они повторяются в 50%, 2 лет — в 30% случаев. К фебрильным судорогам предрасположены часто болеющие дети с высокой гипертермией в каждый эпизод болезни, а также дети с сопутствующими или хроническими заболеваниями. Если фебрильные судороги в детстве присутствовали у одного из родителей, риск их возникновения у ребенка повышен на 10–20%, при их наличии у обоих родителей и одного из детей — вероятность судорог у другого ребенка повышается на 30–40% (Luszczak M., 2001; Hay W. et al. (Eds.), 2003; National Collaborating Centre for Women’s and Children’s Health, 2007; Leduc D. et al. 2012).
Вероятность афебрильных судорог (эпилепсии) в будущем высока при наличии эпилепсии в семейном анамнезе, нарушениях нервно-психического развития, черепно-лицевых аномалиях, атипичных фебрильных судорогах (длительные, фокальные), эпизоде фебрильных судорог при температуре тела <39 °C.
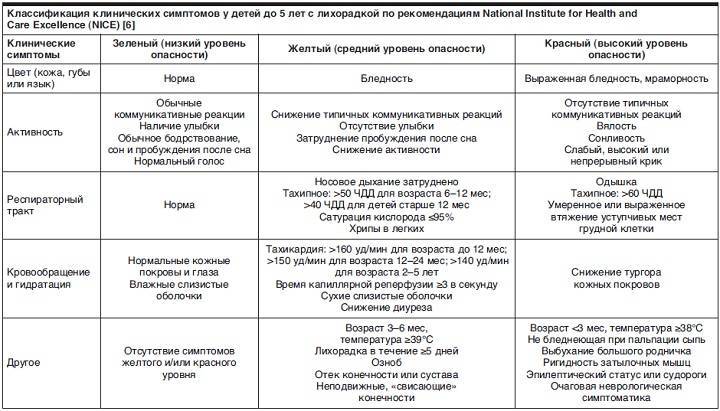
К группе высокого риска с высокой вероятностью развития жизнеугрожающих состояний относят лихорадящих детей в возрасте <3 мес, а также при наличии:
- лихорадки >40 °C (>38 °C для детей в возрасте 0–3 мес);
- признаков «белой» лихорадки;
- тяжелого общего состояния;
- в анамнезе тяжелой гипоксии в родах, недоношенности, травмы головы и/или судорог;
- сердечно-сосудистой или дыхательной недостаточности II степени;
- дегидратации;
- беспрестанного крика, крика при малейшем движении или дотрагивании;
- сложностей в пробуждении ребенка;
- пурпурных пятен на коже;
- ригидности затылочных мышц;
- напряжения большого родничка;
- неспособности ребенка к глотанию, выделении слюны изо рта;
- затрудненного дыхания, не улучшающегося после очищения носовых ходов;
- высокой температуры тела, сохраняющейся >1 сут (National Collaborating Centre for Women’s and Children’s Health, 2007).
К группе низкого риска относят детей, в том числе раннего возраста, при:
- общем удовлетворительном состоянии, сохраненном аппетите, отсутствии нарушений сна;
- рождении ребенка доношенным;
- отсутствии проведения в перинатальный период антимикробной терапии;
- отсутствии гипербилирубинемии;
- одновременной с матерью выписке ребенка из роддома;
- отсутствии госпитализации ребенка ранее;
- отсутствии проведения ребенку антибиотикотерапии ранее;
- отсутствии хронических или сопутствующих заболеваний, инфекций ушей, кожи, мягких тканей, костей, суставов;
- количестве лейкоцитов в анализе крови 5–20 тыс./мм3;
- количестве лейкоцитов в анализе мочи <10 в поле зрения;
- количестве лейкоцитов в анализе кала у детей с диареей <5 в поле зрения (Jaskiewicz J.A. et al., 1994).
Однако даже при внешне благополучном состоянии ребенка педиатр всегда должен помнить о вероятности неблагоприятной динамики. Так, не менее чем у 10% детей в возрасте 0–3 мес с лихорадкой >38 °С и изначально благополучным состоянием позднее манифестируют тяжелые бактериальные инфекции, вплоть до менингита (Baskin M.N., 1993; Chiu C.H. et al., 1997).
Алгори лихорадке
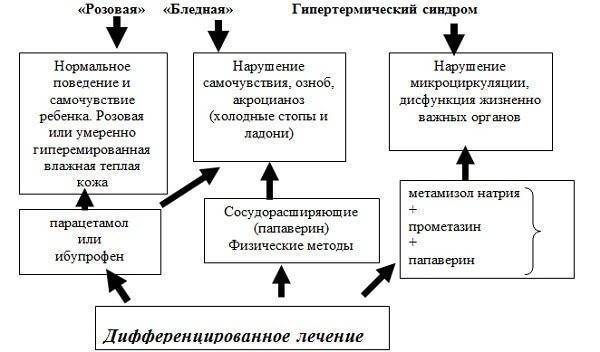
При развитии красной лихорадки мероприятия помощи должны быть направлены на охлаждение тела ребенка, они включают:
- Обтирание тела салфеткой, смоченной водой комнатной температуры.
- При температуре выше +38° С, на лоб необходимо прикладывать влажную салфетку, смоченную водой комнатной температуры.
- Применение жаропонижающих лекарственных средств – для детей в возрасте до года используется парацетамол в виде ректальных свечей, разовая дозировка составляет 10-15 мг на 1 кг массы тела, детям старше года рекомендуется ибупрофен в разовой дозировке 5-10 мг на 1 кг массы тела.
Физическое охлаждение посредством обтирания и прикладывания салфетки начинают непосредственно после применения жаропонижающего лекарственного средства. Жаропонижающие препараты не рекомендуется применять чаще 4 раз в сутки. Отсутствие эффекта от таких мероприятий (нет снижения температуры более, чем на 0,5° в течение получаса) требует дальнейшего парентерального введения лекарственных средств медицинским работником (обычно работники скорой медицинской помощи внутримышечно вводят 50% раствор анальгина и 1% пипольфена).
Не рекомендуется проводить обтирание тела ребенка уксусом или спиртом (относятся к народным средствам снижения температуры), так как жаропонижающий эффект при этом такой же как и от обтирания водой, а вот вероятность развития осложнений в виде ожогов кожи и слизистых оболочек дыхательных путей парами таких растворов значительно повышается.